Syndrom neklidných nohou: běžná, nedostatečně diagnostikovaná porucha
US Pharm. 2009;34(1):24-29.
syndrom neklidných nohou (RLS) je běžná senzomotorická porucha centrálního nervového systému. Je charakterizován neodolatelným nutkáním nebo potřebou pohybovat končetinami, ke kterým dochází v důsledku nepohodlných pocitů končetin. Ačkoli RLS obvykle začíná v nohou, může se rozšířit do dalších částí těla, jako jsou paže nebo trup. Pacienti trpící RLS často popisují poruchu jako pocit, že voda teče uvnitř nohou, „chyby v kostech,“ nebo elektřina v nohou. Tyto příznaky mohou být přítomny po celý den,ale obvykle se zhoršují během období nečinnosti a večer. Lidé s RLS obvykle musí pohybovat končetinami pro úplnou nebo částečnou úlevu od nepříjemných pocitů. V noci, RLS je často spojené s periodickými pohyby končetin (PLMs), což může způsobit problémy se spánkem a také, aby bylo obtížné provádět sedavé činnosti, jako jsou sedí pohodlně v autě nebo v letadle delší dobu.
příčinou RLS zůstává nejasný, ale výzkum naznačuje, že zhoršená činnost dopaminu v mozku v důsledku nedostatečnosti železa může vyvolat RLS u lidí s genetickou predispozicí. RLS lze klasifikovat jako primární nebo sekundární kvůli jinému zdravotnímu stavu, jako je konečné stadium onemocnění ledvin (ESRD) nebo těhotenství. Agonisté dopaminu, jako je ropirinol a pramipexol, jsou první léčbou RLS s denními příznaky. Alternativní terapie jsou k dispozici pro refrakterní případy nebo přetrvávající příznaky. Tento článek zkoumá prevalenci, etiologie, a diagnostika RLS, stejně jako dostupné léčby.
Prevalence
epidemiologické studie uvádějí, že 7,2% až 11% obecné populace v Evropě a Severní Americe trpí nějakou formou RLS.1,2 Ve Spojených Státech, RLS je věřil mít vliv na více než 10 milionů dospělých a odhadem 1,5 milionu dětí a mladistvých, s podobnými sazby mezi chlapci a dívkami.1,3 ženy jsou přibližně dvakrát náchylnější k RLS než muži (9% vs. 5,4%).1,2 RLS je častější u starších dospělých, ale po 79 letech má jeho výskyt tendenci klesat.1 klinicky významné případy RLS existují u 2,7% až 3 % populace.1,2 navzdory vysoké prevalenci zůstává tento syndrom pro mnoho pacientů nedostatečně diagnostikován a znepokojivý.
etiologie
etiologie RLS není zcela pochopena. Studie prokázaly, že se nejedná o strukturální neurodegenerativní problém, ale spíše o dopaminový systém, železnou homeo stázu nebo genetiku. Následující diskuse shrnuje současné myšlení o každé z těchto tří potenciálních příčin.
dopaminový systém: pokusy ukázat, že dopaminový systém je abnormální u lidí s RLS, nepřinesly definitivní výsledky. Zjištění z neuroimagingových studií naznačují spíše dysfunkci dopaminu než nedostatečnost.4 zapojení dopaminu do RLS je podporováno klinickou odpovědí na agonisty dopaminu při léčbě primárních RLS.5,6 přesný mechanismus účinku agonistů dopaminu při zmírnění příznaků RLS není znám.
homeostáza železa: pitevní studie prokázala snížené zásoby železa v substantia nigra u pacientů s RLS.7 jednou z možných příčin RLS tedy může být neschopnost mozku udržovat normální hladiny železa. Železo je také kofaktorem při výrobě dopaminu. Další studie prokázala možnou souvislost mezi narušenou homeostázou železa a dysfunkcí dopaminu.8 k určení role železa v RLS jsou zapotřebí další studie.
genetika: klinické zkušenosti prokázaly silné rodinné spojení v RLS. K dnešnímu dni bylo hlášeno několik lokusů, ale Gen způsobující onemocnění dosud nebyl identifikován.9,10 je všeobecně známo, že RLS následuje autozomálně dominantní způsob dědičnosti, který vyžaduje pouze jedním postiženým rodičem projít znaku na potomstvo. K objasnění genotypu pacientů trpících RLS je zapotřebí více genetických studií.
diagnóza
diagnóza RLS je založena výhradně na rozhovorech s pacientem a anamnézou symptomů. Diagnostická kritéria byla založena v roce 1995 Mezinárodní Neklidných Nohou Syndrom Study Group (IRLSSG) a revidovanou v 2003.11,12 jsou rozděleny do základní, podporující a přidružená kritéria (TABULKA 1). Pro stanovení diagnózy RLS musí být přítomna všechna čtyři základní kritéria. Podpůrné klinické rysy pomáhají při diagnostice složitějších případů. Přidružené rysy jsou přítomny ve většině případů RLS a mohou dále vést lékaře v diagnostice.

Primární RLS
Primární RLS byl identifikován jako mající více zákeřný nástup symptomů než sekundární RLS. Je častější u lidí mladších 40 let. U těchto pacientů je také větší pravděpodobnost, že budou mít s touto poruchou další členy rodiny. Kritickým krokem při léčbě pacientů s primárním RLS je stanovení frekvence a závažnosti jejich příznaků. Jeden léčebný algoritmus rozděluje primární RLS do tří kategorií podle příznakem severity13:
Přerušovaný RLS vyžaduje občasné ošetření příznaků, ale není natolik závažná, aby vyžadují denní léky terapie. Lidé s přerušovanými RLS mají mírnější příznaky a snáze se léčí. Léčba bez léků je obvykle preferovaným přístupem první linie.
Denní RLS je charakterizován přetrvávajícími příznaky, které je třeba zvládnout každodenní medikační terapií. Léková terapie je léčba volby.
refrakterní RLS je denní RLS, který nereaguje na léčbu alespoň jedním lékem první linie v obvyklé dávce. Alespoň jedno z těchto kritérií musí být splněny: neschopnost dosáhnout přiměřené léky reakce; neuspokojivé odpovědi v průběhu času i přes zvýšení dávky z preferovaných agent; nesnesitelné vedlejší účinky; a zhoršení příznaků i přes další dávky léků.
Sekundární RLS
Sekundární RLS je spojena s více náhlý začátek a obvykle se vyskytuje ve spojení s, nebo v důsledku jiného stavu, jako je nedostatek železa, ESRD, nebo těhotenství. Příznaky sekundární RLS se nerozlišují od příznaků primární RLS, ale léčba se zaměřuje na základní stav.
léčba primárních RLS
nefarmakologická léčba
u mírných RLS je třeba nejprve vyzkoušet nefarmakologické přístupy. Ve všech ostatních případech může být léčba bez léků použita kromě farmakoterapie ke zmírnění senzomotorických symptomů a poruch spánku. Nefarmakologické léčba zahrnuje rozvíjet dobré spánkové návyky, jako je pravidelný spánek harmonogram; zajistit klidné, tmavé prostředí v ložnici, a vyhnout RLS spouští (televize, kofein, nikotin, alkohol) před spaním.13 Mírné až středně těžké mentální činnosti (video, hry, hádanky) a fyzické aktivity (domácí práce, cvičení), jsou doporučovány v době, kdy pacienti jsou nejvíce náchylné k příznaky, jako ve večerních hodinách a během období nečinnosti nebo odpočinku. Sedavé aktivity, jako jsou lety letadlem, dlouhé jízdy autem a filmy, se doporučují ráno, kdy příznaky RLS mají tendenci ustupovat.
farmakologická léčba
farmakologická léčba RLS je symptomatická. Nevyléčí poruchu, ale zvládá její znepokojivé projevy. Farmakologická činidla používaná k léčbě RLS jsou levodopa (l-dopa), agonisté dopaminu, gabapentin, opioidy a benzodiazepiny.
l-Dopa: l-Dopa je prekurzor dopaminu. Je formulován společně s inhibitorem dekarboxylázy karbidopa (Sinemet), který zabraňuje rozpadu L-dopa v periferní plazmě. Karbidopa pomáhá snížit potřebné množství l-dopa o 75%. Jakmile l-dopa překročí hematoencefalickou bariéru, přemění se na dopamin. U Parkinsonovy choroby se terapie karbidopou / l-dopou obvykle zahajuje dávkou 25 mg / 100 mg třikrát denně; u intermitentních RLS byla kombinace l-dopa a karbidopy použita v nižších dávkách podle potřeby kvůli okamžitému účinku a nedostatku potřeby titrace.13 Prodlouženým uvolňováním l-dopa s delším poločasem, byly zkoumány pro alternativní použití u pacientů, kteří jsou často probuzen příznaky v noci, vzhledem ke krátké působení s okamžitým uvolňováním formě.14 na americkém trhu v současné době neexistují žádné produkty l-dopa s jedním subjektem.
u pacientů s RLS vyvolává l-dopa typické dopaminergní vedlejší účinky, jako je nauzea, zvracení, somnolence, závratě, hypotenze a bolest hlavy. Nejškodlivější vedlejší účinek, augmentace, zabraňuje jeho použití v denních RLS.15 augmentace zahrnuje zhoršení příznaků RLS dříve v den po večerní dávce léků, zvýšení závažnosti symptomů a šíření příznaků do jiných částí těla, jako jsou paže nebo trup.13
agonisté dopaminu: agonisté dopaminu jsou první linie terapie pro denní RLS.13 Nonergot agonisté, jako je ropinirol a pramipexol, jsou upřednostňováni před námelovými agonisty, jako je pergolid a kabergolin, kvůli jejich příznivějším profilům vedlejších účinků. Pergolid a kabergolin, u nichž bylo prokázáno, že zvyšují riziko regurgitace srdeční chlopně, v současné době nejsou v USA k dispozici kvůli tomuto škodlivému nepříznivému účinku.16
ropinirol (Requip) byl první lék schválený FDA (v roce 2005) pro léčbu středně těžkých až těžkých primárních RLS. Je to plně vnitřní neergolinový agonista pro subtypy receptorů dopaminu D2 a D3. Tři velké klinické studie prokázaly účinnost a snášenlivost ropinirolu při léčbě RLS.5,17,18 Ve všech třech studiích byli pacienti randomizováni na ropinirol, nebo placebo na flexibilní schéma titrace 0,25 mg do 4 mg/den, dle snášenlivosti, užívá jednou denně jednu až tři hodiny před spaním. Výsledky byly hodnoceny pomocí mezinárodní ratingové stupnice RLS (IRLS)-primární měřítko výsledku-a stupnice Clinical Global Impressions-Improvement (CGI-I). IRLS obsahuje 10 sekcí, které hodnotí závažnost senzorických a motorických symptomů, poruchy spánku, dopad na činnosti každodenního života a náladu spojenou s RLS. Na základě IRIS, všechny tři pokusy zjistil, že ropinirol účinně snížit základní příznaky RLS-jako příznak závažnosti a četnosti, stejně jako problémy se spánkem-a účinně zvýšily celkovou pohodu. Nejčastěji hlášenými vedlejšími účinky byly nevolnost a bolest hlavy, typické pro agonisty dopaminu. Augmentace nebyla v těchto studiích formálně hodnocena a nebyly zdokumentovány žádné zprávy o augmentaci onemocnění.
pramipexol (Mirapex), schválený FDA v roce 2006 pro léčbu středně těžkých až těžkých denních RLS, je dalším plným agonistou receptoru nonergolinu D2 a D3. Účinnost pramipexolu byla hodnocena v několika klinických studiích.6,19,20 všichni pacienti dostávali pramipexol (0,125 mg-0,75 mg) podle potřeby a tolerovali nebo placebo jednou denně dvě až tři hodiny před spaním. Ve všech studiích byly dvě výsledná opatření použitá k hodnocení účinnosti irls a CGI-i. Zlepšení bylo pozorováno jak u subjektivních, tak u objektivních měřítek RLS. Často hlášenými nežádoucími účinky byly nevolnost, bolest hlavy a únava. Augmentace nebyla formálně hodnocena, ačkoli některé zdokumentované zprávy o augmentaci pramipexolem se objevily v retrospektivních studiích.21,22
Další Procedury: Gabapentin, benzodiazepiny a opioidy jsou užitečné druhé linie činidla, která jsou vhodná alternativní léčba RLS případech týkajících se konkrétní příznaky, jako je neustálé poruchy spánku, či bolestivé pocity v končetinách.
většina výzkumů týkajících se RLS byla zaměřena na antikonvulzivní gabapentin (Neurontin), který se ukázal jako užitečný pro RLS a periferní neuropatii.23,24 Gabapentin, strukturní analog kyseliny gama-aminomáselné, působí snížením subjektivních symptomů RLS.23 protože to může způsobit ospalost, gabapentin může být vyzkoušen jako adjuvantní činidlo pro RLS, které zahrnuje přetrvávající problémy se spánkem.K posouzení dlouhodobých účinků chronické monoterapie gabapentinem je zapotřebí 24 dalších studií.
existuje relativně málo publikovaných studií o použití benzodiazepinů pro RLS. V klinických studiích byl zkoumán pouze klonazepam a alprazolam. Vzhledem k jejich sedativním vlastnostem se tato dvě činidla používají hlavně k navození spánku. Malá studie klonazepamu ukázala, že lék byl účinný pro noční RLS kvůli své schopnosti indukovat a udržovat spánek; během spánku však nesnížil PLMs.25 vyšší výskyt denní ospalosti a kognitivních poruch údajně souvisel s delším působením drogy. Celkově jsou benzodiazepiny považovány za druhou volbu pro RLS, která zahrnuje významnou nespavost.26
jak opioidní analgetika působí v RLS, není známo. Jedna retrospektivní klinické studii u pacientů léčených dlouhodobě opioidy monoterapii (oxykodon, propoxyfen, kodein, nebo metadon) pro primární RLS prokázáno, že opiáty jsou velmi účinné pro zmírnění motorické příznaky a poruchy spánku a vyrábí prakticky žádná tolerance ani fyzická závislost (vyskytující se jen v jednom z 36 monoterapie pacientů).27 autoři doporučili výběr opioidu na základě závažnosti stížností pacienta. Další studie naznačila, že tramadol (Ultram) má nižší potenciál zneužívání a méně vedlejších účinků než jiné opiáty a že by to měl být opiátů volbou pro léčení RLS.28 v těžkých, refrakterních případech se doporučuje perorální metadon z důvodu jeho dlouhého poločasu.29
léčba sekundárních RLS
u některých pacientů se RLS vyvine v důsledku jiného stavu. Až 26% těhotných žen je postiženo příznaky RLS, zejména ve třetím trimestru.30 vysoká prevalence RLS se vyskytuje u lidí s ESRD a u osob s nedostatkem železa.31,32 léčba sekundárních RLS se zaměřuje na identifikaci a léčbu základní příčiny. V těhotenství je léčba přerušena, protože u žen dochází po porodu k úplnému zvrácení příznaků. Transplantace ledvin-ale ne dialýza-je léčebná pro RLS v ESRD. Intravenózní železo může být podáváno, pokud jsou zásoby železa nízké.33 kliničtí lékaři by měli vyhodnotit pacienty na jiné látky, které mohou zhoršit příznaky RLS, jako je metoklopromid, všechna neuroleptika, mnoho antidepresiv a antihistaminika. Tyto látky by měly být vysazeny, pokud je to možné.
úloha lékárníka v RLS
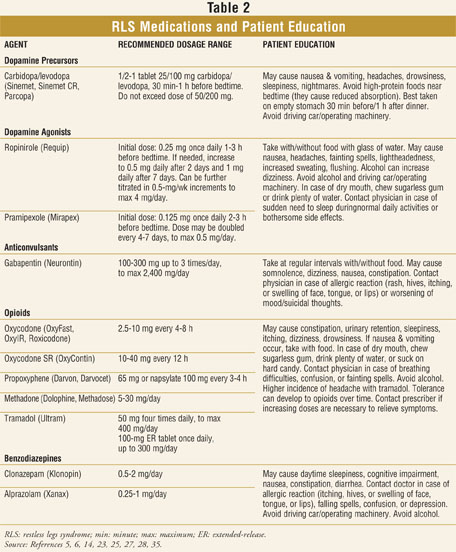
lékárníci by měli být informováni a schopni rozpoznat typické příznaky a příznaky RLS, jako jsou nepříjemné pocity v lýtkách, stehnech, nohou nebo dokonce pažích. Tyto pocity jsou často popisovány pacienty jako „plazení“, „plíživé“, „brnění“, „nervozita“, „hluboce usazené“ nebo „pálení.“I když popis RLS může výrazně lišit mezi pacienty, společným prvkem je touha, nebo je potřeba přesunout končetiny, která se zhoršuje ve večerních hodinách a způsobuje obtíže při usínání nebo udržení spánku. Lidé postižení RLS si také mohou stěžovat na únavu, depresivní náladu nebo nedostatek koncentrace.34 Lékárníci mohou zvážit naznačuje, že u pacientů s RLS symptomů mluvit jejich primární péče lékaře o doporučení k neurologovi nebo odpovídající spánku specialista na základě jejich lékaře je posouzení a doporučení. Je také důležité, aby lékárníci byli obeznámeni s nejběžnějšími léky na RLS a nabídli odpovídající poradenství ohledně jejich správného používání a možných nežádoucích účinků (tabulka 2).
existují různé online zdroje, které mohou poskytnout další informace o RLS. Nadace RLS (www.rls.org) je celkově nejlepším zdrojem informací RLS. Stránka obsahuje seznam podpůrných skupin, chatovací místnost, aktuální recenze ošetření RLS, a odborné rady. Další online zdroje se pohybujeme (www.wemove.org) a mluvit o spánku (www.talkaboutsleep.com).
1. Allen RP, Walters AS, Montplaisir J, et al. Prevalence a dopad syndromu neklidných nohou: REST obecná populační studie. Arch Intern Med. 2005;165:1286-1292.
2. Hening W, Walters AS, Allen RP, et al. Dopad, diagnostika a léčba syndromu neklidných nohou (RLS) v populaci primární péče: zbytek (epidemiologie RLS, symptomy a léčba) studie primární péče. Spánková Medička. 2004;5:237-246.
3. Picchietti D, Allen RP, Walters AS, et al. Syndrom neklidných nohou: Prevalence a dopad u dětí a dospívajících-studie Peds REST. Pediatrie. 2007;120:253-266.
4. Wetter TC, Eisensehr I, Trenkwalder C. funkční neuroimagingové studie u syndromu neklidných nohou. Spánková Medička. 2004;5:401-406.
5. Trenkwalder C, Garcia-Borreguero D, Montagna P, et al. Ropinirol v léčbě syndromu neklidných nohou: výsledky studie TREAT RLS 1, 12týdenní, randomizované, placebem kontrolované studie v 10 evropských zemích. J Neurol Neurochirurgie Psychiatrie. 2004;75:92-97.
6. Winkelman JW, Sethi KD, Kushida CA, et al. Účinnost a bezpečnost pramipexolu u syndromu neklidných nohou. Neurologie. 2006;67:1034-1039.
7. Connor JR, Boyer PJ, Menzies SL, et al. Neuropatologické vyšetření naznačuje zhoršené získávání železa v mozku u syndromu neklidných nohou. Neurologie. 2003;61:304-309.
8. Wang X, Wiesinger J, Beard J, et al. Exprese Thy1 v mozku je ovlivněna železem a je snížena u syndromu neklidných nohou. J. 2004;220:59-66.
9. Mathias RA, Hening W, Washburn M, et al. Segregační analýza syndromu neklidných nohou: možné důkazy pro hlavní gen v rodinné studii s použitím zaslepených diagnóz. Hučel.
10. Desautels A, Turecki G, Xiong L, et al. Mutační analýza neurotensinu u familiárního syndromu neklidných nohou. Mov Disord. 2004;19:90-94.
11. Walterse jako. Směrem k lepší definici syndromu neklidných nohou. Mezinárodní Studijní Skupina Syndromu Neklidných Nohou. Mov Disord. 1995;10:634-642.
12. Allen RP, Picchietti D, Hening WA, et al. Syndrom neklidných nohou: diagnostická kritéria, zvláštní úvahy a epidemiologie. Zpráva z Workshopu diagnostiky a epidemiologie syndromu neklidných nohou na National Institutes of Health. Spánková Medička. 2003;4:101-119.
13. Silber MH, Ehrenberg BL, Allen RP, et al. Algoritmus pro léčbu syndromu neklidných nohou. Mayo Clin Proc. 2004;79:916-922.
14. Trenkwalder C, Collado Seidel V, Kazenwadel J, et al. Jednoletá léčba standardní levodopou s prodlouženým uvolňováním: vhodná dlouhodobá léčba syndromu neklidných nohou? Mov Disord.
15. Allen RP, Earley CJ. Augmentace syndromu neklidných nohou karbidopou / levodopou. Spánek.
16. Schade R, Andersohn F, Suissa S, et al. Agonisté dopaminu a riziko regurgitace srdeční chlopně. N Engl J Med. 2007;356:29-38.
17. Walters AS, Ondo WG, Dreykluft T, et al. Ropinirol je účinný při léčbě syndromu neklidných nohou. TREAT RLS 2: 12týdenní, dvojitě zaslepená, randomizovaná, placebem kontrolovaná studie s paralelní skupinou. Mov Disord. 2004;19:1414-1423.
18. Bogan RK, Fry JM, Schmidt MH, et al. Ropinirol v léčbě pacientů se syndromem neklidných nohou: randomizovaná, dvojitě zaslepená, placebem kontrolovaná klinická studie založená na USA. Mayo Clin Proc.
19. Oertel WH, Stiasny-Kolster K, Bergtholdt B, et al. Účinnost pramipexolu u syndromu neklidných nohou: šestitýdenní, multicentrická, randomizovaná, dvojitě zaslepená studie (studie effect-RLS). Mov Disord.
20. Trenkwalder C, Stiasny-Kolster K, Kupsch A, et al. Kontrolované vysazení pramipexolu po 6 měsících otevřené léčby u pacientů se syndromem neklidných nohou. Mov Disord.
21. Ferini-Strambi L. augmentace syndromu neklidných nohou a léčba pramipexolem. Spánková Medička.
22. Winkelman JW, Johnston L. augmentace a tolerance při dlouhodobé léčbě syndromu neklidných nohou pramipexolem (RLS). Spánková Medička. 2004;5:9-14.
23. Happe S, Klösch G, Saletu B, Zeitlhofer J. léčba idiopatického syndromu neklidných nohou (RLS) gabapentinem. Neurologie. 2001;57:1717-1719.
24. Garcia-Borreguero D, Larrosa O, de la Llave Y, et al. Léčba syndromu neklidných nohou gabapentinem: dvojitě zaslepená, křížová studie. Neurologie. 2002;59:1573-1579.
25. Saletu M, Anderer P, Saletu-Zyhlarz G, et al. Syndrom neklidných nohou (RLS) a periodická porucha pohybu končetin (PLMD): akutní placebem kontrolované spánkové laboratorní studie s klonazepamem. Eur Neuropsychofarmakol. 2001;11:153-161.
26. Schenck CH, Mahowald MW. Dlouhodobá noční benzodiazepinová léčba poškozujících parasomnií a dalších poruch narušeného nočního spánku u 170 dospělých. Jsem Med.
27. Walters AS, Winkelmann J, Trenkwalder C, et al. Dlouhodobé sledování pacientů se syndromem neklidných nohou léčených opioidy. Mov Disord. 2001;16:1105-1109.
28. Lauerma H, Markkula J. léčba syndromu neklidných nohou tramadolem: otevřená studie. J. Clin Psychiatrie. 1999;60:241-244.
29. Ondo WG. Metadon pro refrakterní syndrom neklidných nohou. Mov Disord. 2005;20:345-348.
30. Manconi M, Govoni V, De Vito A, et al. Syndrom neklidných nohou a těhotenství. Neurologie.
31. Gigli GL, Adorati M, Dolso P, et al. Syndrom neklidných nohou v konečném stadiu onemocnění ledvin. Spánková Medička. 2004;5:309-315.
32. Sun ER, Chen CA, Ho G, et al. Železo a syndrom neklidných nohou. Spánek. 1998;21:371-377.
33. Earley CJ, Heckler D, Allen RP. Opakované IV dávky železa poskytují účinnou doplňkovou léčbu syndromu neklidných nohou. Spánková Medička. 2005;6:301-305.
34. Kushida C, Martin M, Nikam P, et al. Zátěž syndromu neklidných nohou na kvalitu života související se zdravím. Qual Life Res. 2007; 16: 617-624.
35. Fakta & srovnání. Fakta & srovnání 4.0 .www.factsandcomparisons.com, přístup k 31. srpnu 2008. 2006;62:157-164. 2003;18:1184-1189. 1996;19:205-213. 2006;81:17-27. 2007;22:213-219. 2006;21:1404-1410. 2002; 3 (suppl): S23-S25. 1996;100:333-337. 2004;63:1065-1069.