Om vulvarcancer
denne information forklarer vulvarcancer, herunder symptomer, diagnose og behandlinger.
Du behøver ikke at læse alle disse oplysninger på en gang. Det er beregnet til dig at bruge over tid. Det kan hjælpe med at læse nogle afsnit, før du taler med din sundhedsudbyder, så du får en bedre ide om, hvad du skal spørge. Andre afsnit kan hjælpe dig med at huske, hvad din sundhedsudbyder har fortalt dig.
- om din Vulva
- om vulvarcancer
- tegn og symptomer på vulvarcancer
- diagnosticering af vulvarcancer
- bækkenundersøgelse
- Vulvarbiopsi
- Billedscanninger
- stadier af kræft
- metastatisk kræft
- tilbagevendende kræft
- stadier af vulvarcancer
- behandlinger for vulvarcancer
- kirurgi
- typer af kirurgi
- hvad kan man forvente efter operationen
- strålebehandling
- kemoterapi
- biologisk terapi
- kliniske forsøg
- efter behandling for vulvarcancer
- følelsesmæssig støtte
- Rådgivningscenter
- støttegrupper
- seksuel sundhed
- socialt arbejde
- Integrativ Medicin
- ressourcer
om din Vulva
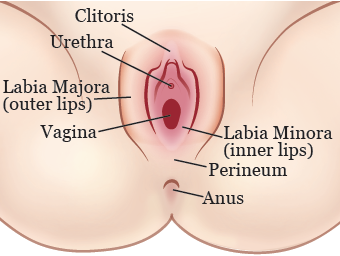
Vulva er et andet navn til dine ydre kønsorganer eller kønsorganer (se figur 1). Din vulva omfatter:
- de indre og ydre læber af din labia
- din klitoris
- åbningen af din vagina
- dine vaginale kirtler, som er i din perineum (området mellem din vulva og anus)
om vulvarcancer
vulvarcancer er sjælden. Det kan være i ethvert område af din vulva, men det er normalt i de ydre læber på din labia.
vulvarcancer udvikler sig normalt langsomt over mange år. Det starter som unormale celler. Disse unormale celler er precancerøse, hvilket betyder, at de ikke er kræft, men de kan vokse til kræft. Grupper af unormale celler kaldes også dysplasi eller vulvar intraepitelial neoplasi (VIN).
unormale celler kan vokse på din vulvar hud i lang tid. Det er vigtigt at have regelmæssige eksamener for at hjælpe din sundhedsudbyder med at bemærke dem tidligt, hvilket gør dem lettere at behandle. Behandling af unormale celler kan hjælpe med at forhindre dem i at blive til vulvarcancer.
ca.halvdelen af alle vulvarcancer er forårsaget af en infektion med visse typer humant papillomavirus (HPV). Vacciner, der beskytter mod disse typer af HPV kan sænke din risiko for at få vulvarcancer. Hvis du vil have flere oplysninger om HPV-vacciner, skal du tale med din sundhedsudbyder.
tegn og symptomer på vulvarcancer
vulvarcancer forårsager ofte ikke symptomer med det samme. Hvis du har nogle af nedenstående symptomer, skal du ikke ignorere dem.
brug et spejl til at undersøge din vulva en gang om måneden. Hvis du ser noget af nedenstående, skal du fortælle det til din sundhedsudbyder.
- en klump, fortykkelse eller sår (sår) på din vulva.
- et plaster af hud, der har en anden tekstur eller farve end resten af din hud.
- en ændring i den måde, en muldvarp ser ud.
- vorte-lignende vækst.
- kløe eller brænding, der ikke går væk med behandlingen.
- blødning eller udledning ikke relateret til menstruation (perioder).
- ømhed eller smerte.
- smerter under samleje (seksuel aktivitet) eller vandladning.
- usædvanlig lugt.
disse symptomer kan være tegn på vulvarcancer, eller de kan være forårsaget af en anden tilstand. Din læge vil tale med dig og gøre tests for at lære mere.
diagnosticering af vulvarcancer
Der er ingen screeningstest for vulvarcancer. Din læge vil spørge om din sygehistorie og gøre en fysisk eksamen. De kan også gøre andre lægeundersøgelser og tests såsom en bækken eksamen, vulvar biopsi, eller billeddannelse scanninger.
bækkenundersøgelse
under en bækkenundersøgelse vil din sundhedsudbyder undersøge din vagina, livmoderhals, livmoder, æggeleder, æggestokke og endetarm. De vil bære handsker og bruge en smøregel til at indsætte 1 finger i din vagina, mens de placerer deres anden hånd over din underliv (mave). Dette vil lade dem føle størrelsen, formen og placeringen af dine organer for at se, om noget er unormalt.
Vulvarbiopsi
din læge kan tage en prøve af dit vulvarvæv. Dette kaldes en biopsi. Biopsien kan udføres på din sundhedsudbyders Kontor. Vævet sendes til et laboratorium og undersøges under et mikroskop for at kontrollere tegn på kræft.
Billedscanninger
din læge kan også udføre andre tests, f.eks. en billedscanning.
- en computertomografi (CT)-scanning bruger en computer, der er knyttet til en røntgenmaskine, til at oprette billeder af indersiden af din krop. Du kan blive bedt om at drikke farvestof eller få det injiceret i en af dine årer for at få dine organer til at vise sig tydeligere.
- en magnetisk resonansbilleddannelse (MRI) scanning bruger magnetfelter til at lave detaljerede billeder af indersiden af din krop.
- en positronemissionstomografi (PET) – scanning bruger små mængder radioaktivitet til at lave billeder af hele din krop. En lille mængde radioaktivt materiale vil blive injiceret i en af dine årer. Dette materiale absorberes hovedsageligt af væv, der bruger mest energi, såsom kræft. Billederne fra PET-scanningen kan vise, om der er kræft i din krop.
- en PET-CT-scanning kombinerer billederne fra en PET-scanning og en CT-scanning. De er færdige på samme tid på samme maskine.
stadier af kræft
stadier er en måde at beskrive kræft på. Kræftstadier er baseret på, hvor kræften er, hvor stor den er, og om den har spredt sig. At kende stadiet af din kræft vil hjælpe din sundhedsudbyder med at lave den bedste behandlingsplan for dig.
metastatisk kræft
Når kræft har spredt sig ud over, hvor det startede, kaldes det metastatisk kræft. Kræft kan sprede sig:
- i nærliggende væv.
- til dit lymfesystem og derefter til andre områder i din krop. Dit lymfesystem hjælper din krop med at bekæmpe infektioner. Den indeholder små, bønneformede organer kaldet lymfeknuder.
- til dine blodkar og derefter til andre områder i din krop.
din sundhedsudbyder vil tale med dig om kræftstadiet. Hvis du gerne vil lære mere om stadierne af vulvarcancer, kan du læse afsnittet “stadier af vulvarcancer” nedenfor.
tilbagevendende kræft
tilbagevendende kræft er kræft, der er kommet tilbage, efter at den er blevet behandlet. Tilbagevendende vulvarcancer kan komme tilbage i området med din vulva eller i andre dele af din krop.
stadier af vulvarcancer
- Trin 0 (carcinoma in situ): Kræften er kun på overfladen af din vulva. Det har ikke spredt sig fra hvor det startede.trin i: kræften er kun i din vulva eller perineum. Det har ikke spredt sig til dine lymfeknuder eller andre dele af din krop. Denne fase er opdelt i fase IA og fase Ib.trin ia: kræften er 2 centimeter (ca. 0,8 tommer) eller mindre. Det har ikke spredt sig mere end 1 millimeter dybt ind i dit vulvarvæv.trin Ib: kræften er mere end 2 centimeter, den har spredt sig mere end 1 millimeter dybt ind i dit vulvarvæv eller begge dele.
- din øvre urinrør, vaginal slimhinde, blære slimhinde, rektal slimhinde eller fastgjort til din bækken (hofte) knogle.
- fast (hvilket betyder, at de ikke bevæger sig, når du føler dem) eller ulcererede inguina-femorale lymfeknuder, som er i din lyske
behandlinger for vulvarcancer
behandling af vulvarcancer afhænger af:
- Kræftens størrelse og placering.
- hvis kræften har spredt sig.
- dit generelle helbred.
din sundhedsudbyder vil tale med dig om dine behandlingsmuligheder.
kirurgi
kirurgi er den vigtigste behandling for vulvarcancer.
kræften kan være i mere end et område, så det kan være nødvendigt at fjerne en stor mængde væv. Hvis tumoren er stor (mere end 2 centimeter) eller er vokset dybt ind i din vulva, kan lymfeknuderne i dit lyskeområde også fjernes.
typer af kirurgi
Der er 4 hovedtyper af vulvar kirurgi:
- Laser kirurgi er brugen af en fokuseret stråle af lys, der brænder celler fra din hud. Det bruges kun til behandling af precancerøse tilstande.
- en bred lokal udskæring er fjernelse af tumoren og noget nærliggende væv. Det nærliggende sunde væv fjernes for at sikre, at al kræft er væk.
- en vulvektomi er fjernelse af hele eller en del af din vulva.
- delvis vulvektomi: den del af din vulva, hvor kræften er placeret, fjernes.
- simpel vulvektomi: hele din vulva fjernes.
- radikal vulvektomi: en del af eller hele din vulva og nærliggende væv fjernes.
- en lymfeknude dissektion er fjernelse af 1 eller flere lymfeknuder.
- sentinel node dissektion: kun de første knuder, der dræner området nær kræften, fjernes.
- komplet lymfeknude dissektion: alle lymfeknuder i nærheden af din vulva fjernes. Det kan gøres på 1 eller begge sider af din perineum. En komplet lymfeknude dissektion øger risikoen for lymfødem (hævelse) i benet på siden knuderne blev fjernet.
Hvis du har operation, vil din sundhedsudbyder tale med dig om, hvilken type der kan være den rigtige for dig. Din sygeplejerske vil give dig skriftlige oplysninger om den operation, du har.
Hvis du har vulvar rekonstruktion som en del af din operation, vil du også mødes med en plastikkirurg for at planlægge din pleje.
hvad kan man forvente efter operationen
Du skal bruge tid til at helbrede og genoprette. Gendannelsestid afhænger af den specifikke operation, og hvor meget væv der blev fjernet. Nogle kvinder har brug for længere tid at helbrede end andre. Spørg din læge, hvad du kan forvente.
det område, hvor du havde operation, vil være ømt i et par uger efter din Operation. Du får smertestillende medicin, mens du er på hospitalet og en recept på smertestillende medicin, inden du går hjem. Du kan også gå hjem med afløb i eller omkring dit snit. Hvis du gør det, vil din sygeplejerske lære dig, hvordan du plejer dem, før du forlader hospitalet.
du vil se din kirurg 7 til 10 dage efter din Operation. De vil kontrollere dit operationssted og fjerne eventuelle sømme og afløb.
siddende kan være smertefuldt i 3 til 4 uger efter din Operation. Du vil være i stand til at ligge og stå. Hvis du havde en større operation eller rekonstruktiv kirurgi, kan du muligvis ikke sidde i op til 8 uger.
strålebehandling
Du kan have strålebehandling, hvis kræften har spredt sig til andre områder i din krop, såsom dine lymfeknuder eller andre organer. Strålebehandling kan også bruges før operation for at krympe tumoren.
der er 2 hovedtyper af strålebehandling:
- ekstern strålebehandling er den mest almindelige type strålebehandling. Det er givet af en maskine uden for din krop.
- brachyterapi er strålebehandling, der gives internt (inde fra din krop) ved hjælp af radioaktive implantater.
Hvis du har strålebehandling, vil din sundhedsudbyder tale med dig om, hvilken type der kan være den rigtige for dig. Din sygeplejerske vil give dig skriftlige oplysninger om den type strålebehandling, du har.
kemoterapi
Hvis du har kemoterapi, vil din sygeplejerske give dig skriftlige oplysninger om de kemoterapimedicin, du vil modtage.
biologisk terapi
biologisk terapi kaldes også bioterapi eller immunterapi. Det er en behandling, der bruger dit immunsystem til at bekæmpe kræft.
med biologisk terapi bruges stoffer fremstillet af din krop eller i et laboratorium til at øge, lede eller genoprette din krops naturlige forsvar mod kræft. Et eksempel på biologisk terapi er imikimod (Aldara-Karr, Aldara-Karr). Imikimod er en medicin, der anvendes på din hud som en creme.
dit blod og din tumor kan testes for visse gener, der kan gøre dig berettiget til immunterapi.
kliniske forsøg
kliniske forsøg er en type forskningsundersøgelse. De kan hjælpe os med at finde de bedste behandlinger for kræft. Kliniske forsøg kan også hjælpe med at finde måder at håndtere kræftsymptomer og bivirkninger af behandlingen.
spørg din læge om kliniske forsøg med vulvarcancer. Du kan også gå til www.cancer.gov/clinicaltrials/education/what-is-a-clinical-trial for mere information.
efter behandling for vulvarcancer
når du er færdig med din behandling, vil din læge give dig en opfølgningsplan. Planen forklarer, hvilke eksamener og prøver du skal have i fremtiden, og hvor ofte du skal have dem. At følge planen kan hjælpe din sundhedsudbyder med at bemærke tilbagevendende vulvarcancer eller ny kræft.
efter din behandling skal du se på området omkring din vulva hver måned. Bed din sygeplejerske om at vise dig, hvordan du bruger et spejl til at gøre dette. Hvis du bemærker ændringer eller symptomer, skal du ringe til din sundhedsudbyder. Vent ikke til din næste opfølgningsaftale.
Når du er færdig med din behandling, skal du prøve at:
- komme til og forblive i en sund vægt.
- Spis en afbalanceret kost. For mere information om sund kost efter kræftbehandling, læs vores ressource Spis din vej til bedre sundhed.
- øvelse. Dette vil hjælpe dig med at opbygge styrke og energi.
- Stop med at ryge. Hvis du gerne vil holde op med at ryge, kan du lave en aftale med Memorial Sloan Kettering (MSK)’s Tobacco Treatment Program ved at ringe til 212-610-0507.
følelsesmæssig støtte
at have kræft kan forårsage mange følelser. Gendannelse fra kræftbehandlinger kan tage tid. Udnyt venligst vores medarbejders erfaring. De kan hjælpe dig på hvert trin og kan henvise dig til andre fagfolk, hvis det er nødvendigt. Fortæl os, hvordan du har det, og hvad vi kan gøre for at hjælpe.
Rådgivningscenter
håndtering af vulvarcancer kan være svært. Du vil måske have hjælp til at håndtere dens følelsesmæssige indvirkning på dig og din familie og venner. Hvis du har spørgsmål eller bekymringer, eller hvis du føler dig ængstelig eller deprimeret, skal du tale med medlemmerne af dit sundhedsteam. De kan også henvise dig til en rådgiver, der kan hjælpe dig med at udtrykke, forstå og klare dine følelser.
støttegrupper
MSK tilbyder støttegrupper til mennesker med kræft. Grupper er en måde for mennesker med kræft at støtte hinanden på. De kan hjælpe dig med at forstå dine følelser og oplevelser. Tal med din sundhedsudbyder om supportgrupper, der er tilgængelige for dig.
seksuel sundhed
Du har måske spørgsmål om køn. Du kan diskutere dem med din sundhedsudbyder, sygeplejerske eller socialrådgiver. Du kan også tale med nogen fra MSK ‘ s kvindelige seksuelle medicin & Kvinders sundhedsprogram. For mere information eller for at lave en aftale, ring 646-888-5076.
en socialrådgiver kan yde følelsesmæssig støtte og foreslå ressourcer til økonomisk støtte, transport og hjemmepleje.
Integrativ Medicin
MSK ‘ s Integrative Medicine Service tilbyder mange terapier til at supplere (gå sammen med) traditionel lægehjælp. De tilbyder:
- Massage
- akupunktur
- hypnoterapi
- Meditation
- visualisering og andre sind-kropsterapier
- musikterapi
- ernæringsrådgivning
- klasser i yoga, T ‘ ai chi og aerobic
For mere information eller for at lave en aftale, ring 646-888-0800.
ressourcer
American Cancer Society (ACS)
www.cancer.org
800-227-2345
tilbyder en række oplysninger og tjenester, herunder Hope Lodge, et gratis sted for patienter og plejere at bo under kræftbehandling.
CancerCare
DK.kræftpleje.org
800-813-4673
275 Seventh Avenue (mellem 25th &26th Streets)
Ny York, NY 10001
giver rådgivning, støttegrupper, pædagogiske værksteder, publikationer og finansiel bistand.
National Cancer Institute
www.cancer.gov
800-4-kræft (800-422-6237)
OncoLink
www.oncolink.upenn.edu
giver information om specifikke typer kræft, opdateringer om kræftbehandlinger og nyheder om forskningsfremskridt.
sundhed og velvære
.velvære-fællesskab.org
leverer professionelt ledede støttegrupper landsdækkende og uddannelse, stresshåndtering og sociale netværk i et hjemligt samfund med fokus på at forbedre sundhed og velvære.
Foreningen af gynækologisk onkologi
www.sgo.org/patients-caregivers-survivors SGO ‘ s mission er at støtte forskning, uddannelse og offentlig bevidsthed om gynækologisk kræftforebyggelse, tidlig diagnose og optimal behandling. Denne side giver information til mennesker, der er ramt af gynækologiske kræftformer og deres plejere.