Katso tuoreimmat artikkelit
keskeinen kliininen viesti
Mirizzin oireyhtymä on sappikivitaudin harvinainen komplikaatio. Leikkausta edeltävä diagnoosi ja hoito voivat olla haasteellisia. Kolangiografia on kultakanta diagnoosi ja minimaalisesti invasiivisia laparoskooppinen kolekystektomia voidaan käyttää tukihoitona riippuen diagnoosin.
avainsanat
Mirizzin oireyhtymä, sappikivitauti, laparoskooppinen kolekystektomia
Johdanto
sappikivitauti on yksi yleisimmistä ruoansulatuskanavan sairauksista. Mirizzin oireyhtymä on harvinainen sappikivitaudin komplikaatio, ja alun perin Pablo Louis Mirizzi kuvaili sitä sappirakon kaulaan tai kystiseen tiehyeen iskeytyneen kiven aiheuttamaksi obstruktiiviseksi keltaisuudeksi . Raportoitu ilmaantuvuus vaihtelee välillä 0, 05-2, 7%: lla kolelitiasia-potilaista ja 0, 7-1, 4%: lla kolekystektomiapotilaista . Potilaiden kliininen esitystapa on epäspesifinen, vaihdellen oireettomuudesta vaikeaan kolangiittiin. Siksi tarkka diagnoosi ja hallinta voivat olla haaste jopa kokeneille lääkäreille .
tässä kerrotaan Mirizzin oireyhtymää sairastavan 54-vuotiaan miehen onnistuneesta hoidosta sairaalassamme.
tapausselostus
sairaalaan tuotiin 54-vuotias mies vaikean oikean ylävartalon ja epigastrisen kivun vuoksi. Lukuun ottamatta lievää kuumetta (37,3℃) ja lievää takykardiaa (98 lyöntiä minuutissa, säännöllinen), hänen elintoimintonsa olivat vakaat. Vatsatutkimus osoitti positiivisen Murphy-merkin lievällä tahdonvastaisella vartioinnilla. Laboratoriolöydökset sisäänpääsyssä paljastivat leukosytoosin (9 720/µL) ja korkean C-reaktiivisen proteiinin tason (17,69 mg/dL), mikä viittaa vahvasti tulehduksen esiintymiseen. Maksa-ja sappientsyymit olivat koholla, kokonaisbilirubiiniarvot olivat 4, 5 mg/dL, ASAT 128 U/L, alat 189 U/L, LDH 252 U/L, ALP 471 U/L ja γ-GTP 438 U/L.
vatsan CT-kuvauksissa todettiin suurentunut sappirakko, johon liittyi seinämän turvotusta ja kystiseen kanavaan kohdistunut sappikivi (halkaisijaltaan noin 10 mm). Magneettiresonanssikolangiografia (MRC) suoritettiin päivänä 2 ja paljasti puristus yhteisen maksatiehyen sekä proksimaalinen osa yhteisen sappitiehyen tulehtunut sappirakko (Kuva 1, Nuoli). Tavallisessa sappitiessä ei havaittu kiviä.
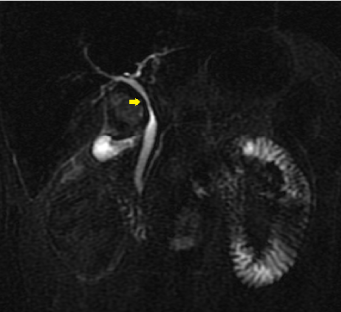
kuva 1. Magneettiresonanssi kolangiografia (MRC) paljastaa pakattu yhteinen maksatiehyen ja yhteinen sappitiehyen.
häntä hoidettiin konservatiivisesti suonensisäisellä nesteytyksellä ja antibiooteilla, mutta koska maksa-ja sappientsyymien sekä tulehdusmerkkiaineiden nousu säilyi, suoritimme endoskooppisen retrogradisen kolangiografian (ERC) päivänä 6. Tähystyskuvaus ERC: n aikana paljasti Vaterin normaalin ampullan (kuva 2). Kolangiografia vahvisti yhteisen maksatiehyen ja yhteisen sappitiehyen proksimaalisen osan ahtauman sappirakon puristuksen vuoksi (kuva 3, nuoli). Sappikiviä ei ollut tavallisessa sappitiessä eikä fisteleitä (kolekystobiliaarisia tai bilio-enteerisiä) havaittu.
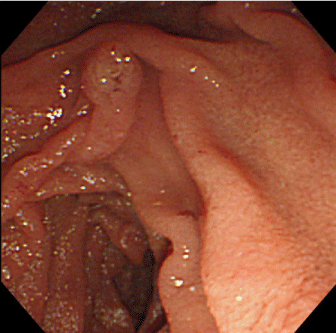
kuva 2. Endoskooppinen kuvantaminen endoskooppisen retrogradisen kolangiografian (ERC) aikana, joka paljastaa Vaterin normaalin ampullan.
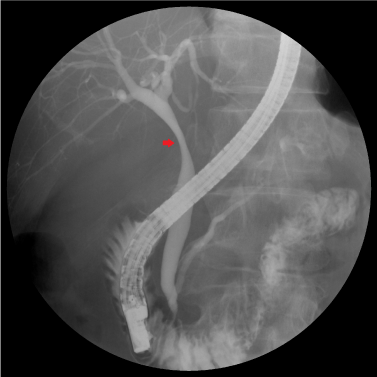
kuva 3. Endoskooppinen retrogradinen kolangiografia (ERC) vahvistaa yhteisen maksatiehyen ja yhteisen sappitiehyen ahtauman sappirakon puristuksen vuoksi.
tyypin 1 Mirizzin syndrooma diagnosoitiin ja potilas siirrettiin leikkausosastolle 7.päivänä. Hänelle tehtiin laparoscopic cholecystectomy päivänä 8 ja suun kautta otettiin uudelleen päivästä 10. Hänellä ei ollut leikkauksen jälkeisiä komplikaatioita, ja hänet kotiutettiin 16.päivänä (postoperatiivisena päivänä 7) sen jälkeen, kun laboratoriolöydökset olivat parantuneet huomattavasti.
Keskustelu
koska sappirakko on kaulastaan yhteydessä kystiseen kanavaan, joka tyhjenee yhteiseen sappitiehyeen, kystiseen kanavaan tai Hartmannin pussiin iskeytyneet sappikivet voivat aiheuttaa tukkeuman yhteiseen maksatiehyeen tai yhteiseen sappitiehyeeseen joko suoran mekaanisen puristuksen kautta (iskeytynyt kivi tai tulehtunut sappirakko) tai sekundaarisen tulehduksen. Tästä johtuva keltaisuus ja kohonneet maksa-ja sappientsyymit ovat tyypillisiä Mirizzin oireyhtymälle .
Mirizzin oireyhtymä voidaan luokitella 4 tyyppiin, jotka määritellään 4 kehittyvän vaiheen perusteella sen mukaan, onko yleisessä sappitiessä fisteliä ja kuinka paljon sitä on . Tyyppi I, vain ulkoinen puristus ilman fisteliä, on yleisin ja yksinkertaisin tyyppi . Kolangiografia on edelleen luotettavin menetelmä tämän oireyhtymän diagnosoimiseksi, ja ERC on kultakanta. Vaikka, kuten potilaamme tapauksessa, MRC voi olla myös diagnostinen arvo, se ei ole mahdollisuus terapeuttista interventiota, jos komplikaatioita, kuten koledocholithiasis ja voi olla niin herkkä diagnosoinnissa läsnäolo fistelit (tyypit II-IV).
Mirizzin oireyhtymän hoidon tukipilari on leikkaus, jolla poistetaan syy-seuraussuhteita. Vaikka teknisesti haastava, minimaalisesti invasiivinen laparoskooppinen kolekystektomia on osoitettu olevan turvallinen ja tehokas menetelmä . Endoskooppista hoitoa voidaan pitää tilapäinen toimenpide ennen leikkausta, mutta tämä lähestymistapa ei ole aina mahdollista ja olisi varattava sopimaton kirurgisia ehdokkaita . Laparoskooppisen kolekystektomian ajoituksesta jotkin tutkimukset ovat osoittaneet, että varhainen laparoskooppinen kolekystektomia (suoritetaan 7 päivän kuluessa oireiden alkamisesta/pääsystä) akuutissa kolekystiitissä voi vähentää suuria sappitiehyeen vaurioita ja alentaa sairaalakustannuksia . Kuitenkin suuri sappitiehyeen vahinkoa ilmaantuvuus oli paljon vähemmän kuin 1% riippumatta ajoituksesta ja viimeaikaiset tutkimukset ovat myös osoittaneet, että laparoscopic kolekystectomy suoritetaan jälkeen ns ”72 tuntia turvallinen aika” tai diagnoosin jälkeen on turvallinen sekä enemmän käytännön .
johtopäätös
yhteenvetona voidaan todeta, että Mirizzin oireyhtymä, joka on osa akuutin kolekystiitin obstruktiivisen keltaisuuden erotusdiagnoosia, voidaan diagnosoida preoperatiivisesti, ja hoito minimaalisesti invasiivisella laparoskooppisella lähestymistavalla yleisessä tyypin 1 hoidossa näyttää olevan turvallista ja tehokasta.
- Mirizzi PL (1948) Syndrome del conducto hepatico. J Int de Chir. 8: 731-777.
- Kumar a, Senthil G, Prakash A, Behari A, Singh RK, et al. (2016) Mirizzi ’ s syndrome: lessons learned from 169 patients at a single center. Korean J Hepatobiliary Pankreat Surg 20: 17-22.
- Elhanafy E, Atef E, El Nakeeb A, Hamdy E, Elhemaly M, Sultan AM (2014) Mirizzi Syndrome: How it could be a challenge. Hepatogastroenterologia. 61: 1182-1186.
- Csendes A, Díaz JC, Burdiles P, Maluenda F, Nava O (1989) Mirizzin oireyhtymä ja kolekystobiliaarinen fisteli: a unifying classification. BRJ Surg 76: 1139-1143.
- Al-Akeely MH, Alam MK, Bismar HA, Khalid K, Al-Teimi I, et al. (2005) Mirizzin syndrooma: kymmenen vuoden kokemus Riadin opetussairaalasta. 29: 1687-1692.
- Kamalesh NP, Prakash K, Pramil K, George TD, Sylesh A, et al. (2015) laparoskooppinen lähestymistapa on turvallinen ja tehokas mirizzin oireyhtymän hoidossa. J Minim Access Surg 11: 246-250.
- England RE, Martin DF (1997) Endoscopic management of Mirizzi ’ s syndrome. Gut 40: 272-276.
- de Mestral C, Rotstein OD, Laupacis A, Hoch JS, Zagorski B, et al. (2014) Comparative operative outcomes of early and delayed cholecystectomy for acute kolekystitis: a population-based propensity score analysis. Ann Surg. 259: 10-15.
- Wu XD, Tian X, Liu MM, Wu L, Zhao s, Zhao L (2015) Meta-analysis comparating early versus delayed laparoscopic cholecystectomy for acute kolekystitis. BRJ Surg. 102: 1302-1313.
- Farooq T, Buchanan G, Manda V, Kennedy R, Ockrim J (2009) onko varhainen laparoskooppinen kolekystektomia turvallinen ”turvallisen ajanjakson”jälkeen? J Laparoendosc Adv Surg Tech A 19: 471-474.
- Gurusamy KS, Davidson C, Gluud C, Davidson BR (2013) early versus delayed laparoscopic cholecystectomy for people with acute kolekystitis. Cochrane Database Syst Rev. (6): CD005440.
- Roulin D, Saadi A, Di Mare L, Demartines N, Halkic N (2016) Early Versus Delayed Cholecystectomy for Acute Kolekystitis, Are the 72 hours Still the Rule? Satunnaistettu Koe. Ann Surg.