Kardiologi
- Ventrikkelseptumdefekter
- Anatomi
- Patofysiologi
- Kliniske Presentasjoner
- Diagnose
- Naturhistorie
- Ledelse
- Patent Ductus Arteriosus Anatomi
- Anatomi
- Patofysiologi
- Kliniske presentasjoner
- Diagnosen
- Naturhistorie og forvaltning
- Atrial Septal Defekter (Asd)
- Anatomi
- Patofysiologi
- Klinisk presentasjon
- Diagnostisering
- Behandling
- Atrioventrikulær Defekt (AVSD)
- Anatomi
- Patofysiologi
- Kliniske presentasjoner
- Diagnose
- behandling
Ventrikkelseptumdefekter
Isolerte ventrikkelseptumdefekter (VSDs) utgjør 25-30% av alle medfødte hjertesykdommer (CHD) hos barn. VSD kan være tilstede i 50% Av CHDs som I tetralogi Av Fallot, dobbeltutløp høyre ventrikel, truncus arteriosus og andre.
Anatomi
omtrent 70% av Alle Vsd er tilstede i membrandelen av inter-ventrikulær septum, omtrent 20% er i muskulærdelen, og de resterende feilene er ved enten innløps-eller utløpsdelene av ventrikulær septum. Innløpet VSD er vanligvis en del av atrioventrikulær septal (av-kanal) defekt. Utløpet (supra-cristal) VSD er mer vanlig (ca 20%) i den orientalske befolkningen (Eller Østasiatiske befolkningen).
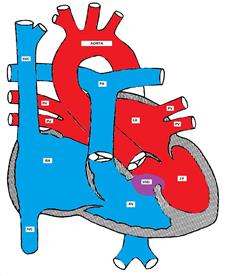
Figur som viser en ventrikkelseptumdefekt
Patofysiologi
MED en LITEN STØRRELSE VSD, «restriktiv VSD», avhenger retningen og størrelsen på shunten på størrelsen på vsd og trykkgradienten mellom venstre og høyre ventrikler. Den restriktive naturen TIL VSD opprettholder trykkgradienten mellom de to ventriklene.
med en stor VSD er hullet ikke restriktivt og trykket i begge ventriklene er nesten like. Retningen og størrelsen på shunten avhenger av den relative forskjellen mellom pulmonal og systemisk vaskulær motstand. I fosterlivet er lungemotstanden høyere enn den systemiske motstanden. Når lungene utvides med det første pusten, faller lungemotstanden betydelig og lungestrømmen øker. Lungemotstanden fortsetter å synke til det normale voksenforholdet på 1:10 ved 4-8 uker (se figur).
Langvarig stor venstre til høyre shunt fører til gradvis økning i lungetrykket og pulmonal hypertensjon utvikler seg til slutt. Når trykkforskjellen mellom de systemiske og lungesystemene minker, reduseres strømmen over shunten også. Hvis pulmonal vaskulær motstand overstiger systemisk vaskulær motstand, reverserer retningen av shunt og utvikler cyanose(eisenmenger syndrom). Dette kan utvikles innen to år hos ellers friske barn og innen ett år hos pasienter med Downs syndrom.
Kliniske Presentasjoner
Barn med liten VSD er vanligvis asymptomatiske. En forresten oppdaget holosystolisk eller decrescendo hjerteklump er den vanligste presentasjonen. Murmuren oppdages vanligvis ved 2-4 ukers alder, da pulmonal vaskulær motstand faller og trykkforskjellen mellom de to ventriklene blir bemerkelsesverdig (Figur). Intensiteten av murmuren er omvendt proporsjonal med STØRRELSEN PÅ VSD på grunn av økt turbulens og strømningshastighet produsert av en mindre defekt. En spenning kan være håndgripelig i noen tilfeller. Feilen kan være liten nok til å nesten lukke på slutten av en systolisk decrescendo murmur.
et spedbarn med stor VSD kan være asymptomatisk i de første dagene / ukene av livet til pulmonal vaskulær motstand faller. Etter hvert som lungemotstanden minker, øker venstre til høyre shunt. Høyre ventrikkel blir dermed utsatt for høyt trykk og blir hypertrophied mens venstre atrium og venstre ventrikel får mer volum og blir utvidet. Høyre atrium påvirkes vanligvis ikke. Kongestiv hjertesvikt (CHF) kan utvikle seg og presenterer som takykardi, tachypnea, anstrengende dyspnø, pust og svette under fødselen. Barnets vekst er også ofte forsinket på grunn av dårlig kaloriinntak. Hos noen spedbarn, spesielt De med Downs syndrom, kan den pulmonale vaskulære motstanden ikke synke betydelig. Disse spedbarnene kan ikke utvikle CHF, men har økt risiko for å utvikle pulmonal hypertensjon. De kan trenge tidligere kirurgisk inngrep for å forhindre forverring av pulmonal hypertensjon og tidlig utvikling Av Eisenmenger syndrom.
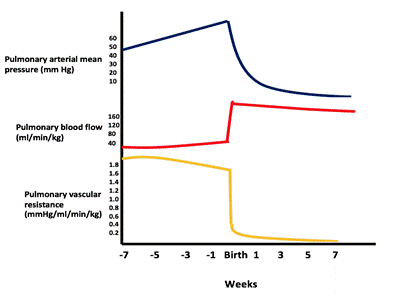
Figur som viser fallet i pulmonalt vaskulært trykk/motstand og økningen i pulmonal blodstrøm etter fødselen
Diagnose
- en holosystolisk murmur høres ved fødselen.venstre sternal grense på grunn av turbulens over vsd. Intensiteten av murmuren er omvendt proporsjonal med størrelsen på shunten; jo mindre shunt, jo høyere murmur og omvendt.
- en decrescendo (tidlig) systolisk murmur kan indikere en liten OG avsluttende VSD. Det er redusert strømning i den siste delen av systole og ingen murmur høres.
- en apikal midtdiastolisk bilyd (rumble) kan høres på grunn av økt strømning over mitralventilen (relativ mitralstenose). DETTE indikerer at VSD er stor nok til å forårsake overdreven pulmonal blodstrøm, og dette indikerer klinisk kongestiv hjertesvikt (CHF). DENNE CHF skyldes ikke pumpedysfunksjon som hos voksne, men på grunn av økt lungeblodstrøm.
- en tidlig diastolisk bilyd hørt på øvre venstre sternal grensen i en sittestilling kunne bli hørt i en liten membran ELLER en supra-cristal VSD. Dette indikerer aortainsuffisiens på grunn av prolaps av en av aortaklaffen cusps inn I VSD sekundært til sug skapt av høy hastighet jet(Venturi effekt).
- en høy P2 med smal splitting Av S2 indikerer økt pulmonalt vaskulært trykk og motstand som ville føre til tidlig lukking av lungeventilen.
- En tidlig diastolisk murmur på grunn av lungesvikt kan høres hvis pulmonal hypertensjon utvikles.
- Pulmonal hypertensjon reduserer lungeblodstrømmen og gjør CHF usannsynlig (bryllupsreise før utviklingen Av Eisenmenger syndrom).
- Kardiomegali og hepatomegali kan være tilstede hvis CHF er tilstede.
- Bryst røntgenbilder kan vise kardiomegali og økt pulmonal vaskularitet.EKG reflekterer hemodynamisk status og kan vise RVH, venstre atrial utvidelse og venstre ventrikkel utvidelse (EKG er ikke veldig følsom i å skille LVH FRA LV dilatasjon). Høyre atrium er vanligvis upåvirket.
- Ekkokardiogram viser plassering, type og størrelse PÅ VSD. Det kan også estimere trykkgradienten over VSD. De hemodynamiske effektene AV VSD på forskjellige kamre kan belyses. Det er også viktig å se etter aortainsuffisiens (spesielt i membranøs OG supra-cristal VSD) som kan indikere en tidlig skade på aortaklaffen.Hjertekateterisering er sjelden nødvendig, men kan måle lungetrykket / motstanden og bidra til å bestemme reaktiviteten (og dermed operativiteten) i lungevaskulaturen ved pulmonal hypertensjon.
Naturhistorie
mens mer enn halvparten av Små Og mellomstore Vsd lukker spontant, lukker bare ca 10% av store Vsd spontant. Den muskulære VSD lukkes av muskelvekst. Den membranøse VSD lukkes av det nærliggende tricuspidventilbladet vev som danner en aneurisme som gradvis blir endotelisert. Både innløp Og supra-cristal (utløp) VSDs er usannsynlig å lukke spontant. Hos un-opererte pasienter med stor VSD kan Eisenmenger syndrom utvikles innen to år, men kan utvikle seg så tidlig som ett år hos Downs syndrom-pasienter. Dette kan tilskrives økt vaskulær / alveolær tetthet og økt sekresjon av endostatin hos Pasienter Med Downs syndrom.
Ledelse
Asymptomatiske barn med liten ELLER mellomstor VSD trenger bare støttende omsorg, med forventning OM AT VSD vil lukke de første årene av livet. HVIS CHF utvikler seg, består behandlingen av diuretika, afterload reduksjonsmidler som ACE-hemmere og muligens digoksin. Hjertesvikt i venstre til høyre shunts skyldes volum overbelastning til lungesirkulasjonen. Dette er i motsetning til voksne med hjerteinfarkt der hjertesvikt skyldes pumpedysfunksjon. Hos voksne med hjertesvikt brukes digoksin til å forbedre pumpefunksjonen. Men hvis digoksin brukes til behandling AV CHF på grunn av venstre til høyre shunt, virker det primært for sin kolinerg effekt for å redusere hjertefrekvensen. Væskebegrensning bør unngås da det reduserer kaloriinntaket og forsinker veksten.
Oksygenbehandling bør også unngås, da det er en pulmonal vasodilator og en systemisk vasokonstriktor. Det ville forverre venstre til høyre shunt og CHF symptomer. Pasienter med vedvarende CHF eller de som utvikler pulmonal hypertensjon krever kirurgisk lukning AV VSD. Hvis en pasient ikke er en egnet kandidat for kirurgi, bør lungearterien banding vurderes før kirurgi kan gjøres (vanligvis i løpet av det første leveåret). Nylig har trans-kateter teknikker blitt brukt til å lukke VSDs(spesielt de muskulære VSDs).
Patent Ductus Arteriosus Anatomi
Anatomi
ductus arteriosus, dannet fra den embryonale 6. aortabuen, forbinder aorta til lungearterien. Den lukkes vanligvis innen få dager etter fødselen. En høy oksygenspenning og en reduksjon i endogene prostaglandiner er viktige faktorer for å indusere duktal lukning. Av samme grunn er prostaglandinsyntetasehemmere som indometacin effektive for å indusere duktal lukning og brukes ofte i nyfødtperioden, spesielt hos premature spedbarn.
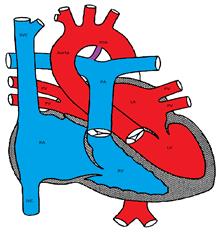
Figur som viser En Patent Ductus Arteriosus
Patofysiologi
Svikt i lukking av ductus arteriosus fører til hemodynamiske endringer som ligner på de sett i vsd. Retningen og omfanget av shunten i PDA avhenger av STØRRELSEN PÅ PDA og den relative systemiske og pulmonale vaskulære motstanden.
Kliniske presentasjoner
PDA er mer vanlig hos kvinner, premature spedbarn, pasienter med Downs Syndrom og medfødt rubella syndrom. Symptomene ligner DE som finnes I VSD og avhenger av størrelsen på shunt og strømningsretning. Mens en liten PDA er vanligvis asymptomatisk, kan en stor PDA med betydelig venstre til høyre shunt føre TIL CHF og til slutt pulmonal hypertensjon.
Diagnosen
- hos eldre barn produserer PDA klassisk en kontinuerlig eller» maskineri » murmur på grunn av strømning over shunt gjennom hjertesyklusen. Hos nyfødte spedbarn, spesielt de som er født for tidlig, kan murmuren bare høres under systolen fordi det høyere pulmonale arterietrykket reduserer strømmen under diastolen.
- en apikal midtdiastolisk murmur kan høres på grunn av økt strømning gjennom mitralventilen (relativ mitralstenose). Dette betyr vanligvis en stor PDA og er ofte forbundet med CHF.
- Bredt pulstrykk indikerer en stor venstre til høyre shunt på grunn av en plutselig nedgang i diastolisk trykk.
- I en liten PDA ER EKG vanligvis normalt. I en stor PDA, EKG vil demonstrere høyre ventrikkel hypertrofi, venstre ventrikkel og venstre atrial utvidelse på grunn av volum overbelastning.
- Brystrøntgenbilder kan vise økt pulmonal vaskularitet og kardiomegali på grunn av venstre atrial og venstre ventrikulær utvidelse. Hjertestørrelsen kan være normal hvis shunten er liten.
Naturhistorie og forvaltning
Små og moderate PDA lukkes ofte spontant, spesielt hos fullbårne spedbarn. PDA hos premature spedbarn kan trenge indometacin behandling (i de første 2-4 ukene av livet) eller kirurgisk ligering. Transcatheterenhetslukning AV PDA brukes ofte hos eldre barn.
Atrial Septal Defekter (Asd)
Anatomi
Atrial septal defekter involverer mange forskjellige deler av atrial septum. Septum secundum defekten er den vanligste og utgjør 6-10% AV ALLE CHD. Den ligger i fossa ovalis, i stedet for foramen ovale. Primum septal defekt betraktes som en delvis form for atrioventrikulær septal defekt. De andre» mindre vanlige » typer Asder er sinus venosus og un-taktekking av koronar sinus.
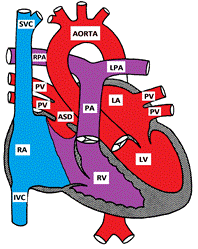
Figur som viser En Secundum Atrial Septal Defekt
Patofysiologi
siden trykkforskjellen mellom de to atriene er liten, genereres ingen turbulens av atriene.flyt over asd. I moderate Til store Asd, retning og omfanget av shunt over ASD avhenger av den relative høyre og venstre ventrikkel compliances. I tidlig barndom, høyre ventrikkel samsvar er lav og shunt OVER ASD er liten. Etter hvert som høyre ventrikulær overholdelse øker, øker venstre til høyre shunt. Hvis høyre ventrikulær overholdelse reduseres, senere i livet, reduseres shunten. Shunten kan til slutt reversere hvis pasienten utvikler pulmonal hypertensjon og Eisenmenger syndrom. Dette tar vanligvis noen tiår å utvikle seg.
Klinisk presentasjon
ASD er vanligvis asymptomatisk og presenterer vanligvis hjerteklump i førskolealderen. CHF utvikler sjelden hos pasienter med stor ASD. Høyre atriell strekk kan forårsake atrielle arytmier. Langvarig volum overbelastning av lungene til slutt forårsaker pulmonal hypertensjon, som kan ta 4 til 5 tiår å utvikle.
Diagnostisering
- en systolisk utstøting murmur kan høres i lungeområdet på grunn av økt strømning over lungeventilen (relativ pulmonal stenose).
- en middiastolisk bilyd kan høres på nedre venstre sternal grensen på grunn av økt flyt over trikuspidalklaff. Dette suset er sjelden hørt fordi tricuspid ventil ringrommet er større enn pulmonal ventil ringrommet. En tricuspid ventil murmur indikerer at pasienten er I CHF på grunn av en stor venstre til høyre shunt.Ingen bilyd utvikler seg på grunn av strømmen over ASD siden det bare er en minimal trykkgradient mellom de to atriene og ingen turbulens genereres.En bred splittelse Av S2 skyldes forsinket lukking Av p2 sekundært til økt strømning over lungeventilen.
- splittelsen Av S2 er «fast» og varierer ikke med respirasjon. Dette skyldes reduserte effekter av respiratorisk syklus på høyre ventrikulær volum. I inspirasjon øker venøs retur til høyre atrium og hindrer venstre til høyre shunt over ASD. Ved utløpet reduseres venøs retur til høyre atrium og shunt over ASD øker. I begge tilfeller øker volumet av blod i høyre ventrikel og forblir uendret i både inspirasjon og utløp.EKG kan vise høyre atrial utvidelse, høyre ventrikkel ledningsforsinkelse (ufullstendig høyre grenblokk), høyre ventrikkel dilatasjon og høyre akse avvik.
- Bryst radiografi viser økt pulmonal vaskularitet, høyre atrial og høyre ventrikulær utvidelse.
Behandling
De fleste PASIENTER med ASD er asymptomatiske og ingen spesifikk medisinsk behandling er nødvendig. Medisinsk ledelse (SOM I VSD) kan være nødvendig hvis CHF er tilstede. Trans-kateter lukking er den foretrukne metoden for å lukke secundum Asd. Kirurgisk lukking kan være nødvendig hos pasienter med et stort secundum ASD som ikke er egnet til trans-kateter lukking eller andre TYPER ASD som de er usannsynlig å lukke spontant.
Atrioventrikulær Defekt (AVSD)
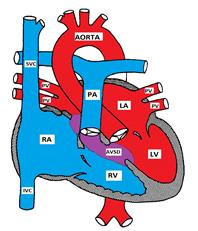
Figur Som Viser En Atrioventrikulær Septaldefekt
AVSD forekommer i 2% AV ALLE CHD og er mer utbredt hos pasienter med downs syndrom. Førti prosent av barn med Downs syndrom HAR CHD og 40 % av feilene er FORMER FOR AVSD
Anatomi
Atrioventrikulær septal defekt er også kjent som endokardial pute defekt (ECD) og atrioventrikulær kanal (AVC). Den består av en rekke defekter i endokardiale puter som danner den nedre delen av atrial septum, øvre del (innløp) av ventrikulær septum og mediale deler av av-ventiler.
det er 4 mulige typer:
a) Delvis AVSD (primum ASD) består av en defekt i den nedre delen av atrialseptumet og er vanligvis forbundet med en spalt i den fremre mitrale brosjyren som forårsaker mitral insuffisiens. Den ventrikulære septum er vanligvis intakt.
b) Komplett AVSD har en defekt som strekker seg fra den nedre delen av atrialseptumet til øvre del (innløp) av ventrikulær septum. Mitral-og tricuspidventilene mister sine ankerpunkter i ventrikulær septum og er i stedet festet til hverandre, og danner en felles av-ventil som overhenger ventrikulær septum.
c) INTERMEDIATE AVSD er lik DEN komplette AVSD, men har 2 av ventiler med en primum ASD og en stor innløp VSD.
d) OVERGANGS AVSD er lik den mellomliggende AVSD, MEN VSD er liten.
Patofysiologi
patofysiologien avhenger av den overveiende lesjonen(atriell vs ventrikulær). Det er en venstre-til-høyre shunt på atrial nivå på grunn av økt relativ høyre ventrikkel compliance fører til høyre atrial utvidelse. Venstre atriell forstørrelse oppstår på grunn av mitral insuffisiens sekundært til mitralventilspalten. Det er en varierende grad av pulmonal hypertensjon da pulmonal vaskulatur er utsatt for overflødig blodvolum ved høyere trykk. Pulmonal hypertensjon kan utvikles i de to første årene hos normale pasienter og i det første året hos pasienter med Downs syndrom.
Kliniske presentasjoner
DEN kliniske presentasjonen AV AVSD er variabel og avhenger av størrelsen på defekten og graden av venstre til høyre shunt. Pasienter med KOMPLETT AVSD vanligvis tilstede med hjertesvikt i de første ukene av livet, mens de med delvis AVSD (primum ASD) kan være helt asymptomatiske.
Symptomer på CHF inkluderer dårlig mating, kortpustethet, diaphorese under mating og dårlig vektøkning. Mild cyanose kan sjelden utvikle seg på grunn av høyre til venstre shunt på grunn av økt pulmonal motstand eller på grunn av fortrinnsrett streaming av venøst blod FRA IVC til venstre atrium.
Diagnose
- Fysiske funn er variable og avhenger av tilstedeværelse eller fravær av kongestiv hjertesvikt. Prekordiet kan være hyperdynamisk og hjerteapexet kan forskyves dårligere og til venstre.
- auscultatory funnene er også variable og kan inkludere en systolisk utstøting murmur på grunn av økt strømning gjennom lungeventilen med bred og fast splitting Av S2 som I ASD. Et høyt, enkelt S2 indikerer pulmonal hypertensjon.
- Ytterligere auscultatory funn inkluderer en midtdiastolisk bilyd i nedre venstre sternal grensen på grunn av økt strømning gjennom trikuspidalklaff, apikal holosystolisk bilyd som stråler ut til venstre axilla på grunn av mitral insuffisiens og en holosystolisk bilyd AV VSD.
- EKG er preget av venstre akseavvik på grunn av dårligere og bakre forskyvning av AV-noden (anatomisk). Det kan også vise høyre ventrikulær hypertrofi (på grunn av økt trykk), høyre atriell utvidelse OG LVH. Et forlenget PR-intervall (første grads hjerteblokk) sannsynligvis på grunn av unormal AV-knuteledning kan være tilstede.
- Bryst røntgen viser varierende grad av kardiomegali og økt pulmonal vaskularitet.
- Ekkokardiografi er nyttig for å demonstrere de anatomiske lesjonene og tilhørende abnormiteter. Det er viktig å vurdere integriteten til av-ventiler.
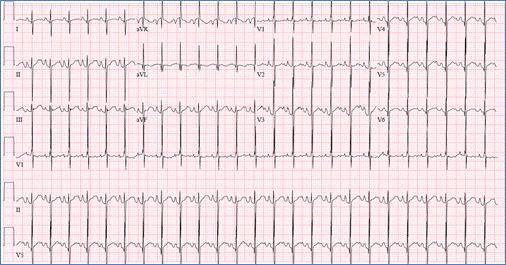
EKG viser overlegen qrs akseavvik (negativ i avF) og høyre ventrikkel
hypertrofi i avsd
behandling
chf, hvis tilstede, administreres med diuretika, ace-hemmere og noen ganger digoksin. En formel med høy kalori-tetthet bør brukes uten væskebegrensning.
Nesten Alle pasienter MED AVSD trenger kirurgi. Tidspunktet for operasjonen avhenger av pasientens størrelse, TILSTEDEVÆRELSE AV CHF, respons på medisinsk behandling og tilstedeværelse eller fravær av pulmonal hypertensjon. Hos asymptomatiske pasienter med delvis AVSD kan kirurgi forsinkes til førskolealderen. Korrigerende kirurgi utføres vanligvis hos symptomatiske pasienter med ugjennomtrengelig CHF i de første månedene av livet. Selv hos pasienter som reagerer på medisinsk behandling, krever Forekomsten av Downs Syndrom tidlig kirurgi for å forhindre utvikling av pulmonal hypertensjon. Hvis kirurgi ikke kan utføres hos en symptomatisk pasient, kan pulmonal arteriell banding bidra til å begrense lungeblodstrømmen til kirurgisk reparasjon er mulig.