cuprins
- rezumat
- fundal
- metode
- rezultate
- concluzii
- cuvinte cheie
- Introducere
- materiale și metode
- rezultate și discuții
- prezentarea clinică a OKC-urilor
- imagistica OKC
- diagnosticul OKC
- modalități de tratament
- recomandare generală
- enuclearea OKC
- excizia mucoasei suprapuse
- enuclearea OKC urmată de aplicarea soluției Carnoy (CS)
- enuclearea OKC urmată de ostectomia periferică
- enuclearea OKC urmată de crioterapie
- Marsupializarea singură și marsupializarea și enuclearea întârziată
- considerații finale
- mulțumiri
- citare
rezumat
fundal
Keratocistul odontogen (OKC) este un chist odontogen agresiv local, cu o rată ridicată de recurență după tratament. Mai multe intervenții chirurgicale conservatoare au fost sugerate în tratamentul Keratocistelor, dar lucrul cu o imagine de ansamblu a practicii poate avea rezultate mai bune.
metode
am realizat o revizuire a literaturii în bazele de date MEDLINE, Web of Science, Scopus, Cochrane Library și Google Scholar, precum și în literatura gri (Cărți și teze) pentru studii care raportează patogeneza, prezentarea clinică, imagistica, diagnosticul și modalitățile de tratament ale OKC.
rezultate
caracteristicile OKC sunt discutate în lumina literaturii pentru a stabili cel mai bun protocol în diagnosticul, planificarea tratamentului și tratamentul în sine.
concluzii
OKC merită o atenție deosebită față de alte chisturi obișnuite, obișnuite, odontogene. Radiografiile și scanările CT în evaluarea OKC, diagnosticul histologic preoperator și enuclearea OKC urmată de aplicarea Carnoy și excizia mucoasei suprapuse în regiunea de atașare a mucoasei orale la chist este de obicei un protocol adecvat în tratamentul OKC.
cuvinte cheie
keratocist Odontogenic, tumoră odontogenă Keratocistică, chisturi odontogene, soluția Carnoy, terapie, recurență
Introducere
cea mai recentă clasificare a tumorilor capului și gâtului a Organizației Mondiale a Sănătății (2017) a reevaluat conceptele privind caracteristicile clinice, radiologice și biologice ale tumorii odontogene Keratocistice (KCOT) și a decis redenumirea această leziune a keratocistului odontogen din nou (OKC) . Motivația pentru această schimbare de politică, cu toate acestea, lipsește. OKC este potențial o leziune foarte agresivă (Figura 1) și această schimbare de nume poate provoca o anumită confuzie în rândul chirurgilor și tinde să diminueze vigilența în rândul chirurgilor pentru a trata această leziune în mod adecvat .
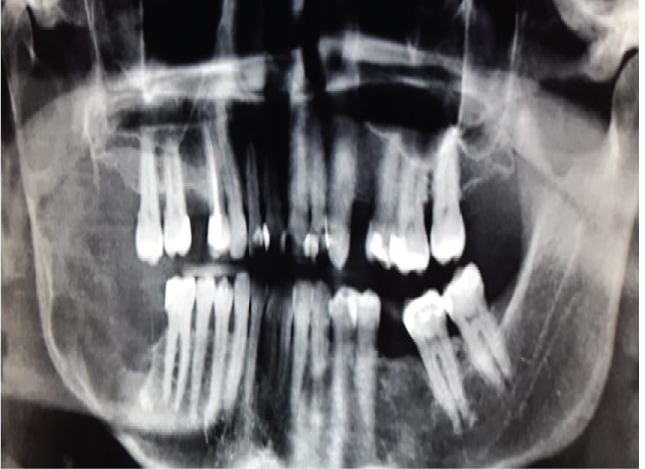 Figura 1: OKC mare în regiunea posterioară dreaptă a mandibulei demonstrându-și agresivitatea. Vezi Figura 1
Figura 1: OKC mare în regiunea posterioară dreaptă a mandibulei demonstrându-și agresivitatea. Vezi Figura 1
În afară de rata ridicată de recurență după tratament , Emerson, și colab. a descris extinderea a două OKC recurente în mediastin, prin gât . Alți autori au raportat deja extinderea a trei OKC – uri în baza craniului , două OKC-uri care pătrund în mușchiul temporal și două OKC-uri în mușchiul maseter . Patru rapoarte de caz au fost publicate care arată OKC recurente într-o grefă osoasă . Chisturile obișnuite, obișnuite, odontogene nu se comportă în acest fel .
agresivitatea OKC poate fi atribuită indicelui mitotic ridicat al căptușelii chistului epitelial în comparație cu chisturile odontogene obișnuite . Acest lucru ar explica OKC recurent după enuclearea parțială a chistului, în timp ce o parte din peretele chistului a fost lăsat în urmă. Chiar dacă OKC-urile sunt considerate a fi derivate din resturile laminei dentare, celulele epiteliale cuiburi și microcisturi, adesea localizate în mucoasa orală care acoperă crestele alveolare pot fi, de asemenea, o sursă importantă de OKC primare și recurente . Acest lucru este valabil în special în regiunea posterioară a fălcilor.
aceste cuiburi de celule epiteliale și / sau microciste sunt derivate din stratul bazal al mucoasei orale și pot fi considerate hamartias. Histologic, un fenomen de cădere poate fi văzut în unele cazuri . În cazurile de OKC intraosos care rezultă din stratul bazal al mucoasei orale , o perforare osoasă poate fi ușor detectată pe tomografie computerizată (CT-scanări) și o astfel de zonă a mucoasei orale va fi atașată la OKC.
teoriile menționate mai sus despre originea OKC și posibila lor recurență ar trebui să joace un rol în planificarea tratamentului chirurgical. Mai multe abordări, în principal conservatoare, au fost sugerate pentru OKC, cum ar fi enuclearea singură, enuclearea urmată de terapia adjuvantă (aplicarea soluției Carnoy, crioterapia, ostectomia periferică), enuclearea cu sau fără terapie adjuvantă, inclusiv îndepărtarea mucoasei suprapuse, marsupializarea singură și marsupializarea urmată de enuclearea întârziată.
în general, modalitățile de tratament ale OKC sindromice (sindromul carcinomului bazocelular Nevoid) sunt aceleași cu OKC nonsindromice. Cu toate acestea, modelul dezvoltării OKC la pacienții sindromici este influențat pe scară largă de modificări moleculare/genetice, cum ar fi inactivarea PTCH1, o genă supresoare a tumorii, ceea ce explică unul dintre motivele pentru care pacienții sindromici au adesea mai multe OKC în maxilar. Astfel, un OKC recurent ar putea fi, de fapt, un OKC nou, primar .scopul prezentului studiu este de a oferi o perspectivă clinică și de a discuta, în lumina literaturii, principalele caracteristici și modalități de tratament a OKC nonsindromic.
materiale și metode
am realizat o revizuire a literaturii în bazele de date MEDLINE, Web of Science, Scopus, Cochrane Library și Google Scholar, precum și în literatura gri (Cărți și teze), căutând studii despre KCOT sau OKC scrise în engleză sau portugheză. Numai datele privind patogeneza, prezentarea clinică, imagistica, diagnosticul și modalitățile de tratament ale OKC au fost extrase din studiile recuperate pentru a veni cu date fiabile care să se bazeze pe o politică rațională de tratament.
rezultate și discuții
OKC-urile apar din proliferarea resturilor sau ramurilor laminei dentare ca o leziune intraosoasă asociată sau nu cu un dinte neerupt, în principal în zona purtătoare a dinților (adică incisivi, canini, premolari și zona 1 / 2 molari). Ele pot apărea, de asemenea, din cuiburi de celule epiteliale și microciste, adesea localizate în stratul bazal al mucoasei orale, în principal în regiunea posterioară a fălcilor (adică molarul 3, unghiul și ramusul în mandibulă și tuberozitatea molară/maxilară 3 în maxilar) . OKC-urile nesindromice pot suferi, de asemenea, o mutație sau inactivare a genei PTCH1, care activează calea de semnalizare SHH și are ca rezultat proliferarea exacerbată a epiteliului chistic . OKC este un potențial foarte agresiv și consensul de a fi o tumoare sau un chist nu a fost atins încă .
prezentarea clinică a OKC-urilor
OKC-urile cresc în spațiul medular al mandibulei sau maxilarului, fără sau fără expansiune a osului cortical . Astfel, leziunile inițiale, mici, sunt de obicei asimptomatice, cu excepția cazului în care se infectează . Cu toate acestea, dacă chistul perforează regiuni mai subțiri ale osului cortical, de la interior la exterior, poate avea loc o umflare locală (Figura 2). Acest lucru se întâmplă adesea cu chisturi obișnuite, obișnuite, odontogene, de exemplu chist radicular sau dentigeros. Dintr-o dată, pacienții pot dezvolta trismus în cazul OKC-urilor mai mari în ramusul mandibular (Figura 1). OKC-urile mai mari din maxilar se pot extinde în sinusul maxilar (Figura 3) și pot provoca obstrucție nazală pe aceeași parte. Pe de altă parte, chisturile cu creștere lentă pot stimula apoziția osoasă periostală și pot provoca expansiunea osoasă fără perforație corticală. OKC-urile apar pe o gamă largă de vârstă a pacientului, cel mai frecvent în regiunea posterioară a mandibulei bărbaților în a doua până la a treia decadă de viață .
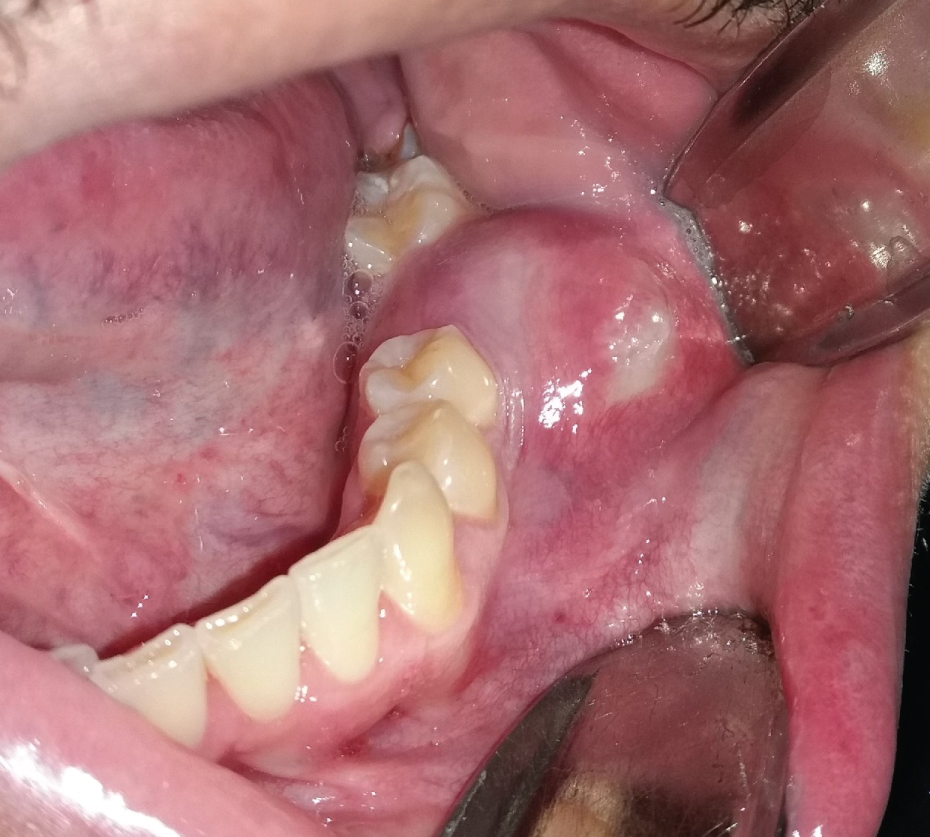 Figura 2: OKC infectat care provoacă durere și umflături în regiunea dintelui lipsă 36. Vezi Figura 2
Figura 2: OKC infectat care provoacă durere și umflături în regiunea dintelui lipsă 36. Vezi Figura 2
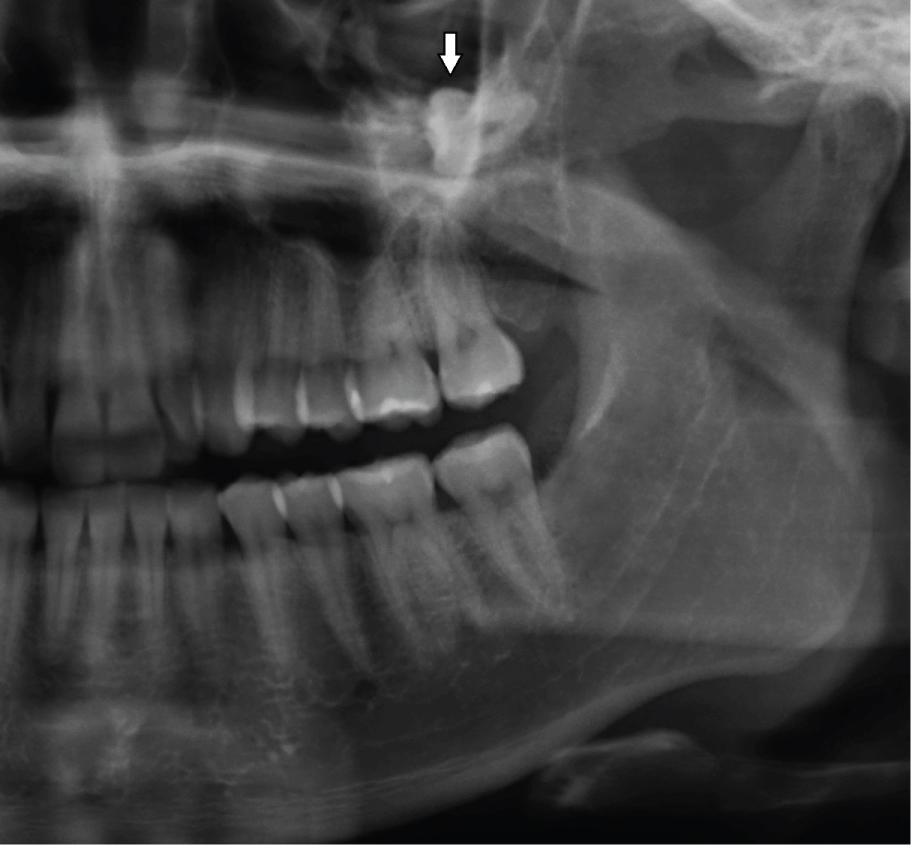 Figura 3: OKC mare în sinusul maxilar stâng, deplasând dintele 28 superior (săgeată). Vezi Figura 3
Figura 3: OKC mare în sinusul maxilar stâng, deplasând dintele 28 superior (săgeată). Vezi Figura 3
imagistica OKC
radiografiile OKC prezente în mod obișnuit ca leziune chistică uniloculară cu o margine bine definită, cu sau fără margini dantelate, dar pot fi, de asemenea, multiloculare. Frecvent, ele nu se disting ușor de chisturile odontogene obișnuite (Figura 4). OKC poate avea nici o legătură cu un dinte sau coroana poate fi complet în interiorul chistului. Acestea pot fi poziționate adiacent aspectului lateral al rădăcinii dintelui similar cu un chist parodontal lateral . Într-o analiză a aspectelor radiografice ale 1138 OKC, raportate în mai multe studii, inclusiv OKC recurente și sindromice, am constatat că 672 erau uniloculare (59%), 342 multiloculare (30%), 202 aveau o graniță netedă sau bine definită (18%), în timp ce 70 aveau o frontieră dantelată (6%) . În multe cazuri, aspectul radiologic nu a fost raportat.
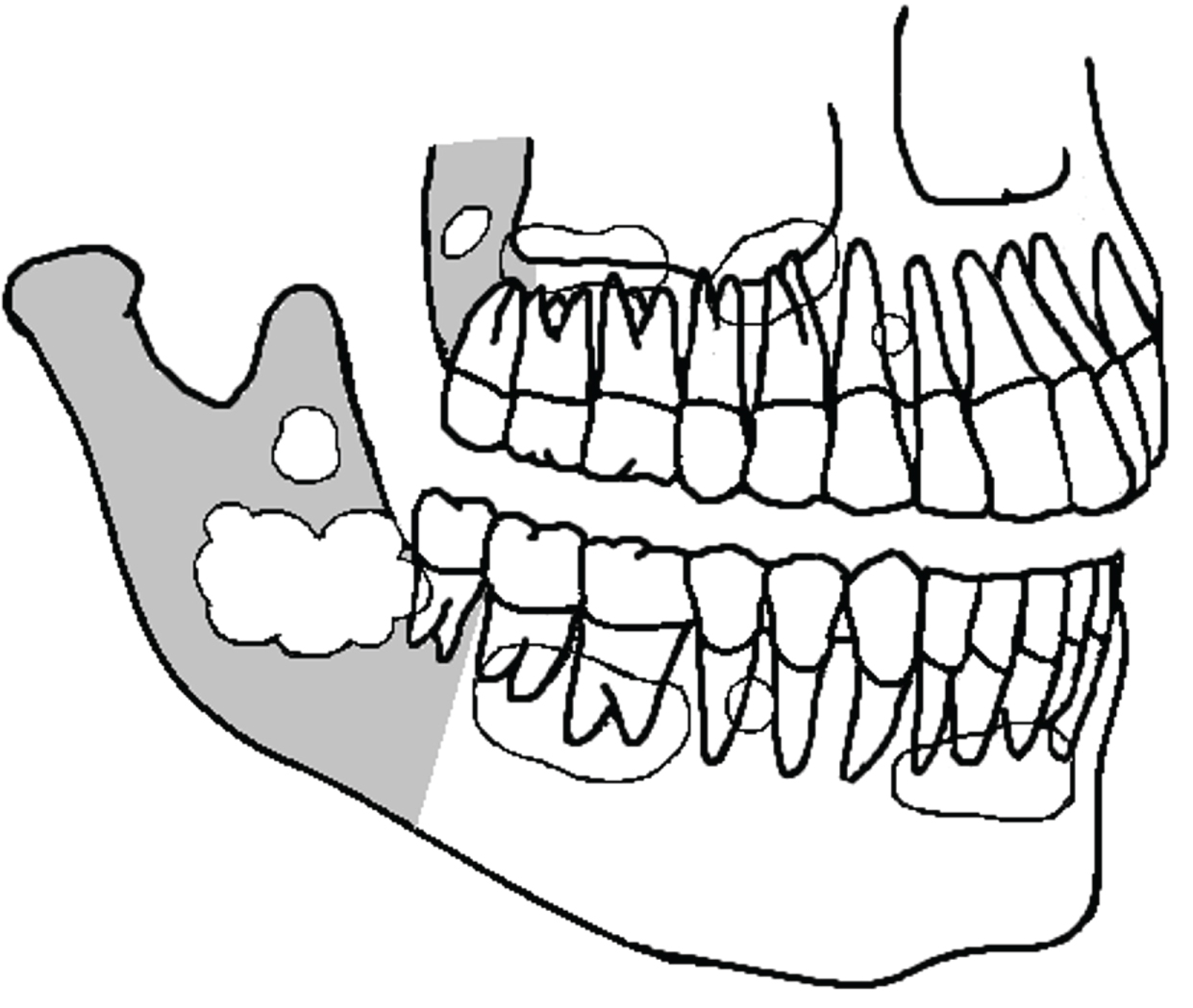 Figura 4: câteva dintre posibilitățile de prezentare ale OKC în mandibulă și maxilară (desen schematic). Acestea sunt de obicei confundate cu chisturi odontogene regulate. Zona gri este regiunea posterioară a maxilarului. Vezi Figura 4
Figura 4: câteva dintre posibilitățile de prezentare ale OKC în mandibulă și maxilară (desen schematic). Acestea sunt de obicei confundate cu chisturi odontogene regulate. Zona gri este regiunea posterioară a maxilarului. Vezi Figura 4
tomografia computerizată este un instrument valoros în detectarea tuturor dimensiunilor OKC cu o definiție mai bună a structurilor anatomice, cum ar fi nervul alveolar inferior (IAN), sinusul maxilar, cavitatea nazală etc. CT-scanările permit detectarea precisă a perforației corticale (în special în unghiul/ramusul mandibulei sau în tuberozitatea maxilară), dacă este prezentă. Perforația corticală este probabil zona în care mucoasa orală suprapusă este atașată la OKC și o astfel de regiune trebuie inclusă în excizia chirurgicală. Chisturile uniloculare mai mici, în special în zona purtătoare a dinților, pot fi ușor confundate cu chisturile odontogene obișnuite, în special chistul lateral parodontal.
în practica clinică, imagistica prin rezonanță magnetică (RMN) are o valoare limitată, dar poate completa evaluarea radiologică, în special în cazurile de implicare a țesuturilor moi ale OKC mai mari. RMN ajută, de asemenea, la diferențierea OKC de ameloblastoame și alte chisturi și tumori ale fălcilor. RMN detectează prezența locularităților și a maselor solide. De asemenea, va arăta grosimea peretelui chistului și conținutul chistului prin intensitatea semnalului fluidului intraluminal. Am adunat datele imagistice ale RMN-ului îmbunătățit cu contrast de 39 OKC raportate în două studii și am constatat că 24 au fost uniloculare (62%) și 15 au fost multiloculare (38%). Grosimea peretelui chistului a fost subțire în 26 OKC (67%) și groasă în 11 (28%). Cu toate acestea, informațiile despre grosimea capsulei de 2 chisturi nu au fost disponibile . În ceea ce privește intensitatea semnalului fluidului, 21 OKC au fost chistice (54%). Treisprezece au fost amestecate (33%), adică solide și chistice, iar 5 au fost solide (13%). Cu toate acestea, conținutul solid trebuie atribuit depunerii resturilor keratinizate în chist și nu proliferării intraluminale a peretelui chistului . Intensitatea semnalului lichidului intraluminal (în principal în leziunile non-solide) a fost predominant heterogenă (30 OKC-77%) mai degrabă decât omogenă (9 OKC-23%), Această caracteristică fiind de interes deosebit în distingerea OKC-urilor de ameloblastoame.
diagnosticul OKC
evaluarea histopatologică prin biopsie incizională este cea mai bună modalitate de a diagnostica OKC înainte de operație, când suspiciunea a apărut din prezentarea clinică și radiografică . Biopsia incizională poate provoca inflamația OKC și poate interfera în analiza histopatologică a specimenului post-chirurgical. Peretele chistului este fibros și căptușit de un epiteliu parakeratinizat pliat, subțire, obișnuit, cu 5-8 straturi de celule groase, fără creste rete. Suprafața parakeratinei este de obicei ondulată, iar stratul bazal este bine definit și adesea palisadat, cu nuclee hipercromatice și zone focale care prezintă polaritate nucleară inversată . Cu toate acestea, așa cum am menționat anterior, inflamația chistului poate face un rezultat fals negativ secundar metaplaziei peretelui chistului. Caracteristicile epiteliului parakeratinizat și ale stratului bazal pot să fi dispărut complet .biopsiile de aspirație la studiul nivelurilor de proteine și a fulgilor de keratină din lichidul de aspirație pot ajuta la diagnostic și pot ajuta la depășirea problemelor cu rezultatele histopatologice .
modalități de tratament
recomandare generală
dinții Nevitali apropiați de OKC pot fi tratați și menținuți endodontic (figura 5A și figura 5b), dar cei cu chist aderat pe suprafața radiculară sau cu resorbție radiculară de OKC trebuie îndepărtați. După eliminarea totală a OKC, pacienții trebuie să primească o urmărire radiologică anuală în primii cinci ani și după aceea, la fiecare doi ani. Recidivele pot apărea pe o perioadă de 25 de ani .
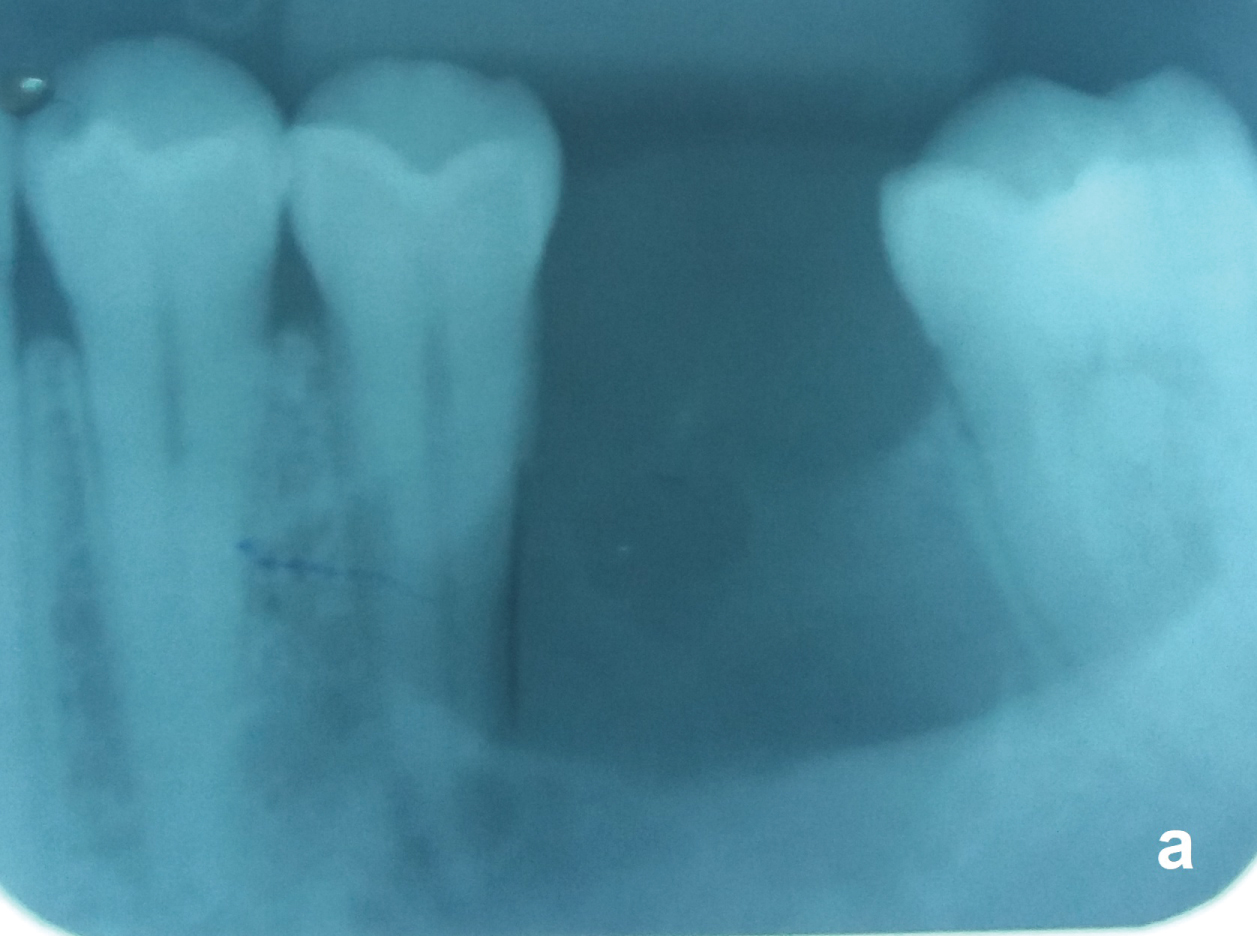 figura 5A: același caz al figurii 2. OKC Unilocular cu o graniță bine definită între dintele nonvital 35 și dintele vital 37. Observați că ligamentul parodontal al ambilor dinți este păstrat. Vezi figura 5A
figura 5A: același caz al figurii 2. OKC Unilocular cu o graniță bine definită între dintele nonvital 35 și dintele vital 37. Observați că ligamentul parodontal al ambilor dinți este păstrat. Vezi figura 5A
 figura 5b: dintele 35 a fost tratat endodontic înainte de operație. Vezi figura 5B
figura 5b: dintele 35 a fost tratat endodontic înainte de operație. Vezi figura 5B
enuclearea OKC
enuclearea constă în îndepărtarea totală a chistului într-o singură bucată, dar această sarcină este destul de dificil de realizat din cauza peretelui fragil al OKC. astfel, chiuretajul suplimentar al cavității osoase pentru îndepărtarea fragmentelor de chist este frecvent necesar. Căptușeala chistului care este lăsată în urmă în cavitatea osoasă după enucleare sau chiuretaj crește riscul de recurență . Prin urmare, dacă OKC a fost diagnosticat înainte de operație, enuclearea singură este descurajată.
nu este necesar un tratament suplimentar pentru OKC-urile mici (aproximativ 1 cm în diametru sau mai puțin, frecvent în zona purtătoare a dinților) care au fost diagnosticate după enucleare, dar pacienții ar trebui să aibă o monitorizare radiologică riguroasă. Recidivele din aceste zone pot fi tratate cu ușurință fără a afecta prea mult pacientul.
excizia mucoasei suprapuse
dacă scanările CT prezintă perforație corticală, mucoasa orală suprapusă și atașarea acesteia la OKC trebuie întotdeauna excizate cu o marjă de siguranță pentru a îndepărta cuiburile de celule epiteliale și / sau microcisturile situate în această regiune .
enuclearea OKC urmată de aplicarea soluției Carnoy (CS)
aplicarea CS este probabil cea mai bună opțiune de terapie adjuvantă și cel mai eficient tratament conservator în reducerea ratei de recurență a OKC . Este o procedură sigură și ieftină . Această soluție este compusă din 60% alcool absolut, 30% cloroform, 10% acetic glacial și 1 gram de clorură ferică. CS determină fixarea/inactivarea imediată a posibilelor celule epiteliale rămase lăsate în urmă după enucleare și, de asemenea, inactivează cuiburile de celule epiteliale sau microcisturile situate în zone de perforație corticală, dacă sunt prezente. O bucată de tifon înmuiată cu CS este aplicată pe cavitatea osoasă cu o clemă Kelly curbată timp de 1 minut . Evitați aplicarea CS pe IAN, parodonțiul dintelui vital vecin și pereții osoși subțiri ai sinusului din cauza posibilelor deteriorări ireparabile ale acestor structuri.
În ciuda rezultatelor benefice ale soluției Carnoy (CS) în reducerea ratei de recurență a keratocistelor odontogene, lipsa informațiilor histologice cu privire la efectele sale ipotetic dăunătoare asupra structurilor expuse în câmpul operativ, cum ar fi necroza osoasă și calitatea slabă a neoformării osoase, a determinat mulți chirurgi să pună la îndoială și să abandoneze această modalitate de tratament complementar.
enuclearea OKC urmată de ostectomia periferică
Ostectomia periferică poate fi a doua opțiune mai bună a terapiei adjuvante în controlul ratei de recurență a OKC. Este o procedură sigură și ieftină, care prezintă rezultate bune în reducerea ratei de recurență prin îndepărtarea mecanică a celulelor epiteliale rămase și a cuiburilor/microcistelor celulelor epiteliale. Cu un bur rotund mare, îndepărtați țesutul osos până la o adâncime de 1,5 mm de-a lungul cavității osoase, sub irigare salină abundentă.
enuclearea OKC urmată de crioterapie
după enucleare, pulverizarea azotului lichid (-196.6. L.) se aplică o dată pe cavitatea osoasă timp de 1 minut, congelând celulele epiteliale rămase și cuiburile/microcisturile celulelor epiteliale ce cauzează moartea fizică a celulelor patologice până la o adâncime de 1,5 mm. totuși, utilizarea acestei tehnici în reducerea ratei de recurență este controversată . Aplicarea pulverizării azotului lichid pe mandibule fragile crește riscul fracturii patologice postoperatorii.
Marsupializarea singură și marsupializarea și enuclearea întârziată
Marsupializarea este conversia OKC într-o cavitate integrantă a cavității bucale. Poate fi definitivă (marsupializare singură) sau temporară (marsupializare și enucleare întârziată). Când chistul este expus mediului oral, mucoasa chistului epitelial va suferi metaplazie pentru a deveni indistinguizabilă de epiteliul mucoasei orale, în timp ce cavitatea chistică se reduce în dimensiune, datorită decompresiei, care poate fi monitorizată pe radiografii sau cutii CT. OKC devin mai puțin agresive după metaplazie, dar au încă o rată ridicată de recurență . Pe de altă parte, marsupializarea timp de aproximativ 12 până la 18 luni și enuclearea întârziată demonstrează un rezultat mai bun în ceea ce privește rata de recurență, cu condiția ca fragmentul marsupializat să fie îndepărtat în regiunea perforației corticale, dacă este prezent (Paul JW Stoelinga, Profesor Emerit al Universității Radboud, comunicare personală. Vezi secțiunea „excizia mucoasei suprapuse”). Marsupializarea poate fi oarecum greoaie pentru pacient. Prin urmare, este mai indicat la persoanele în vârstă sau la pacienții cu risc scăzut cu OKC de dimensiuni mari.
considerații finale
Keratocisturile odontogene merită o atenție deosebită față de alte chisturi odontogene obișnuite, obișnuite, în ceea ce privește diagnosticul, planificarea tratamentului și tratamentul în sine. În ciuda schimbării actuale a denumirii acestei leziuni, OKC se poate comporta ca o tumoare și poate aduce o anumită confuzie în practica clinică.
pe scurt, radiografiile și CT-scanările sunt de obicei suficiente în evaluarea OKC. recomandăm ca leziunile suspecte să aibă un diagnostic histologic înainte de a decide ce tratament definitiv va fi urmat. La pacienții sănătoși, enuclearea OKC urmată de aplicarea Carnoy și excizia mucoasei suprapuse în regiunea de atașare la OKC ar trebui să fie tratamentul de alegere. În cazurile de OKC mari, în principal în regiunea posterioară a fălcilor, marsupializarea timp de 12-18 luni înainte de tratamentul definitiv este o opțiune bună în reducerea dimensiunii leziunii pentru a decraza riscul procedurii chirurgicale.
în cele din urmă, prezentarea generală a practicii OKC poate fi aplicată în tratamentul altor leziuni odontogene agresive, cum ar fi ameloblastomul solid / multichistic.
mulțumiri
autorii declară că nu au niciun conflict de interese.
- Speight P, Devilliers P, Li TJ, Odell EW, Wright JM (2017) keratocist odontogen. În: el-Naggar AK, Chan JKC, Grandis JR, Takata T, Slootweg PJ, clasificarea OMS a tumorilor capului și gâtului. (A 4-a edn), IARC, Lyon, Franța, 235-236.
- Stoelinga Pjw (2018) tumoră odontogenă Keratocistică (KCOT) a fost din nou redenumită keratocist odontogen (OKC). Int J Maxilofac Oral Surg 30313-30318.
- forfecare M, Speight PM (2007) keratocist odontogen. În: Forfecare M, Speight PM, chisturi ale regiunilor orale și maxilo-faciale. (A 4-a edn), Blackwell Publishing Ltd, 6-58.Emerson Tg, Whitlock RI, Jones JH (1972) implicarea țesuturilor moi prin keratociste odontogene (chisturi primordiale). Br J Surg Oral 9: 181-185.
- Jackson IT, Potparic Z, Fasching M, Schievink WI, Tidstrom K, și colab. (1993) penetrarea bazei craniului prin disecția keratocistului. J Craniomaxillofac Surg 21: 319-325.
- Franc C, Cresseaux P, Richard L, Breton P, Freidel M (1996) chistul keratocist sau epidermoid: Starea actuală de înțelegere a unui caz cu implicare intracraniană. Stomatol Chir Maxilofac 97: 270-282.
- Soost F, Stoll C, Gerhardt O, Neumann HJ (1999) Keratociste ale fălcilor cu o expansiune la baza craniului. Zentralbl Neurochir 60: 11-14.
- Worral SF (1992) keratocist odontogen recurent în mușchiul temporal. Br J Oral Surg 30: 59-62.
- AB T, Maruyama S, Yamazaki M, Essa A, Babkair H, și colab. (2014) Keratocist Intramuscular ca omolog al țesuturilor moi ale tumorii odontogene keratocistice: Diagnosticul diferențial prin imunohistochimie. Hum Pathol 45: 110-118.
- Makarla s, Bavle RM, Muniswamappa s, Narasimhamurthy S (2015) o tumoare odontogenă keratocistică extragnatică mare. Caz Rep Pathol 2015.
- Yamamoto K, Matsusue Y, Kurihara M, Takahashi Y, Kirita T (2013) un keratocist în mucoasa bucală cu caracteristicile tumorii odontogene keratociste. Deschidere Dent J 7: 152-156.
- Schofield JJ (1971) recurență neobișnuită a keratocistului odontogen. Br Dent J 130: 487-489.
- Persson G (1973) recurență remarcabilă a unui keratocist într-o grefă osoasă. Int J Surg Oral 2: 69-76.
- Attenborough NR (1974) recurența unui keratocist odontogen într-o grefă osoasă: raportul unui caz. Br J Oral Surg 12: 33-39.
- DeGould MD, Goldberg JS (1991) recurența unui keratocist odontogen într-o grefă osoasă. Raportul unui caz. Int J Maxilofac Oral Surg 20: 9-11.
- Toller P (1967) originea și creșterea chisturilor fălcilor. Ann R Coll Surg Engl 40: 306-336.
- Stoelinga PJW, Peters JH (1973) o notă privind originea keratocistului fălcilor. Int J Surg Oral 2: 37-44.
- Stoelinga PJ (2001) urmărirea pe termen lung a keratocistelor tratate conform unui protocol definit. Int J Maxilofac Oral Surg 30: 14-25.
- Stoelinga Pjw (2003) etiologia și patogeneza keratocistelor. Oral Maxilofac Surg Clin Nord Am 15: 317-324.
- Stoelinga PJW, Peters JH, van de Staak WJ, Cohen mm Jr (1973) câteva noi descoperiri în sindromul nevusului bazocelular. Oral Surg Oral Med Oral Pathol 36: 686-692.
- Stoelinga PJ (2003) excizia mucoasei suprapuse, atașate, împreună cu enuclearea chistului și tratamentul defectului osos cu soluție carnoy. Oral Maxilofac Surg Clin Nord Am 15: 407-414.
- al-Moraissi EA, Pogrel MA, Ellis E (2016) excizia mucoasei orale suprapuse reduce rata de recurență în tratamentul tumorii odontogene keratociste? O revizuire sistematică și meta-analiză. J Oral Maxilofac Surg 74: 1974-1982.
- Blanas n, Freund B, Schwartz M, Furst IM (2000) revizuirea sistematică a tratamentului și prognosticului keratocistului odontogen. Surg Oral Med Oral Pathol Oral Radiol Endod 90: 553-558.
- al-Moraissi EA, Dahan AA, ALWADEAI MS, Oginni FO ,al-Jamali JM, și colab. (2017) Ce tratament chirurgical are cea mai mică rată de recurență în urma gestionării tumorii odontogene keratocistice? O revizuire sistematică mare și meta-analiză. J Craniomaxillofac Surg 45: 131-144.
- de Castro MS, Caixeta CA, De Carli ML, Ribeiro J NV, Miyazawa M și colab. (2018) tratamente chirurgicale conservatoare pentru keratocisturile odontogene nonsindromice: o revizuire sistematică și meta-analiză. Clin Investig Oral 22: 2089-2101.
- Philipsen HP (2005) tumoră odontogenă Keratocistică. În: Barnes L, Eveson JW, Reichart P, Sidransky, Organizația Mondială a sănătății clasificarea tumorilor. Patologia și genetica tumorilor capului și gâtului, IARC Press, Lyon, Franța, 306-307.
- Ribeiro Junior O, Borba AM, Alves C, de Gouveia M, Coracin FL și colab. (2018) tumorile odontogene Keratocistice și soluția lui carnoy: evaluarea rezultatelor și complicațiilor. Dis Orală 18: 548-557.
- Vedtofte P, Praetorius F (1979) recurența keratocistului odontogen în raport cu caracteristicile clinice și histologice. Un studiu de urmărire de 20 de ani pe 72 de pacienți. Int J Surg Oral 8: 412-420.
- Bataineh AB, al Qudah M (1998) tratamentul keratocistelor odontogene mandibulare. Surg Oral Med Oral Pathol Oral Radiol Endod 86: 42-47.
- Berge TI, Helland SB, s Unixtlen A, Unixtren M, Johannessen AC și colab. (2016) Model de recurență a tumorilor odontogene keratocistice nonsindromice. Oral Surg Oral Med Oral Pathol Oral Radiol 122: 10-16.
- Boffano P, Ruga e, Gallesio C (2010) tumoră odontogenă Keratocistică (keratocist odontogen): revizuire retrospectivă preliminară a caracteristicilor epidemiologice, clinice și radiologice ale 261 de leziuni de la Universitatea din Torino. J Oral Maxilofac Surg 68: 2994-2999.
- Deepthi PV, Beena VT, Padmakumar SK, Rajeev R, Sivakumar R (2016) un studiu al leziunilor odontogene 1177 într-o populație din Kerala de Sud. J Oral Maxilofac Patol 20: 202-207.
- Leung YY, Lau SL, Tsoi KY, Ma HL, ng CL (2016) Rezultatele tratamentului tumorilor odontogene keratocistice folosind enuclearea și tratamentul defectului osos rezidual cu soluția Carnoy. Int J Maxilofac Oral Surg 45: 1154-1158.
- MacDonald D, gu Y, Zhang l, Poh C (2013) caracteristicile clinice și radiologice pot prezice recurența tumorilor odontogene keratocistice solitare? Oral Surg Oral Med Pathol Oral Radiol Oral 115: 263-271.
- Mamabolo m, Noffke C, Raubenheimer E (2011) tumori odontogene care se manifestă în primele două decenii de viață într-un eșantion de populație rurală africană: o analiză retrospectivă de 26 de ani. Dentomaxilofac Radiol 40: 331-337.
- McIvor J (1972) caracteristicile radiologice ale keratocistelor odontogene. Br J Oral Surg 10: 116-125.
- Ong ST, Siar CH (1995) keratociste odontogene într-o populație din Malaezia: considerente clinice, radiologice și histologice. Analele Dent 2: 9-14.
- Park TW, Kim SR (1985) studiu clinic și radiografic al keratocistului odontogen. Radiol Oral 1: 43-53.
- Simiyu BN, Butt F, Dimba EA, Wagaiyu EG, Awange DO și colab. (2013) tumori odontogene Keratocistice ale fălcilor și patologii asociate: un audit clinicopatologic de 10 ani într-un spital didactic de recomandare din Kenya. J Craniomaxillofac Surg 41: 230-234.
- Tabrizi R, Omidi M, Dehbozorgi M, Hekmat M (2014) corelarea caracteristicilor radiografice și a tratamentelor cu frecvența recurenței în keratocisturile odontogene ale mandibulei. J Craniofac Surg 25: e413-e417.
- Urs AB, Arora s, Singh H (2014) leziuni Intra-osoase ale maxilarului la copii și adolescenți: un studiu retrospectiv. J Clin Diagn Res 8: 216-220.
- Brondum n, Jensen VJ (1991) recurența keratocistului și tratamentul de decompresie. O urmărire pe termen lung a patruzeci și patru de cazuri. Oral Surg Oral Med Oral Pathol 72: 265-269.
- Nakamura N, Mitsuyasu T, Mitsuyasu Y, Taketomi T, Higuchi Y, și colab. (2002) Marsupializarea pentru keratocistele odontogene: analiza de urmărire pe termen lung a efectelor și modificărilor caracteristicilor de creștere. Surg Oral Med Oral Pathol Oral Radiol Endod 94: 543-553.
- Cunha JF, Gomes CC, de Mesquita RA, Goulart EMA, de Castro WH și colab. (2016) Caracteristici Clinicopatologice asociate cu recurența keratocistului odontogen: o analiză retrospectivă de cohortă. Oral Surg Oral Med Pathol Oral Radiol Oral 121: 629-635.
- Irvine GH, Bowerman JE (1985) keratociste mandibulare: Managementul chirurgical. Br J Maxilofac Oral Surg 23: 204-209.
- Minami M, Kaneda T, Ozawa K, Yamamoto H, Itai Y, și colab. (1996) leziunile chistice ale regiunii maxilomandibulare: distincția imagistică MR a keratocistelor odontogene și a ameloblastoamelor din alte chisturi. AJR Am J Roentgenol 166: 943-949.
- Probst FA, Probst M, Pautke Ch, Kaltsi E, Otto S, și colab. (2015) imagistica prin rezonanță magnetică: un instrument util pentru a distinge între tumorile odontogene keratociste și chisturile odontogene. Br J Maxilofac Oral Surg 53: 217-222.
- Rodu B, Tate AL, Martinez MG (1987) implicațiile inflamațiilor în keratocisturile odontogene. J Oral Pathol 16: 518-521.
- Haring JI, van Dis ML (1988) keratociste odontogene: un studiu clinic, radiografic și histologic. Oral Surg Oral Med Oral Pathol 66: 145-153.
- Voorsmit RACA (1984) keratocistul incredibil . Universitatea din Nijmegen.
- Johnson NR, Batstone MD, Savage NW (2013) Managementul și recurența tumorii odontogene keratocistice: o revizuire sistematică. Oral Surg Oral Med Pathol Oral Radiol Oral 116: 271-276.
- Slusarenko da Silva Y (2016) analiza histologică a efectelor soluției carnoy asupra defectelor monocorticale efectuate în maxilarul șobolanilor Wistar . Universitatea din s Inkto Paulo.
citare
Slusarenko da Silva Y, NaCl Unixtrio-Homem MG (2018) tratamentul conservator al Keratocistului odontogen primar și Nonsindromic: o prezentare generală a practicii. Int J Oral Dent Sănătate 4: 070. doi.org/10.23937/2469-5734/1510070