O scurtă trecere în revistă a testării troponinei pentru clinicieni
Colegiul American actual de Cardiologie și liniile directoare ale Asociației Americane a inimii afirmă că troponina este biomarker-ul preferat pentru diagnosticarea infarctului miocardic acut (im).1 troponina T (TnT) și moleculele I au secvențe de aminoacizi care se găsesc numai în țesutul cardiac, făcând testele lor foarte specifice pentru detectarea leziunilor cardiace.2 de-a lungul anilor, deoarece testele de troponină au devenit mai sensibile din punct de vedere analitic și mai precise, clinicienii s-au luptat cu rezultate frecvente ale testelor „fals pozitive”, definite ca troponină crescută care nu reprezintă MI. Acum,pe măsură ce testele de troponină mai noi cu sensibilitate analitică și mai mare decât testele anterioare devin disponibile în Statele Unite, 3 mulți clinicieni se pot întreba dacă un test de sensibilitate analitică mai mare va crea și mai multe rezultate fals pozitive ale testelor. Cu toate acestea, această preocupare este nejustificată și se bazează pe mai multe concepții greșite. De fapt, noile teste de troponină reprezintă o îmbunătățire semnificativă a testelor de laborator și, dacă sunt utilizate în mod corespunzător, vor spori capacitatea clinicienilor de a diagnostica rapid pacienții cu sindroame coronariene acute suspectate (ACS). Aceste probleme au fost abordate în articolul nostru recent de revizuire”testarea troponinei pentru clinicieni” 4 și sunt revizuite pe scurt aici.
termenul de troponină cu sensibilitate ridicată este o sursă de confuzie pentru clinicieni. În contextul testării troponinei, este important să înțelegem că sensibilitatea ridicată se referă la sensibilitatea analitică și nu la sensibilitatea clinică. Clinicienii folosesc termenii sensibilitate și specificitate pentru a descrie caracteristicile de funcționare ale unui test clinic.5 Ei sunt învățați că sensibilitatea și specificitatea variază în funcție de locul în care anchetatorii trasează linia de demarcație între rezultatele testelor pozitive și negative (Figura 1, panoul din dreapta). În general, creșterea sensibilității unui test scade specificitatea. Cu toate acestea, pentru testele de troponină, sensibilitatea ridicată înseamnă că testele au limite de detecție mult mai mici, permițând cuantificarea troponinei la niveluri nedetectabile cu testele anterioare. Important, scăderea limitelor de detecție pentru un test poate să nu aibă niciun efect asupra punctului de tăiere percentilă 99 care determină limita superioară a intervalului normal. De fapt, cel de-al 99-lea punct de tăiere percentilă pentru cel mai nou test TnT de înaltă sensibilitate este de 0,014 ng/ml, care este foarte similar cu punctul de tăiere de 0,01 ng/ml pentru testul TnT anterior de a patra generație.3
percentila 99 este o altă sursă de confuzie. Există două modalități comune de determinare a unui punct de tăiere pentru un test de diagnostic (Figura 1). Panoul din stânga prezintă o metodă care utilizează măsurători de testare într-un grup de subiecți probabil normali. Cu această metodă, percentila interioară 95 a unei distribuții a subiecților sănătoși este utilizată pentru a defini intervalul normal al unui test. Panoul din dreapta prezintă o metodă alternativă care utilizează măsurători de testare în grupuri de subiecți într-un cadru clinic care sunt definiți ca având boală sau fără boală printr-un alt test „standard de aur”. În general, există o suprapunere între distribuțiile rezultatelor testelor pentru subiecții cu și fără boală. O linie de demarcație este trasată într-un punct care maximizează sensibilitatea și Specificitatea testului, adesea folosind o caracteristică de funcționare a receptorului (Roc) metoda curbei pentru a ajuta la determinarea punctului de tăiere optim. Pentru testarea troponinei, această metodă a curbei ROC a fost inițial utilizată pentru a determina punctul de tăiere folosind creatin kinază-MB pentru a defini MI. Anchetatorii au remarcat, totuși, că nivelurile de troponină detectabile mai mici decât punctul de tăiere determinat de curba ROC au prezentat, de asemenea, un prognostic slab, așa cum este descris de zona gri din Figura 2.6-9 prin urmare, în 1999, un grup internațional de experți a decis să utilizeze fosta metodă de determinare a limitei superioare a normalului, dar au decis să folosească percentila 99, mai degrabă decât percentila 95, ca punct de tăiere.10 pe măsură ce testele de troponină s-au îmbunătățit, testele au devenit mai precise și mai puțin supuse unor variații aleatorii sau analitice, determinând îngustarea formei curbei de distribuție pentru o populație normală, care a mutat percentila 99 la un punct de tăiere inferior (Figura 3).
Figura 1
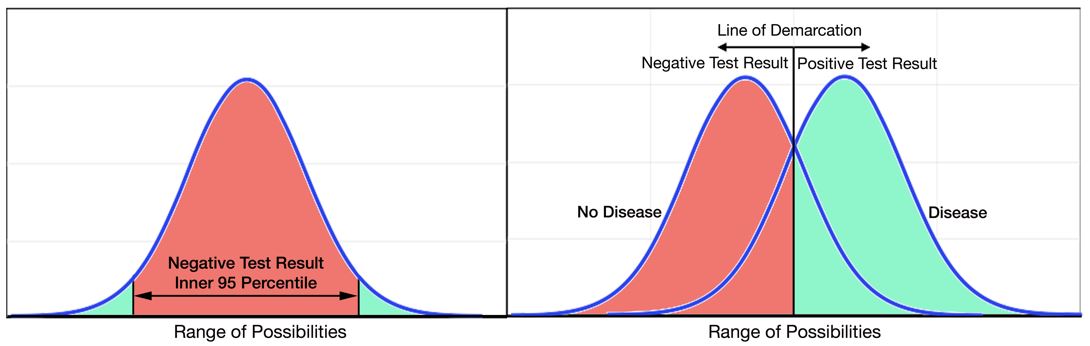
Figura 2
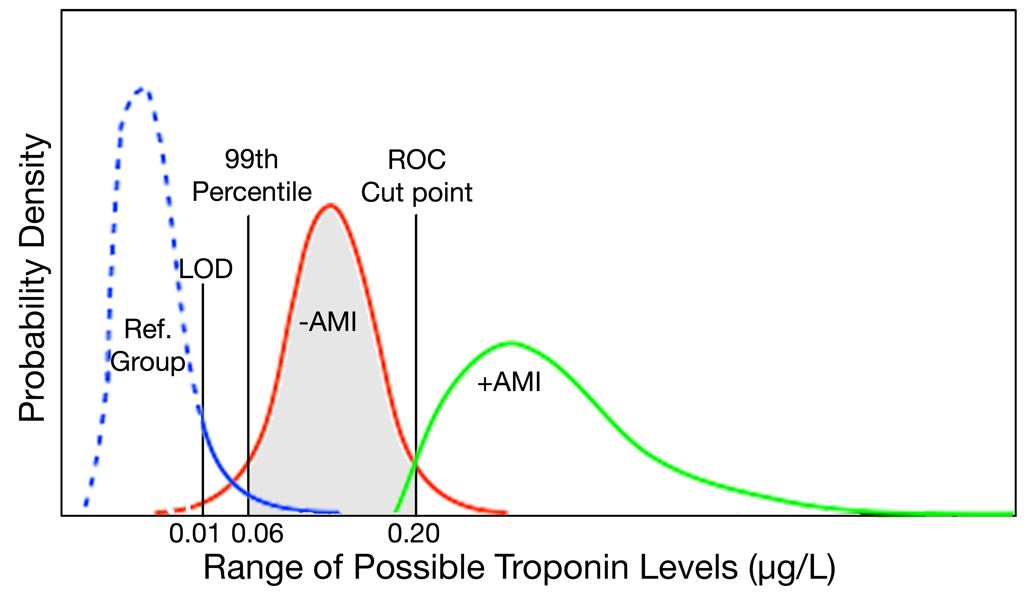
Figura 3

Figura 4 prezintă o distribuție a rezultatelor troponinei pentru o populație normală utilizând testul TNT de a patra generație din stânga și testul de înaltă sensibilitate de nouă generație din dreapta. Cu testul TnT de a patra generație, majoritatea oamenilor ar avea niveluri de troponină nedetectabile, așa cum arată curba punctată a unei distribuții probabil normale. Cu testul mai nou, troponina ar fi detectată la limite inferioare de detecție, așa cum arată porțiunea solidă a curbei albastre din panoul din dreapta. Percentila 99 raportată pentru testul TnT mai nou este în esență aceeași ca și pentru testul mai vechi, sugerând că forma presupusă a curbelor de distribuție pentru cele două teste este similară, așa cum se arată schematic în figură.
Figura 4

cu teste mai vechi de troponină, troponina a fost nedetectabilă sub punctul de tăiere al percentilei 99, determinând clinicienii să considere orice troponină detectabilă ca fiind anormală. Cu noile teste, totuși, troponina va fi detectabilă sub punctul de tăiere al percentilei 99. Clinicienii nu mai pot presupune că orice troponină detectabilă este anormală și vor trebui să compare fiecare rezultat al troponinei cu limita superioară a normalului pentru testul respectiv, similar cu interpretarea altor teste clinice de laborator. Clinicienii vor trebui să învețe să nu sară la concluzii cu privire la nivelurile de troponină detectabile.
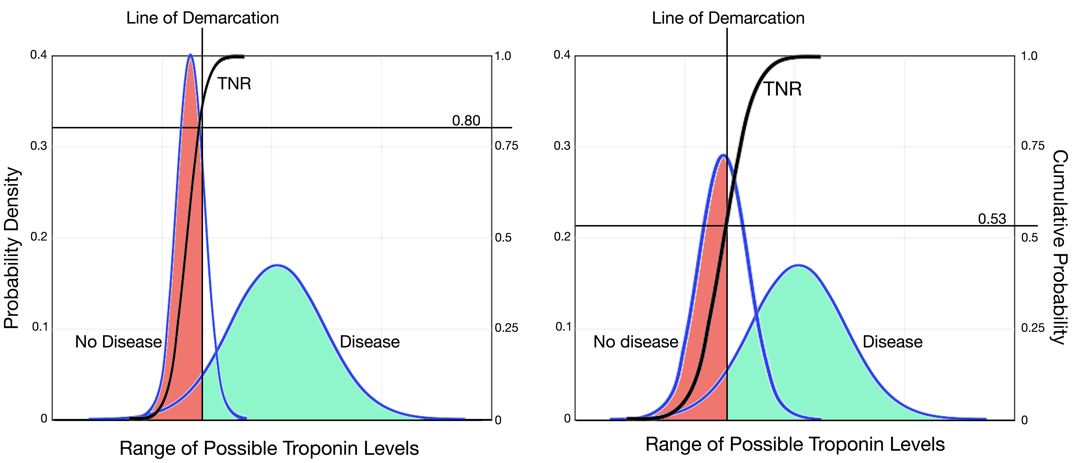
majoritatea rezultatelor fals pozitive ale testelor care au frustrat clinicienii nu sunt vina testului, iar testele mai noi nu ar fi de așteptat să înrăutățească această problemă. Rata ridicată fals pozitivă pentru testarea troponinei se datorează în mare parte practicilor de ordonare nediscriminatorii, ceea ce a creat o problemă cunoscută sub numele de părtinire a spectrului. Troponina poate fi crescută într-o varietate de afecțiuni cronice, cum ar fi insuficiența renală sau insuficiența cardiacă sau afecțiuni acute, cum ar fi sepsisul. Când troponina este ordonată într-o populație strict definită de pacienți care au un ACS suspectat, excluzând pacienții cu boală renală sau sepsis, sensibilitatea troponinei este de aproximativ 95%, iar specificitatea este de aproximativ 80%.11 în Figura 5, panoul din stânga prezintă o distribuție a rezultatelor testului de troponină pentru o populație ipotetică pentru care testul este comandat într-un spectru îngust de pacienți care exclude insuficiența renală și sepsisul. Cu toate acestea, atunci când este comandat fără discriminare într-un spectru mai larg de pacienți, curba de distribuție a rezultatelor testului de troponină se lărgește pentru pacienții fără SCA. Deoarece punctul de tăiere rămâne fix, linia de demarcație traversează curba de distribuție cumulativă într-un punct inferior, indicând o specificitate semnificativ mai mică sau o rată negativă reală. Panoul din dreapta din Figura 4 prezintă o distribuție a rezultatelor testului de troponină pentru care testul a fost comandat fără discriminare într-un spectru mai larg de pacienți. După cum se arată schematic, curba de probabilitate cumulativă (TNR) traversează linia de demarcație într-un punct inferior, indicând o specificitate clinică mult mai mică. Astfel, deficiențele testării troponinei sunt în mare parte o problemă cu raționamentul clinic legat de practicile de ordonare nediscriminatorii și nu o problemă cu imprecizia analitică.
Figura 5
noi teste de troponină cu sensibilitate ridicată sunt disponibile în Europa de ani de zile, iar anchetatorii de acolo au propus noi modalități de interpretare a rezultatelor testelor de troponină.12 unii anchetatori au propus utilizarea a două puncte tăiate: unul la un nivel ridicat pentru a identifica pacienții cu ACS cu o specificitate destul de ridicată și un alt punct de tăiere la un nivel foarte scăzut pentru a identifica pacienții fără ACS cu o sensibilitate destul de ridicată. Pacienții cu niveluri de troponină între cele două puncte de tăiere ar necesita observații suplimentare, iar punctele de tăiere ridicate și joase ar permite strategii timpurii de regulă și excludere pentru mulți pacienți din departamentul de urgență. Această strategie este similară cu modul în care folosim în prezent electrocardiograme în departamentul de urgență. Pacienții cu elevație ST (analogă unui punct de tăiere ridicat) sunt trimiși pentru intervenție coronariană, în timp ce pacienții cu electrocardiograme normale sau aproape normale (analogă unui punct de tăiere scăzut) sunt triajați la strategii de tratament cu risc scăzut, iar pacienții cu constatări electrocardiografice intermediare sunt observate și primesc teste suplimentare.13
un singur test de troponină care utilizează un punct de tăiere foarte scăzut poate fi suficient pentru a exclude un SCA la pacienții care prezintă dureri toracice prelungite. Pentru pacienții cu dureri toracice de durată mai scurtă, un singur test la ora zero poate fi prea insensibil și un al doilea test 1 oră mai târziu a fost propus pentru a îmbunătăți sensibilitatea clinică. Dacă al doilea nivel de troponină este mai mare decât primul (chiar dacă ambele sunt sub punctul de tăiere al percentilei 99), delta ar putea fi utilizată ca indicator rapid și sensibil al unui ACS. Sunt necesare investigații suplimentare pentru a determina cele mai bune strategii pentru diagnosticarea rapidă folosind noile teste de troponină.
în rezumat, noile teste de troponină sunt o minune a medicinei moderne. Rafinările în testele de troponină cer acum rafinări în raționamentul nostru clinic. Testele mai noi cu sensibilitate analitică îmbunătățită nu vor modifica probabil rata fals pozitivă. Îmbunătățirea specificității testării troponinei (scăderea ratei fals pozitive) poate fi abordată numai prin implementarea unor protocoale mai bune de ordonare a testelor. Sensibilitatea analitică îmbunătățită a noilor teste va permite strategii de introducere și excludere mai rapide și mai eficiente. Acum că testele de troponină mai noi și mai sensibile din punct de vedere analitic sunt disponibile în Statele Unite, clinicienii vor trebui să regândească modul în care ordonează și interpretează testele de troponină. O mai bună înțelegere a caracteristicilor de operare ale testului ar putea duce la practici de ordonare mai adecvate și la o precizie mai bună a diagnosticului pentru pacienții care prezintă IM acut suspectat.
- Amsterdam EA, Wenger NK, Brindis RG, și colab. 2014 ghid AHA / ACC pentru managementul pacienților cu sindroame coronariene acute non-St-Elevation: un raport al Colegiului American de Cardiologie / American Heart Association Task Force privind orientările Practice. J Am Coll Cardiol 2014; 64: e139-228.
- Jarolim P. teste de troponină cardiacă cu sensibilitate ridicată în laboratoarele clinice. Clin Chem Lab Med 2015; 53:635-52.
- Phend C. testul de troponină de generație următoare eliminat de FDA (site-ul MedPage Today). 2017. Disponibil la: https://www.medpagetoday.com/cardiology/myocardialinfarction/62620. Accesat 01/19/2017.
- perie JE, Kaul S, Krumholz HM. Testarea troponinei pentru clinicieni. J Am Coll Cardiol 2016; 68:2365-75.
- perie JE. Știința artei medicinei: Un ghid pentru raționamentul Medical. Manakin-Sabot, VA: Dementi Milestone Publishing, Inc.; 2015.
- Antman EM, Tanasijevic MJ, Thompson B, și colab. Nivelurile de troponină i specifice cardiace pentru a prezice riscul de mortalitate la pacienții cu sindroame coronariene acute. N Eng J Med 1996; 335: 1342-9.
- Ohman EM, Armstrong PW, Christenson RH, și colab. Niveluri de troponină cardiacă t pentru stratificarea riscului în ischemia miocardică acută. Anchetatorii GUSTO IIIA. N Eng J Med 1996; 335: 1333-41.
- Lindahl B, Diderholm E, Lagerqvist B, și colab. Mecanismele din spatele valorii prognostice a troponinei T în boala coronariană instabilă: un SUBSTUDIU FRISC II. J Am Coll Cardiol 2001; 38: 979-86.
- Morrow DA, Antman EM, Tanasijevic M, și colab. Troponina cardiacă i pentru stratificarea rezultatelor timpurii și eficacitatea enoxaparinei în angina instabilă: un substudiu TIMI-11b. J Am Coll Cardiol 2000; 36: 1812-7.
- Alpert JS, Thygesen K, Antman E, Bassand JP. Infarctul miocardic redefinit-un document de consens al Societății comune europene de Cardiologie / Comitetul Colegiului American de Cardiologie pentru redefinirea infarctului miocardic. J Am Coll Cardiol 2000; 36: 959-69.
- Reichlin T, Hochholzer W, Bassetti S, și colab. Diagnosticul precoce al infarctului miocardic cu teste sensibile ale troponinei cardiace. N Engl J Med 2009; 361: 858-67.
- Morrow DA. Ghidul clinicianului pentru strategii de excludere timpurie cu troponină cardiacă de înaltă sensibilitate. Circulație 2017; 135: 1612-16.
- perie JE, Marca DA, Acampora D, Chalmers B, Wackers FJ. Utilizarea electrocardiogramei inițiale pentru a prezice complicațiile în spital ale infarctului miocardic acut. N Engl J Med 1985; 312: 1137-41.
subiecte clinice: sindroame coronariene Acute, insuficiență cardiacă și cardiomiopatii, SCA și biomarkeri cardiaci, insuficiență cardiacă acută, insuficiență cardiacă și biomarkeri cardiaci
cuvinte cheie: troponină T, troponină I, sindrom coronarian acut, teste de Diagnostic, rutină, secvență de aminoacizi, durere toracică, creatinkinază, formă MB, electrocardiografie, insuficiență cardiacă, infarct miocardic, insuficiență renală, markeri biologici
< înapoi la listări