kardiologi
- ventrikulära Septaldefekter
- anatomi
- patofysiologi
- kliniska presentationer
- ställa diagnosen
- naturhistoria
- hantering
- Patent Ductus Arteriosus anatomi
- anatomi
- patofysiologi
- kliniska presentationer
- ställa diagnosen
- naturhistoria och hantering
- Förmaksseptumdefekter (ASDs)
- anatomi
- patofysiologi
- klinisk presentation
- ställa diagnosen
- hantering
- atrioventrikulär defekt (AVSD)
- anatomi
- patofysiologi
- kliniska presentationer
- ställa diagnosen
- hantering
ventrikulära Septaldefekter
isolerade ventrikulära septaldefekter (VSD) utgör 25-30% av alla medfödda hjärtsjukdomar (CHD) hos barn. VSD kan vara närvarande i 50% av CHD: er, såsom i Fallot tetralogi, dubbelutlopp höger ventrikel, truncus arteriosus och andra.
anatomi
cirka 70% av alla VSD är närvarande i den membranösa delen av det interventrikulära septumet, cirka 20% är i muskeldelen och de återstående defekterna är vid antingen inloppet eller utloppsdelarna i ventrikulär septum. Inloppet VSD är vanligtvis en del av atrioventrikulär septal (av-kanal) defekt. Utloppet (supra-cristal) VSD är vanligare (cirka 20%) i den orientaliska befolkningen (eller Östasiatiska befolkningen).
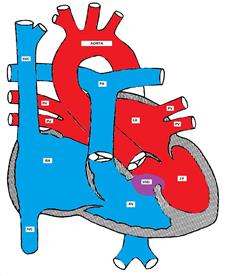
figur som visar en ventrikulär septal defekt
patofysiologi
med en liten storlek VSD, ”restriktiv VSD”, beror shuntens riktning och storlek på storleken på VSD och tryckgradienten mellan vänster och höger ventrikel. Den restriktiva naturen hos VSD upprätthåller tryckgradienten mellan de två ventriklarna.
med en stor VSD är hålet inte restriktivt och trycket i båda ventriklarna är nästan lika. Shuntens riktning och storlek beror på den relativa skillnaden mellan lung-och systemiska vaskulära resistanser. I fostrets liv är lungmotståndet högre än det systemiska motståndet. När lungorna expanderar med det första andetaget sjunker lungmotståndet avsevärt och lungflödet ökar. Lungresistensen fortsätter att minska tills den når det normala vuxenförhållandet 1: 10 med 4-8 veckor (se figur).
förlängd stor vänster-till-höger shunt leder till gradvis ökning av lungtrycket och lunghypertension utvecklas så småningom. När tryckskillnaden mellan system-och lungsystemen minskar minskar flödet över shunten också. Om lungkärlmotståndet överstiger det systemiska kärlmotståndet, vänder shuntens riktning och cyanos utvecklas (Eisenmenger syndrom). Detta kan utvecklas inom två år hos annars friska barn och inom ett år hos patienter med Downs syndrom.
kliniska presentationer
barn med liten VSD är vanligtvis asymptomatiska. En tillfälligt upptäckt holosystolisk eller decrescendo hjärtmumling är den vanligaste presentationen. Mumlingen upptäcks vanligtvis vid 2-4 veckors ålder när lungkärlmotståndet sjunker och tryckskillnaden mellan de två ventriklarna blir anmärkningsvärd (figur). Murmurens intensitet är omvänt proportionell mot storleken på VSD på grund av den ökade turbulensen och flödeshastigheten som produceras av en mindre defekt. En spänning kan vara palpabel i vissa fall. Defekten kan vara tillräckligt liten för att nästan stänga i slutet av ett systoliskt decrescendo-murmur.
ett spädbarn med en stor VSD kan vara asymptomatisk under de första dagarna/veckorna av livet tills lungkärlmotståndet sjunker. När lungmotståndet minskar ökar vänster-till-höger-shunten. Den högra ventrikeln utsätts således för högt tryck och blir hypertrofierad medan vänster atrium och vänster ventrikel får mer volym och utvidgas. Det högra atriumet påverkas vanligtvis inte. Hjärtsvikt (CHF) kan utvecklas och presenteras som takykardi, tachypnea, ansträngnings andnöd, andfåddhet och svettning under utfodring. Barnets tillväxt försenas också ofta på grund av dåligt kaloriintag. Hos vissa spädbarn, särskilt de med Downs syndrom, kan lungkärlmotståndet inte minska signifikant. Dessa spädbarn får inte utveckla CHF men har ökad risk att utveckla lunghypertension. De kan behöva tidigare kirurgisk ingrepp för att förhindra försämring av lunghypertension och den tidiga utvecklingen av Eisenmenger syndrom.
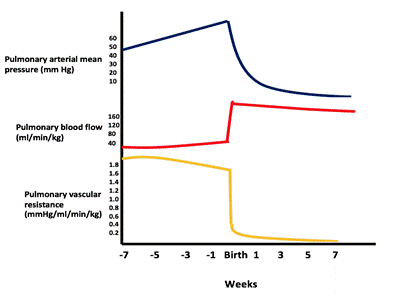
figur som visar nedgången i pulmonalt vaskulärt tryck/motstånd och ökningen av lungblodflödet efter födseln
ställa diagnosen
- ett holosystoliskt murmur hörs vid födseln. en vänstra sternala gränsen på grund av turbulens över VSD. Murmurens intensitet är omvänt proportionell mot shuntens storlek; ju mindre shunt, desto högre är murmur och vice versa.
- en decrescendo (tidig) systolisk murmur kan indikera en liten och stängande VSD. Det finns minskat flöde i den senare delen av systole och inget mumling hörs.
- ett apikalt mid-diastoliskt murmur (rumble) kan höras på grund av ökat flöde över mitralventilen (relativ mitralstenos). Detta indikerar att VSD är tillräckligt stor för att orsaka överdrivet lungblodflöde och detta indikerar kliniskt hjärtsvikt (CHF). Denna CHF beror inte på pumpdysfunktion som hos vuxna utan på grund av det ökade lungblodflödet.
- ett tidigt diastoliskt murmur som hördes vid den övre vänstra sternala gränsen i sittande läge kunde höras i en liten membranös eller en supra-cristal VSD. Detta indikerar aortainsufficiens på grund av prolaps av en av aortaklaffen i VSD sekundärt till suget som skapas av höghastighetsstrålen (Venturi-effekt).
- ett högt P2 med smal uppdelning av S2 indikerar ökat lungvaskulärt tryck och motstånd vilket skulle orsaka tidig stängning av lungventilen.
- ett tidigt diastoliskt murmur på grund av lunginsufficiens kan höras om lunghypertension utvecklas.
- lunghypertension minskar lungblodflödet och gör CHF osannolikt (smekmånad före utvecklingen av Eisenmenger syndrom).
- kardiomegali och hepatomegali kan vara närvarande om CHF är närvarande.
- Bröströntgenbilder kan visa kardiomegali och ökad lungvaskularitet.
- EKG återspeglar den hemodynamiska statusen och kan visa RVH, vänster förmaksförstoring och vänster ventrikulär utvidgning (EKG är inte särskilt känsligt för att skilja LVH från lv-utvidgning). Det högra atriumet påverkas vanligtvis inte.
- ekokardiogram visar platsen, typen och storleken på VSD. Det kan också uppskatta tryckgradienten över VSD. De hemodynamiska effekterna av VSD på olika kamrar kan belysas. Det är också viktigt att leta efter aortainsufficiens (särskilt i membranös och supra-cristal VSD) som kan indikera en tidig skada på aortaklaffen.
- hjärtkateterisering behövs sällan men kan mäta lungtrycket/motståndet och hjälpa till att bestämma reaktiviteten (och därmed funktionsdugligheten) hos lungvaskulaturen vid lunghypertension.
naturhistoria
medan mer än hälften av små och medelstora VSD: er stängs spontant stänger endast cirka 10% av stora VSD: er spontant. Den muskulösa VSD stängs av muskeltillväxt. Den membranösa VSD stängs av den närliggande tricuspidventilbroschyrvävnaden som bildar en aneurysm som gradvis blir endoteliserad. Både inlopp och supra-cristal (utlopp) VSD är osannolikt att stänga spontant. Hos un-opererade patienter med stor VSD kan Eisenmenger syndrom utvecklas inom två år men kan utvecklas så tidigt som ett år hos patienter med Downs syndrom. Detta kan hänföras till ökad vaskulär/alveolär densitet och ökad utsöndring av endostatin hos patienter med Downs syndrom.
hantering
asymptomatiska barn med liten eller medelstor VSD behöver bara stödjande vård, med förväntan att VSD kommer att stängas under de första åren av livet. Om CHF utvecklas består behandlingen av diuretika, efterbelastningsreducerande medel såsom ACE-hämmare och eventuellt digoxin. Hjärtsvikt i vänster-till-höger shunts beror på volymöverbelastning till lungcirkulationen. Detta står i kontrast till vuxna med hjärtinfarkt där hjärtsvikt beror på pumpdysfunktion. Hos vuxna med hjärtsvikt används digoxin för att förbättra pumpfunktionen. Men om digoxin används vid behandling av CHF på grund av vänster till höger shunt, fungerar det främst för sin kolinerga effekt för att minska hjärtfrekvensen. Vätskebegränsning bör undvikas eftersom det minskar kaloriintaget och fördröjer tillväxten.
syrebehandling bör också undvikas eftersom det är en pulmonell vasodilator och en systemisk vasokonstriktor. Det skulle förvärra vänster-till-höger shunt-och CHF-symtom. Patienter med ihållande CHF eller de som utvecklar lunghypertension kräver kirurgisk stängning av VSD. Om en patient inte är en lämplig kandidat för operation, bör lungartärbandning övervägas tills kirurgi kan göras (vanligtvis inom det första levnadsåret). Nyligen har trans-katetertekniker använts för att stänga VSD (särskilt muskulösa VSD).
Patent Ductus Arteriosus anatomi
anatomi
ductus arteriosus, bildad från den embryonala 6: e aortabågen, förbinder aortan med lungartären. Det stängs normalt inom några dagar efter födseln. En hög syrespänning och en minskning av endogena prostaglandiner är viktiga faktorer för att inducera duktal stängning. Av samma anledning är prostaglandinsyntetashämmare såsom indometacin effektiva för att inducera duktal stängning och används vanligtvis under den nyfödda perioden, särskilt hos prematura barn.
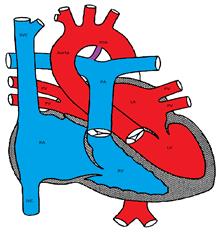
figur som visar en Patent Ductus Arteriosus
patofysiologi
misslyckande av stängning av ductus arteriosus leder till hemodynamiska förändringar som liknar dem som ses i VSD. Riktningen och omfattningen av shunten i PDA beror på storleken på PDA och de relativa systemiska och lungvaskulära resistanserna.
kliniska presentationer
PDA är vanligare hos kvinnor, prematura barn, patienter med Downs syndrom och medfödd rubellasyndrom. Symtomen liknar dem som finns i VSD och beror på storleken på shunten och flödesriktningen. Medan en liten PDA vanligtvis är asymptomatisk, kan en stor PDA med signifikant vänster till höger shunt leda till CHF och så småningom lunghypertension.
ställa diagnosen
- hos äldre barn producerar PDA Klassiskt en kontinuerlig eller” maskin ” mumling på grund av flöde över shunten under hela hjärtcykeln. Hos nyfödda spädbarn, särskilt de som föds för tidigt, kan mumlingen bara höras under systole eftersom det högre lungartärtrycket minskar flödet under diastol.
- ett apikalt mellandiastoliskt murmur kan höras på grund av ökat flöde genom mitralventilen (relativ mitralstenos). Detta betyder vanligtvis en stor PDA och är ofta associerad med CHF.
- brett pulstryck indikerar en stor vänster-till-höger shunt på grund av en plötslig minskning av diastoliskt tryck.
- i en liten PDA är EKG vanligtvis normalt. I en stor PDA kommer EKG att visa höger ventrikulär hypertrofi, vänster ventrikulär och vänster förmaksförstoring på grund av volymöverbelastning.
- Bröströntgenbilder kan visa ökad lungvaskularitet och kardiomegali på grund av vänster förmak och vänster ventrikulär utvidgning. Hjärtstorleken kan vara normal om shunten är liten.
naturhistoria och hantering
liten och måttlig storlek PDA stänger ofta spontant, särskilt hos fullgångna spädbarn. PDA hos prematura barn kan behöva indometacinbehandling (under de första 2-4 veckorna av livet) eller kirurgisk ligering. Transkateteranordning stängning av PDA används ofta hos äldre barn.
Förmaksseptumdefekter (ASDs)
anatomi
Förmaksseptumdefekter involverar många olika delar av förmaksseptumet. Septum secundum defekten är den vanligaste och omfattar 6-10% av alla CHD. Det ligger i fossa ovalis, på platsen för foramen ovale. Primum septal defekt anses vara en partiell form av atrioventrikulär septal defekt. De andra” mindre vanliga ” typerna av ASDs är sinus venosus och un-takläggning av koronar sinus.
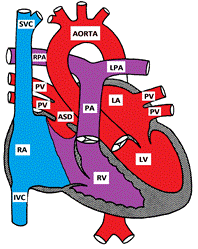
figur som visar en sekund förmaksseptumdefekt
patofysiologi
eftersom tryckskillnaden mellan de två förmaken är liten genereras ingen turbulens av de två förmakarna flöde över ASD. I måttliga till stora ASD, riktningen och storleken på shunten över ASD beror på de relativa höger-och vänsterkammaröverensstämmelserna. I tidig spädbarn är den högra ventrikulära överensstämmelsen låg och shunten över ASD är liten. När den högra ventrikulära överensstämmelsen ökar ökar vänster-till-höger shunt. Om den högra ventrikulära överensstämmelsen minskar, senare i livet, minskar shunten. Shunten kan så småningom vända om patienten utvecklar lunghypertension och Eisenmenger syndrom. Det tar vanligtvis några decennier att utvecklas.
klinisk presentation
ASD är vanligtvis asymptomatisk och presenterar vanligtvis med hjärtmumling i förskoleåldern. CHF utvecklas sällan hos patienter med stor ASD. Höger förmakssträckning kan orsaka förmaksarytmier. Långvarig volymöverbelastning av lungorna orsakar så småningom lunghypertension, vilket kan ta 4 till 5 decennier att utvecklas.
ställa diagnosen
- ett systoliskt utstötningsmumling kan höras i lungområdet på grund av ökat flöde över lungventilen (relativ lungstenos).
- ett mellandiastoliskt murmur kan höras vid den nedre vänstra sterngränsen på grund av ökat flöde över tricuspidventilen. Denna murmur hörs sällan eftersom tricuspidventilringen är större än lungventilringen. En tricuspidventilmur indikerar att patienten befinner sig i CHF på grund av en stor vänster-till-höger shunt.
- inget murmur utvecklas på grund av flödet över ASD eftersom det bara finns en minimal tryckgradient mellan de två atrierna och ingen turbulens genereras.
- en bred uppdelning av S2 beror på försenad stängning av P2 sekundärt till ökat flöde över lungventilen.
- uppdelningen av S2 är” fast ” och varierar inte med andning. Detta beror på minskade effekter av andningscykeln på höger ventrikulär volym. I inspiration ökar venös återgång till höger atrium och hindrar vänster till höger shunt över ASD. Vid utgången minskar den venösa återgången till det högra atriumet och shunten över ASD ökar. I båda fallen ökar blodvolymen i höger kammare och förblir oförändrad både vid inandning och utandning.
- EKG kan visa höger förmaksförstoring, höger ventrikulär ledningsfördröjning (ofullständigt höger buntgrenblock), höger ventrikulär utvidgning och höger axelavvikelse.
- bröstradiografi visar ökad lungvaskularitet, höger förmak och höger ventrikulär utvidgning.
hantering
de flesta patienter med ASD är asymptomatiska och ingen specifik medicinsk behandling är nödvändig. Medicinsk hantering (som i VSD) kan behövas om CHF är närvarande. Trans-kateterförslutning är den föredragna metoden för att stänga secundum ASDs. Kirurgisk stängning kan behövas hos patienter med en stor sekund ASD som inte är mottaglig för trans-kateterförslutning eller andra typer av ASD eftersom det är osannolikt att de stängs spontant.
atrioventrikulär defekt (AVSD)
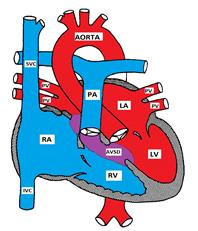
figur som visar en atrioventrikulär Septal defekt
AVSD förekommer i 2% av alla CHD och är mer vanligt hos patienter med Downs syndrom. Fyrtio procent av barn med Downs syndrom har CHD och 40% av defekterna är former av AVSD
anatomi
atrioventrikulär septal defekt är också känd som endokardiell kuddedefekt (ECD) och atrioventrikulär kanal (AVC). Den består av en mängd olika defekter i de endokardiella kuddarna som bildar den nedre delen av förmaks septum, övre delen (inloppet) i ventrikulär septum och de mediala delarna av av-ventilerna.
det finns 4 möjliga typer:
a) partiell AVSD (primum ASD) består av en defekt i den nedre delen av förmaksseptumet och är vanligtvis förknippad med en klyfta i den främre mitralbroschyren som orsakar mitralinsufficiens. Den ventrikulära septum är vanligtvis intakt.
b) komplett AVSD har en defekt som sträcker sig från den nedre delen av förmaksseptumet till den övre delen (inloppet) i ventrikulär septum. Mitral-och tricuspidventilerna förlorar sina ankarpunkter i ventrikulär septum och är istället fästa vid varandra och bildar en gemensam av-ventil som överhänger ventrikulär septum.
c) mellanliggande AVSD liknar den kompletta AVSD men har 2 av-ventiler med en primum ASD och en stor inlopps VSD.
d) Övergångsavsd liknar den mellanliggande AVSD men VSD är liten.
patofysiologi
patofysiologin beror på den övervägande lesionen (atrial vs ventrikulär). Det finns en vänster-till-höger shunt på förmaksnivå på grund av ökad relativ höger ventrikulär överensstämmelse som leder till höger förmaksförstoring. Vänster förmaksförstoring uppstår på grund av mitralinsufficiens sekundär till mitralventilspalten. Det finns en varierande grad av pulmonell hypertoni eftersom lungkärlen utsätts för överskott av blodvolym vid högre tryck. Lunghypertension kan utvecklas under de första två åren hos normala patienter och under det första året hos patienter med Downs syndrom.
kliniska presentationer
den kliniska presentationen av AVSD är variabel och beror på storleken på defekten och graden av vänster till höger shunt. Patienter med fullständig AVSD uppvisar vanligtvis hjärtsvikt under de första veckorna av livet, medan de med partiell AVSD (primum ASD) kan vara helt asymptomatiska.
symtom på CHF inkluderar dålig utfodring, andnöd, diafores under utfodring och dålig viktökning. Mild cyanos kan sällan utvecklas på grund av höger till vänster shunt på grund av ökad lungresistens eller på grund av preferensströmning av venöst blod från IVC till vänster atrium.
ställa diagnosen
- fysiska fynd är variabla och beror på närvaron eller frånvaron av hjärtsvikt. Precordiumet kan vara hyperdynamiskt och hjärtspetsen kan förskjutas sämre och till vänster.
- de auskultatoriska fynden är också variabla och kan inkludera ett systoliskt utstötningsmumling på grund av ökat flöde genom lungventilen med bred och fast uppdelning av S2 som i ASD. En hög, singel S2 indikerar lunghypertension.
- ytterligare auskultatoriska fynd inkluderar ett mellandiastoliskt murmur vid nedre vänstra sterngränsen på grund av ökat flöde genom tricuspidventilen, apikal holosystolisk murmur som strålar ut till vänster axilla på grund av mitralinsufficiens och ett holosystoliskt murmur av VSD.
- EKG kännetecknas av vänster axelavvikelse på grund av underlägsen och bakre förskjutning av AV-noden (anatomisk). Det kan också visa höger ventrikulär hypertrofi (på grund av ökat tryck), höger förmaksförstoring och LVH. Ett förlängt PR-intervall (första gradens hjärtblock) troligen på grund av onormal av-nodledning kan vara närvarande.
- bröstradiografi visar varierande grader av kardiomegali och ökad lungvaskularitet.
- ekokardiografi är användbar för att demonstrera de anatomiska lesionerna och tillhörande avvikelser. Det är viktigt att bedöma av-ventilernas integritet.
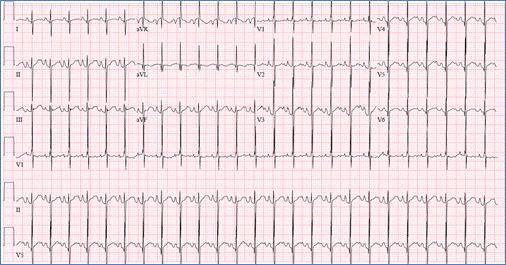
EKG visar överlägsen QRS-axelavvikelse (negativ i avF) och höger ventrikel
hypertrofi vid AVSD
hantering
CHF, om det finns, hanteras med diuretika, ACE-hämmare och ibland digoxin. En formel med hög kaloritäthet bör användas utan vätskebegränsning.
nästan alla patienter med AVSD kommer att behöva operation. Tidpunkten för operationen beror på patientens storlek, närvaron av CHF, svar på medicinsk hantering och närvaron eller frånvaron av lunghypertension. Hos asymptomatiska patienter med partiell AVSD kan operationen försenas till förskoleåldern. Korrigerande kirurgi utförs vanligtvis hos symptomatiska patienter med otänkbar CHF under de första månaderna av livet. Även hos patienter som svarar på medicinsk hantering kräver närvaron av Downs syndrom tidig operation för att förhindra utvecklingen av lunghypertension. Om kirurgi inte kan utföras hos en symptomatisk patient kan lungartärbandning hjälpa till att begränsa lungblodflödet tills kirurgisk reparation är möjlig.