kardiologie
- defekty komorového septa
- Anatomii
- Patofyziologie
- klinické prezentace
- diagnóze
- Přírodní Historie
- Management
- Patent ductus Arteriosus Anatomy
- anatomie
- Patofyziologie
- Klinické prezentace
- diagnóze
- Přírodní historie a řízení
- defekty síňového septa (ASDs)
- anatomie
- Patofyziologie
- klinická prezentace
- stanovení diagnózy
- léčba
- Atrioventrikulární Defekt (AVSD)
- Anatomii
- patofyziologie
- Klinické prezentace
- stanovení diagnózy
- Management
defekty komorového septa
izolované defekty komorového septa (VSDs) představují 25-30% všech vrozených srdečních chorob (CHD) u dětí. VSD může být přítomen v 50% CHD, jako je tetralogie Fallot, dvojitá výstupní pravá komora, truncus arteriosus a další.
Anatomii
Přibližně 70% všech VSDs jsou přítomny v membranózní část inter-komorového septa, asi 20% je ve svalové části, a zbývající vady jsou buď vstupní nebo výstupní části komorového septa. Vstupní VSD je obvykle součástí defektu atrioventrikulárního septa (AV kanál). Výstup (supra-cristal) VSD je častější (asi 20%) v orientální populaci (nebo východoasijské populaci).
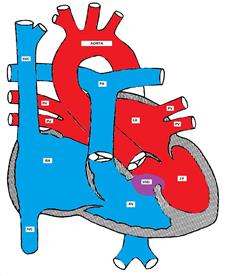
Obrázek ukazuje defekt komorového septa
Patofyziologie
S malé velikosti VSD, „omezující VSD,“směr a velikost zkratu závisí na velikosti MĚNIČE a tlakového gradientu mezi levé a pravé komory. Omezující povaha VSD udržuje tlakový gradient mezi dvěma komorami.
při velkém VSD není otvor omezující a tlak v obou komorách je téměř stejný. Směr a velikost zkratu závisí na relativním rozdílu mezi plicními a systémovými vaskulárními odpory. Ve fetálním životě je plicní rezistence vyšší než systémová rezistence. Jak se plíce rozšiřují s prvním dechem, plicní odpor výrazně klesá a plicní tok se zvyšuje. Plicní rezistence nadále klesá, dokud nedosáhne normálního poměru dospělých 1: 10 po 4-8 týdnech (viz obrázek).
Prodloužený velký zkrat zleva doprava vede k postupnému zvyšování plicního tlaku a nakonec se vyvine plicní hypertenze. S poklesem tlakového rozdílu mezi systémovým a plicním systémem se také snižuje průtok přes zkrat. Pokud plicní vaskulární rezistence překročí systémovou vaskulární rezistenci, směr zkratu se obrátí a vyvine se cyanóza(Eisenmengerův syndrom). To se může vyvinout do dvou let u jinak zdravých dětí a do jednoho roku u pacientů s Downovým syndromem.
klinické prezentace
děti s malým VSD jsou obvykle asymptomatické. Náhodně objevený holosystolický nebo decrescendo srdeční šelest je nejčastější prezentací. Šelest se běžně objevuje ve věku 2-4 týdnů, protože plicní vaskulární rezistence klesá a tlakový rozdíl mezi oběma komorami se stává pozoruhodným (obrázek). Intenzita šelestu je nepřímo úměrná velikosti VSD kvůli zvýšené turbulenci a rychlosti proudění způsobené menší vadou. Vzrušení může být v některých případech hmatatelné. Vada může být dostatečně malá, aby se téměř uzavřela na konci systolického šelestu decrescendo.
dítě s velkým VSD může být asymptomatické v prvních několika dnech / týdnech života, dokud plicní vaskulární rezistence neklesne. Jak plicní odpor klesá, zkrat zleva doprava se zvyšuje. Pravá komora je tak vystavena vysokému tlaku a stává se hypertrofovanou, zatímco levá síň a levá komora dostávají větší objem a rozšiřují se. Pravá síň není obvykle ovlivněna. Městnavé srdeční selhání (CHF) se může vyvinout a projevuje se jako tachykardie, tachypnoe, námahová dušnost, dušnost a pocení během krmení. Růst dítěte je také často zpožděn kvůli špatnému příjmu kalorií. U některých kojenců, zejména u dětí s Downovým syndromem, nemusí plicní vaskulární rezistence významně klesnout. U těchto dětí se nemusí vyvinout CHF, ale je u nich zvýšené riziko rozvoje plicní hypertenze. Mohou potřebovat dříve, chirurgický zákrok, aby se zabránilo zhoršení plicní hypertenze a raného vývoje Eisenmenger syndromu.
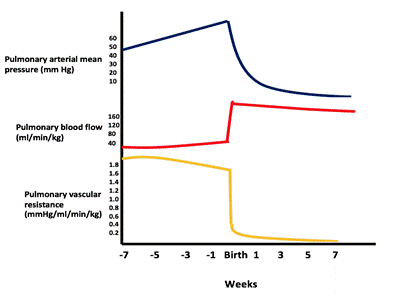
Obrázek ukazuje pokles plicní vaskulární tlaku/odporu a zvýšení plicní průtok krve po narození
diagnóze
- holosystolický šelest je slyšet na levé hrudní hranice v důsledku turbulence přes VSD. Intenzita šelestu je nepřímo úměrná velikosti zkratu; čím menší je zkrat, tím hlasitější je šelest a naopak.
- decrescendo (časný) systolický šelest může znamenat malý a uzavírací VSD. V druhé části systoly je snížený průtok a není slyšet žádný šelest.
- apikální středně diastolický šelest (rachot) může být slyšet kvůli zvýšenému průtoku mitrální chlopní (relativní mitrální stenóza). To znamená, že MĚNIČ je dostatečně velký, aby způsobit nadměrné plicní průtok krve a klinicky označuje, městnavé srdeční selhání (CHF). Tento CHF není způsoben dysfunkcí pumpy jako u dospělých, ale kvůli zvýšenému plicnímu průtoku krve.
- časný diastolický šelest slyšet na levé horní hrudní hranice v sedě by mohl být slyšet v malé membranózní nebo supra-cristal VSD. To znamená, aortální insuficience v důsledku výhřezu jeden aortální chlopně hrbolky do VSD sekundární sací vytvořené vysokou rychlostí jet (Venturiho efekt).
- hlasitý P2 s úzkým štěpením S2 naznačuje zvýšený plicní vaskulární tlak a odpor, který by způsobil předčasné uzavření plicní chlopně.
- časný diastolický šelest způsobený plicní nedostatečností může být slyšen, pokud se vyvine plicní hypertenze.
- Plicní hypertenze snižuje plicní průtok krve a dělá CHF nepravděpodobné (líbánky před vývojem Eisenmenger syndrom).
- kardiomegalie a hepatomegalie mohou být přítomny, pokud je přítomen CHF.
- rentgenové snímky hrudníku mohou vykazovat kardiomegalii a zvýšenou plicní vaskularitu.
- EKG odráží hemodynamický stav a může vykazovat RVH, zvětšení levé síně a zvětšení levé komory (EKG není příliš citlivé na rozlišení LVH od dilatace LV). Pravá síň je obvykle neovlivněna.
- echokardiogram ukazuje umístění, typ a velikost VSD. Může také odhadnout tlakový gradient napříč VSD. Hemodynamické účinky VSD na různé komory lze objasnit. Je také důležité hledat aortální nedostatečnost (zejména u membránových a supra-cristálních VSD), což může znamenat časné poškození aortální chlopně.
- Srdeční katetrizace je zřídka nutná, ale mohl změřit plicní tlak/odpor a pomůže určit reaktivitu (a tedy provozuschopný) plicní vaskulatury v případě plicní hypertenze.
Přírodní Historie
Zatímco více než polovina malých a středních VSDs blízko spontánně, pouze asi 10% velkých VSDs zavřít spontánně. Svalová VSD se uzavírá růstem svalů. Membránová VSD se uzavírá sousední tkání trikuspidální chlopně, která tvoří aneuryzma, která se postupně endotelizuje. Jak vstupní, tak supra-cristal (výstupní) VSD se pravděpodobně spontánně uzavřou. V osn-operovaných pacientů s velkými VSD, Eisenmenger syndrom se může vyvinout do dvou let, ale může vyvinout již jeden rok v ds pacientů. To lze přičíst zvýšené vaskulární / alveolární hustotě a zvýšené sekreci endostatinu u pacientů s Downovým syndromem.
Management
asymptomatické děti s malým nebo středním VSD potřebují pouze podpůrnou péči s očekáváním, že VSD se v prvních letech života uzavře. Pokud se vyvine CHF, léčba se skládá z diuretik, látek snižujících zátěž, jako jsou ACE inhibitory, a případně digoxinu. Srdeční selhání u zkratů zleva doprava je způsobeno objemovým přetížením plicního oběhu. To je na rozdíl od dospělých s infarktem myokardu, u kterých je srdeční selhání způsobeno dysfunkcí pumpy. U dospělých se srdečním selháním se digoxin používá ke zlepšení funkce pumpy. Pokud se však digoxin používá při léčbě CHF v důsledku zkratu zleva doprava, působí především na jeho cholinergní účinek ke snížení srdeční frekvence. Je třeba se vyhnout omezení tekutin, protože snižuje příjem kalorií a zpomaluje růst.
je třeba se také vyhnout kyslíkové terapii, protože se jedná o plicní vazodilatátor a systémový vazokonstriktor. To by zhoršilo příznaky zkratu zleva doprava a CHF. Pacienti s přetrvávajícím CHF nebo ti, kteří vyvíjejí plicní hypertenzi, vyžadují chirurgické uzavření VSD. Pokud pacient není vhodným kandidátem na chirurgický zákrok, je třeba zvážit bandáž plicní tepny, dokud nelze provést operaci (obvykle během prvního roku života). Nedávno byly k uzavření VSD (zejména svalových VSD) použity trans-katétrové techniky.
Patent ductus Arteriosus Anatomy
anatomie
ductus arteriosus, vytvořený z embryonálního 6. aortálního oblouku, spojuje aortu s plicní tepnou. Obvykle se uzavře během několika dnů po narození. Vysoké napětí kyslíku a snížení endogenních prostaglandinů jsou důležitými faktory při indukci duktálního uzavření. Ze stejného důvodu jsou inhibitory prostaglandin syntetázy, jako je indomethacin, účinné při indukci duktálního uzavření a běžně se používají v novorozeneckém období, zejména u předčasně narozených dětí.
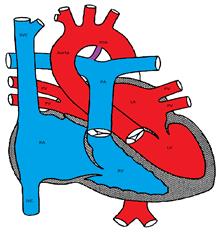
Obrázek ukazuje Patent Ductus Arteriosus
Patofyziologie
Selhání uzavření ductus arteriosus vede k hemodynamické změny podobné těm, které viděl v VSD. Směr a rozsah zkratu v PDA závisí na velikosti PDA a relativních systémových a plicních vaskulárních odporech.
Klinické prezentace
PDA je častější u žen, předčasně narozených dětí, pacientů s Downovým Syndromem a syndromem vrozených zarděnek. Příznaky jsou podobné příznakům nalezeným ve VSD a závisí na velikosti zkratu a směru toku. Zatímco malý PDA je obvykle asymptomatický, velký PDA s významným zkratem zleva doprava může vést k CHF a případně plicní hypertenzi.
diagnóze
- starší děti, PDA klasicky produkuje kontinuální nebo „stroje“ šelest v důsledku toku přes bočník v průběhu srdečního cyklu. U novorozenců, zejména těch, kteří se narodili předčasně, může být šelest slyšet pouze během systoly, protože vyšší plicní arteriální tlak snižuje průtok během diastoly.
- apikální mid-diastolický šelest může být slyšet kvůli zvýšenému průtoku mitrální chlopní (relativní mitrální stenóza). To obvykle znamená velké PDA a je často spojeno s CHF.
- široký pulzní tlak indikuje velký zkrat zleva doprava v důsledku náhlého poklesu diastolického tlaku.
- v malém PDA je EKG obvykle normální. Ve velkém PDA EKG prokáže hypertrofii pravé komory, zvětšení levé komory a levé síně v důsledku přetížení objemu.
- rentgenové snímky hrudníku mohou vykazovat zvýšenou plicní vaskularitu a kardiomegalii v důsledku zvětšení levé síně a levé komory. Velikost srdce může být normální, pokud je zkrat malý.
Přírodní historie a řízení
Malé a středně velké PDA často blízko spontánně zejména v donošené kojence. PDA u předčasně narozených dětí může vyžadovat léčbu indomethacinem (v prvních 2-4 týdnech života) nebo chirurgickou ligaci. Uzavření transkatetrického zařízení PDA se běžně používá u starších dětí.
defekty síňového septa (ASDs)
anatomie
defekty síňového septa zahrnují mnoho různých částí síňového septa. Defekt septum secundum je nejčastější a zahrnuje 6-10% všech CHD. Nachází se ve fossa ovalis, v místě foramen ovale. Defekt septa primum je považován za částečnou formu defektu atrioventrikulárního septa. Dalšími „méně běžnými“ typy ASD jsou sinus venosus a un-zastřešení koronárního sinusu.
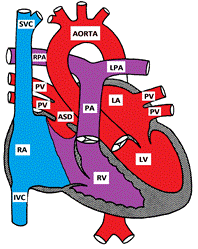
Obrázek ukazuje Defektu Septa Síní Secundum,
Patofyziologie
Protože tlak rozdíl mezi oběma síní je malý, žádné turbulence je generován tok přes protokol ASD. U středně velkých až velkých ASD závisí směr a velikost zkratu přes ASD na relativní shodě pravé a levé komory. V raném dětství je shoda pravé komory nízká a zkrat přes ASD je malý. Jak se zvyšuje shoda pravé komory, zvyšuje se zkrat zleva doprava. Pokud se shoda pravé komory sníží, později v životě se zkrat sníží. Zkrat se může nakonec zvrátit, pokud se u pacienta vyvine plicní hypertenze a Eisenmengerův syndrom. To obvykle trvá několik desetiletí.
klinická prezentace
ASD je obvykle asymptomatická a obvykle se projevuje srdečním šelestem v předškolním věku. CHF se zřídka vyvíjí u pacientů s velkým ASD. Pravý síňový úsek může způsobit síňové arytmie. Dlouhodobé přetížení plic nakonec způsobuje plicní hypertenzi,která může trvat 4 až 5 desetiletí.
stanovení diagnózy
- v plicní oblasti může být slyšet systolický ejekční šelest v důsledku zvýšeného průtoku plicní chlopní (relativní plicní stenóza).
- střední diastolický šelest může být slyšet na levém dolním okraji hrudní kosti kvůli zvýšenému průtoku přes trikuspidální chlopeň. Tento šelest je zřídka slyšet, protože prstenec trikuspidální chlopně je větší než prstenec plicní chlopně. Trikuspidální šelest chlopně naznačuje, že pacient je v CHF kvůli velkému zkratu zleva doprava.
- v důsledku proudění přes ASD se nevyvíjí žádný šelest, protože mezi oběma síněmi je pouze minimální tlakový gradient a nedochází k turbulencím.
- široké štěpení S2 je způsobeno zpožděným uzavřením P2 sekundárním zvýšením průtoku přes plicní chlopeň.
- rozdělení S2 je „pevné“ a nemění se s dýcháním. To je způsobeno sníženými účinky respiračního cyklu na objem pravé komory. Při inspiraci se žilní návrat do pravé síně zvyšuje a brání zkratu zleva doprava přes ASD. Při výdechu se žilní návrat do pravé síně snižuje a zkrat přes ASD se zvyšuje. V obou případech se objem krve v pravé komoře zvyšuje a zůstává nezměněn jak při inspiraci, tak při výdechu.
- EKG může prokázat zvětšení pravé síně, zpoždění vedení pravé komory (neúplný blok větve pravého svazku), dilataci pravé komory a odchylku pravé osy.
- rentgen hrudníku ukazuje zvýšenou plicní vaskularitu, zvětšení pravé síně a pravé komory.
léčba
většina pacientů s ASD je asymptomatická a není nutná žádná specifická lékařská péče. Lékařská péče (jako u VSD) může být nutná, pokud je přítomna CHF. Uzavření Trans-katétru je preferovaným způsobem uzavření ASD secundum. Chirurgické uzavření může být zapotřebí u pacientů s velkou secundum ASD, že není přístupný trans-katetrizační uzávěr nebo jiné typy ASD, jak jsou nepravděpodobné, že v blízkosti spontánně.
Atrioventrikulární Defekt (AVSD)
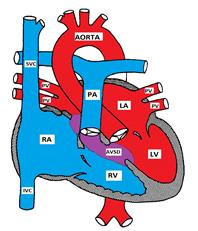
Obrázek Ukazuje Atrioventrikulární Defekt Septa
AVSD se vyskytuje ve 2% všech CHD a je častější u pacientů s Downovým Syndromem. Čtyřicet procent dětí s Downovým syndromem mají CHD a 40 % vady jsou formy AVSD
Anatomii
Atrioventrikulární defektu septa síní je také známý jako endokardiální polštář vada (ECD) a atrioventrikulární kanál (AVC). Skládá se z různých defektů v endokardiálních polštářích, které tvoří spodní část síňového septa, horní část (vstup) komorového septa a střední části av ventilů.
existují 4 možné typy:
) Částečné AVSD (primum ASD) se skládá z vady v dolní části síňové přepážky a je obvykle spojena s rozštěpem v přední mitrální leták příčinou mitrální insuficience. Komorová přepážka je obvykle neporušená.
b) kompletní AVSD má vadu, která sahá od spodní části síňového septa k horní části (vstupu) komorového septa. Mitrální a trikuspidální chlopně ztrácejí své kotevní body v komorovém septu a jsou místo toho navzájem spojeny, čímž tvoří společný AV ventil, který převyšuje komorové septa.
c) Střední AVSD je podobná kompletní AVSD, ale má 2 AV ventily s primum ASD a velké vstupní VSD.
d) přechodný AVSD je podobný přechodnému AVSD, ale VSD je malý.
patofyziologie
patofyziologie závisí na převládající lézi (síňová vs komorová). Existuje zkrat zleva doprava na úrovni síní v důsledku zvýšené relativní poddajnosti pravé komory vedoucí k zvětšení pravé síně. Zvětšení levé síně nastává kvůli mitrální nedostatečnosti sekundární k rozštěpu mitrální chlopně. Existuje různý stupeň plicní hypertenze, protože plicní vaskulatura je vystavena nadměrnému objemu krve při vyšších tlacích. Plicní hypertenze se může vyvinout v prvních dvou letech u normálních pacientů a v prvním roce u pacientů s Downovým syndromem.
Klinické prezentace
klinické prezentace AVSD je variabilní a závisí na velikosti defektu a stupeň zleva doprava zkrat. Pacienti s úplným AVSD se obvykle vyskytují s městnavým srdečním selháním v prvních několika týdnech života, zatímco pacienti s částečným AVSD (primum ASD) mohou být zcela asymptomatičtí.
příznaky CHF zahrnují špatné krmení, dušnost, diaforézu během krmení a špatný přírůstek hmotnosti. Mírná cyanóza vzácně se může vyvinout, protože zprava doleva zkratu v důsledku zvýšené plicní rezistence nebo v důsledku preferenční streamování z žilní krve z IVC do levé síně.
stanovení diagnózy
- fyzikální nálezy jsou variabilní a závisí na přítomnosti nebo nepřítomnosti městnavého srdečního selhání. Prekordium může být hyper-dynamické a srdeční vrchol může být přemístěn podřadně a doleva.
- auskultační nálezy jsou také variabilní a může obsahovat systolický ejekční šelest v důsledku zvýšeného toku přes chlopeň plicnice s širokou a pevnou rozdělení S2 jako v ASD. Hlasitý, jediný S2 indikuje plicní hypertenzi.
- Další poslechové nálezy patří mid-diastolický šelest v levé dolní hrudní hranice v důsledku zvýšeného průtoku přes trikuspidální chlopeň, apikální holosystolický šelest vyzařuje do levé axily vzhledem k mitrální insuficience a holosystolický šelest VSD.
- EKG je charakterizován odchylkou levé osy v důsledku dolního a zadního posunu AV uzlu (anatomického). Může také vykazovat hypertrofii pravé komory (v důsledku zvýšeného tlaku), zvětšení pravé síně a LVH. Může být přítomen prodloužený PR interval (srdeční blok prvního stupně) pravděpodobně v důsledku abnormálního vedení AV uzlu.
- rentgen hrudníku ukazuje různé stupně kardiomegalie a zvýšenou plicní vaskularitu.
- echokardiografie je užitečná při demonstraci anatomických lézí a souvisejících abnormalit. Je nezbytné posoudit integritu av ventilů.
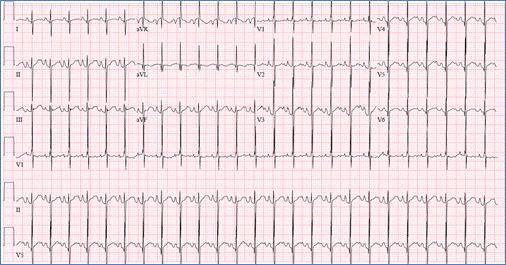
EKG ukazuje vynikající QRS osy odchylka (negativní v avF) a pravé komory
hypertrofie v AVSD
Management
CHF, pokud je přítomen, je zvládnout diuretiky, ACE inhibitory, a občas digoxin. Vzorec s vysokou kalorickou hustotou by měl být použit bez omezení tekutin.
téměř všichni pacienti s AVSD budou potřebovat operaci. Načasování operace závisí na velikosti pacienta, přítomnosti CHF, reakci na lékařskou péči a přítomnosti nebo nepřítomnosti plicní hypertenze. U asymptomatických pacientů s částečným AVSD může být operace zpožděna až do předškolního věku. Korekční chirurgie se obvykle provádí u symptomatických pacientů s neřešitelným CHF v prvních měsících života. Dokonce i u pacientů, kteří reagují na léčbu, přítomnost downova Syndromu vyžaduje včasné operaci, aby se zabránilo rozvoji plicní hypertenze. Pokud chirurgický zákrok nelze provést u symptomatického pacienta, plicní arteriální bandáž může pomoci omezit plicní průtok krve, dokud není možná chirurgická oprava.