Ein kurzer Überblick über Troponin-Tests für Kliniker
Die aktuellen Richtlinien des American College of Cardiology und der American Heart Association besagen, dass Troponin der bevorzugte Biomarker für die Diagnose eines akuten Myokardinfarkts (MI) ist.1 Troponin T (TnT) – und I-Moleküle weisen Aminosäuresequenzen auf, die nur im Herzgewebe vorkommen, wodurch ihre Assays sehr spezifisch für den Nachweis von Herzschäden sind.2 Im Laufe der Jahre, als Troponin-Assays analytisch empfindlicher und präziser geworden sind, haben Kliniker mit häufigen „falsch positiven“ Testergebnissen zu kämpfen, definiert als erhöhtes Troponin, das keinen MI darstellt. Jetzt, da neuere Troponin-Assays mit noch höherer analytischer Sensitivität als frühere Assays in den Vereinigten Staaten verfügbar werden,3 Viele Kliniker fragen sich möglicherweise, ob ein Test mit höherer analytischer Sensitivität zu noch mehr falsch positiven Testergebnissen führt. Diese Besorgnis ist jedoch unberechtigt und beruht auf mehreren Missverständnissen. In der Tat stellen neuere Troponin-Assays eine signifikante Verbesserung der Labortests dar und werden bei richtiger Anwendung die Fähigkeit der Kliniker verbessern, Patienten mit Verdacht auf akutes Koronarsyndrom (ACS) schnell zu diagnostizieren. Diese Probleme wurden in unserem kürzlich erschienenen Übersichtsartikel „Troponin Testing for Clinicians“4 angesprochen und werden hier kurz besprochen.
Der Begriff hochempfindliches Troponin ist eine Quelle der Verwirrung für Kliniker. Im Zusammenhang mit Troponin-Tests ist es wichtig zu verstehen, dass sich Hochsensitivität auf analytische Sensitivität und nicht auf klinische Sensitivität bezieht. Kliniker verwenden die Begriffe Sensitivität und Spezifität, um die Betriebseigenschaften eines klinischen Tests zu beschreiben.5 Ihnen wird beigebracht, dass Sensitivität und Spezifität variieren, je nachdem, wo die Ermittler die Abgrenzungslinie zwischen positiven und negativen Testergebnissen ziehen (Abbildung 1, rechte Tafel). Im Allgemeinen verringert die Erhöhung der Empfindlichkeit eines Tests die Spezifität. Für Troponin-Assays bedeutet hohe Empfindlichkeit jedoch, dass die Assays viel niedrigere Nachweisgrenzen haben, was die Quantifizierung von Troponin in Konzentrationen ermöglicht, die mit früheren Assays nicht nachweisbar waren. Wichtig ist, dass das Absenken der Nachweisgrenzen für einen Assay möglicherweise keine Auswirkungen auf den 99. Perzentil-Grenzwert hat, der die obere Grenze des Normalbereichs bestimmt. Tatsächlich liegt der 99. Perzentil-Grenzwert für den neuesten hochempfindlichen TnT-Assay bei 0,014 ng / ml, was dem Grenzwert von 0,01 ng / ml für den vorherigen TnT-Assay der vierten Generation sehr ähnlich ist.3
Das 99. Perzentil ist eine weitere Quelle der Verwirrung. Es gibt zwei gängige Methoden zur Bestimmung eines Schnittpunkts für einen Diagnosetest (Abbildung 1). Das linke Feld zeigt eine Methode, die Testmessungen in einer Gruppe von vermutlich normalen Probanden verwendet. Bei dieser Methode wird das innere 95. Perzentil einer Verteilung gesunder Probanden verwendet, um den Normalbereich eines Tests zu definieren. Das rechte Panel zeigt eine alternative Methode, die Testmessungen in Gruppen von Probanden in einem klinischen Umfeld verwendet, die durch einen anderen „Goldstandard“ -Test als krank oder nicht krank definiert sind. Im Allgemeinen gibt es Überschneidungen zwischen den Verteilungen der Testergebnisse für Probanden mit und ohne Krankheit. Eine Demarkationslinie wird an einem Punkt gezeichnet, der die Empfindlichkeit und Spezifität des Tests maximiert, häufig unter Verwendung einer ROC-Kurvenmethode (Receiver Operating Characteristic), um den optimalen Schnittpunkt zu bestimmen. Für Troponin-Tests wurde diese ROC-Kurvenmethode zunächst verwendet, um den Cut-Point unter Verwendung von Kreatinkinase-MB zur Definition von MI zu bestimmen. Die Forscher stellten jedoch fest, dass nachweisbare Troponinspiegel, die niedriger als der von der ROC-Kurve bestimmte Grenzwert waren, auch auf eine schlechte Prognose hindeuteten, wie durch die Grauzone in Abbildung 2 dargestellt.6-9 Daher entschied sich 1999 ein internationales Expertengremium, die frühere Methode zur Bestimmung der oberen Normalgrenze zu verwenden, entschied sich jedoch dafür, das 99. Perzentil anstelle des 95. Perzentils als Grenzwert zu verwenden.10 Als sich die Troponin-Assays verbesserten, wurden die Assays präziser und weniger anfällig für zufällige oder analytische Variationen, was dazu führte, dass sich die Form der Verteilungskurve für eine normale Population verengte, was das 99.
Abbildung 1
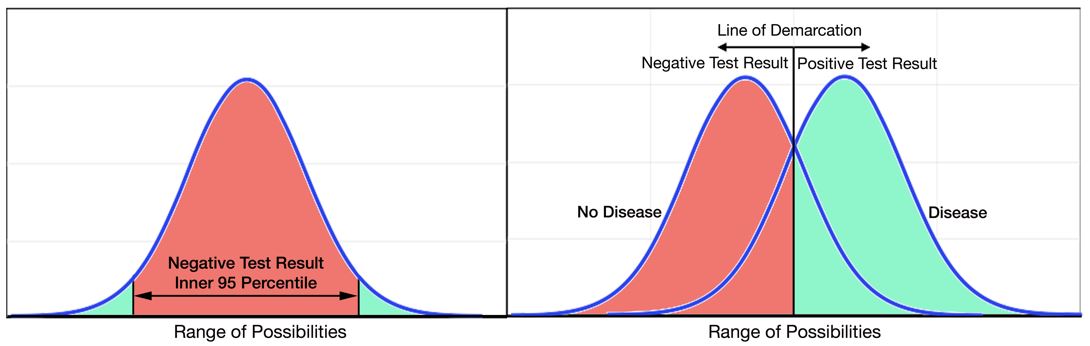
Abbildung 2
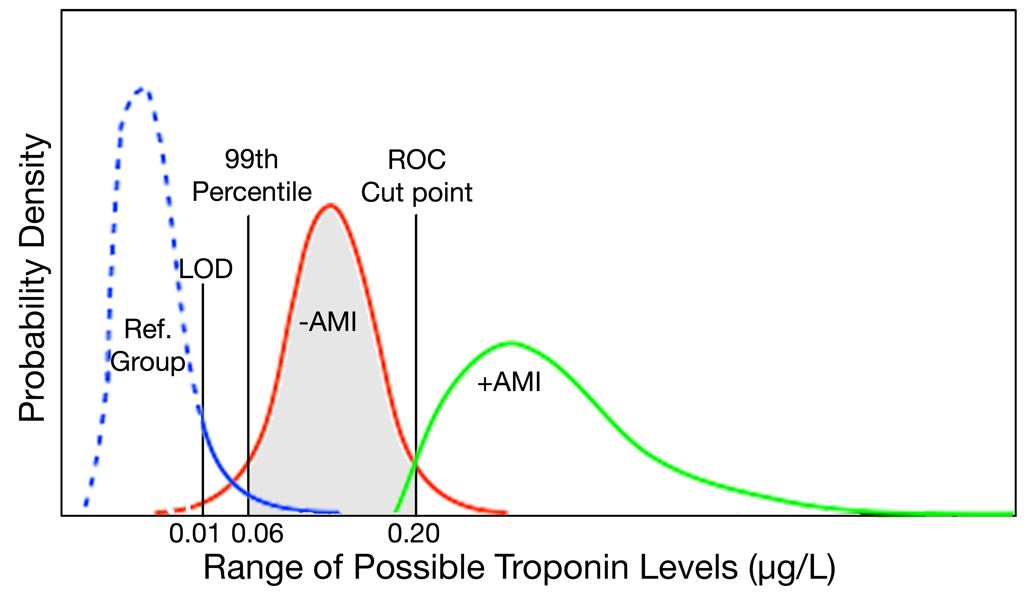
Abbildung 3

Abbildung 4 zeigt eine verteilung der Troponin-Ergebnisse für eine normale Population unter Verwendung des TnT-Assays der vierten Generation links und des hochempfindlichen Assays der neueren Generation rechts. Mit dem TnT-Assay der vierten Generation hätten die meisten Menschen nicht nachweisbare Troponinspiegel, wie die gestrichelte Kurve einer vermutlich normalen Verteilung zeigt. Mit dem neueren Assay würde Troponin an unteren Nachweisgrenzen nachgewiesen, wie der durchgezogene Teil der blauen Kurve im rechten Bereich zeigt. Das für den neueren TnT-Assay gemeldete 99. Perzentil ist im Wesentlichen dasselbe wie für den älteren Assay, was darauf hindeutet, dass die vermutete Form der Verteilungskurven für die beiden Assays ähnlich ist, wie in der Abbildung schematisch dargestellt.
Abbildung 4

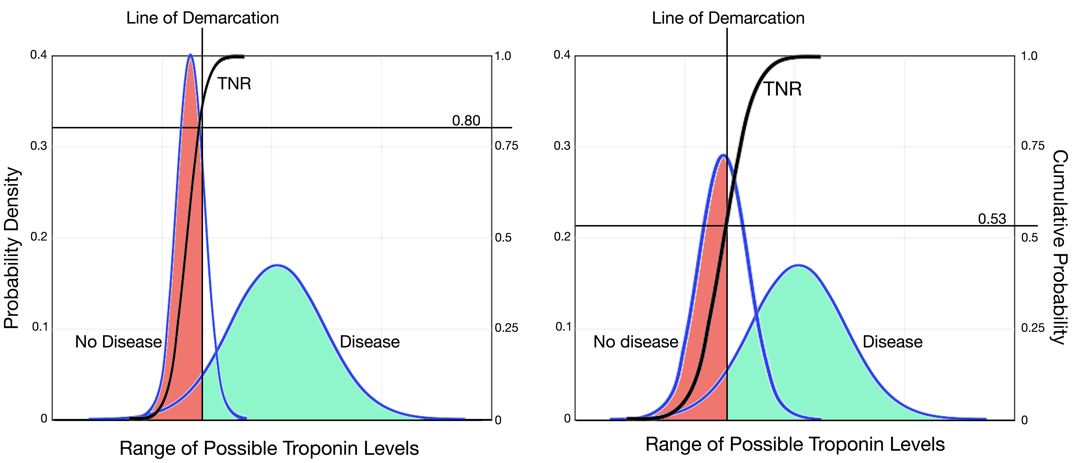
Bei älteren Troponin-Assays war Troponin unterhalb des 99. Mit den neueren Assays wird Troponin jedoch unterhalb des 99. Perzentil-Cutpoints nachweisbar sein. Kliniker können nicht mehr davon ausgehen, dass ein nachweisbares Troponin abnormal ist, und sie müssen jedes Troponin-Ergebnis mit der oberen Grenze des Normalwerts für diesen Assay vergleichen, ähnlich wie bei der Interpretation anderer klinischer Labortests. Kliniker müssen lernen, keine voreiligen Schlüsse über nachweisbare Troponinspiegel zu ziehen.Die meisten falsch positiven Testergebnisse, die Kliniker frustriert haben, sind nicht die Schuld des Assays, und neuere Assays würden dieses Problem nicht verschlimmern. Die hohe falsch-positive Rate für Troponin-Tests ist weitgehend auf wahllose Bestellpraktiken zurückzuführen, was zu einem Problem geführt hat, das als Spektrumsverzerrung bekannt ist. Troponin kann bei einer Vielzahl von chronischen Erkrankungen wie Nierenversagen oder Herzinsuffizienz oder akuten Erkrankungen wie Sepsis erhöht sein. Wenn Troponin in einer eng definierten Population von Patienten mit Verdacht auf ACS, ausgenommen Patienten mit Nierenerkrankung oder Sepsis, verabreicht wird, beträgt die Empfindlichkeit von Troponin etwa 95% und die Spezifität etwa 80%.11 In Abbildung 5 zeigt das linke Feld eine Verteilung der Troponin-Testergebnisse für eine hypothetische Population, für die der Test in einem engen Spektrum von Patienten angeordnet ist, das Nierenversagen und Sepsis ausschließt. Bei wahlloser Bestellung in einem breiteren Spektrum von Patienten erweitert sich jedoch die Verteilungskurve der Troponin-Testergebnisse für die Patienten ohne ACS. Da der Grenzwert fest bleibt, kreuzt die Demarkationslinie die kumulative Verteilungskurve an einem niedrigeren Punkt, was auf eine deutlich niedrigere Spezifität oder echte negative Rate hinweist. Die rechte Tafel von Abbildung 4 zeigt eine Verteilung der Troponin-Testergebnisse, für die der Test wahllos in einem breiteren Spektrum von Patienten angeordnet wurde. Wie schematisch gezeigt, kreuzt die kumulative Wahrscheinlichkeitskurve (TNR) die Demarkationslinie an einem unteren Punkt, was auf eine viel geringere klinische Spezifität hinweist. Daher sind die Mängel der Troponin-Tests weitgehend ein Problem mit klinischem Denken im Zusammenhang mit wahllosen Bestellpraktiken und kein Problem mit analytischer Ungenauigkeit.
Abbildung 5
Neuere hochempfindliche Troponin-Assays sind in Europa seit Jahren verfügbar, und die dortigen Forscher haben neue Wege zur Interpretation der Troponin-Testergebnisse vorgeschlagen.12 Einige Forscher haben vorgeschlagen, zwei Schnittpunkte zu verwenden: einer auf hohem Niveau, um Patienten mit ACS mit einer ziemlich hohen Spezifität zu identifizieren, und ein weiterer Cut-Point auf sehr niedrigem Niveau, um Patienten ohne ACS mit einer ziemlich hohen Sensitivität zu identifizieren. Patienten mit Troponinspiegeln zwischen den beiden Grenzwerten müssten weiter beobachtet werden, und die hohen und niedrigen Grenzwerte würden für viele Patienten in der Notaufnahme frühzeitige Regel- und Ausschlussstrategien ermöglichen. Diese Strategie ist analog dazu, wie wir derzeit Elektrokardiogramme in der Notaufnahme verwenden. Patienten mit ST-Hebung (analog zu einem hohen Cut-Point) werden zur Koronarintervention geschickt, während Patienten mit normalen oder nahezu normalen Elektrokardiogrammen (analog zu einem niedrigen Cut-Point) zu risikoarmen Behandlungsstrategien triaged werden, und Patienten mit dazwischen liegenden elektrokardiographischen Befunden werden beobachtet und erhalten zusätzliche Tests.13
Ein einziger Troponin-Test mit einem sehr niedrigen Cut-Point kann ausreichen, um ein ACS bei Patienten mit anhaltenden Brustschmerzen auszuschließen. Bei Patienten mit Brustschmerzen kürzerer Dauer kann ein einzelner Test zum Zeitpunkt Null zu unempfindlich sein, und ein zweiter Test 1 Stunde später wurde vorgeschlagen, um die klinische Empfindlichkeit zu verbessern. Wenn der zweite Troponinspiegel höher ist als der erste (obwohl beide unter dem 99. Perzentil-Grenzwert liegen), könnte das Delta als schneller und empfindlicher Indikator für ein ACS verwendet werden. Weitere Untersuchungen sind erforderlich, um die besten Strategien für eine schnelle Diagnose unter Verwendung der neueren Troponin-Assays zu bestimmen.Zusammenfassend sind die neueren Troponin-Assays ein Wunder der modernen Medizin. Verfeinerungen in Troponin-Assays erfordern jetzt Verfeinerungen in unserem klinischen Denken. Neuere Assays mit verbesserter analytischer Sensitivität werden die falsch-positive Rate wahrscheinlich nicht verändern. Die Verbesserung der Spezifität von Troponin-Tests (Verringerung der Falsch-Positiv-Rate) kann nur durch die Implementierung besserer Protokolle zur Testreihenfolge angegangen werden. Eine verbesserte analytische Sensitivität der neueren Assays wird schnellere und effektivere Rule-in- und Rule-Out-Strategien ermöglichen. Jetzt, da die neueren, analytisch empfindlicheren Troponin-Assays in den Vereinigten Staaten verfügbar sind, müssen Kliniker überdenken, wie sie Troponin-Tests bestellen und interpretieren. Ein besseres Verständnis der Betriebseigenschaften des Assays könnte zu angemesseneren Bestellpraktiken und einer verbesserten diagnostischen Genauigkeit bei Patienten mit Verdacht auf akuten MI führen.
- Van der Bellen EA, Wenger NK, Brindis RG, et al. 2014 AHA / ACC-Richtlinie für die Behandlung von Patienten mit akuten Koronarsyndromen ohne ST-Hebung: ein Bericht des American College of Cardiology / American Heart Association Task Force über Praxisrichtlinien. J Am Coll Cardiol 2014;64:e139-228.
- Jarolim P. Hochempfindliche kardiale Troponin-Assays in den klinischen Labors. Clin Chem Lab Med 2015;53:635-52.
- Phend C. Troponin-Test der nächsten Generation von der FDA zugelassen (Medpage Today Website). 2017. Verfügbar unter: https://www.medpagetoday.com/cardiology/myocardialinfarction/62620. Zugriff 19.01.2017.
- Pinsel JE, Kaul S, Krumholz HM. Troponin-Tests für Kliniker. J Am Coll Cardiol 2016;68:2365-75.
- Pinsel JE. Die Wissenschaft von der Kunst der Medizin: Ein Leitfaden für medizinisches Denken. Manakin-Sabot, VA: Dementi Milestone Publishing, Inc.; 2015.
- Antman EM, Tanasijevic MJ, Thompson B, et al. Herzspezifische Troponin-I-Spiegel zur Vorhersage des Mortalitätsrisikos bei Patienten mit akuten Koronarsyndromen. N Eng J Med 1996;335:1342-9.
- Ohman EM, Armstrong PW, Christenson RH, et al. Kardiale Troponin-T-Spiegel zur Risikostratifizierung bei akuter Myokardischämie. GUSTO IIA Ermittler. N Eng J Med 1996;335:1333-41.
- Lindahl B, Diderholm E, Lagerqvist B, et al. Mechanismen hinter dem prognostischen Wert von Troponin T bei instabiler koronarer Herzkrankheit: eine FRISC II-Teilstudie. J Am Coll Cardiol 2001;38:979-86.
- Morrow DA, Antman EM, Tanasijevic M, et al. Kardiales Troponin I zur Stratifizierung früher Ergebnisse und zur Wirksamkeit von Enoxaparin bei instabiler Angina pectoris: eine TIMI-11B-Teilstudie. J Am Coll Cardiol 2000;36:1812-7.Alpert JS, Thygesen K, Antman E, Bassand JP. Myokardinfarkt neu definiert – ein Konsensdokument der Gemeinsamen Europäischen Gesellschaft für Kardiologie / American College of Cardiology Ausschuss für die Neudefinition von Myokardinfarkt. J Am Coll Cardiol 2000;36:959-69.
- Reichlin T, Hochholzer W, Bassetti S, et al. Früherkennung von Myokardinfarkt mit empfindlichen kardialen Troponin-Assays. N Engl J Med 2009;361:858-67.
- Morgen DA. Leitfaden für Kliniker zu frühzeitigen Ausschlussstrategien mit hochempfindlichem kardialem Troponin. Auflage 2017;135:1612-16.
- Pinsel JE, Marke DA, Acampora D, Chalmers B, Wackers FJ. Verwendung des anfänglichen Elektrokardiogramms zur Vorhersage von Komplikationen bei akutem Myokardinfarkt im Krankenhaus. N Engl J Med 1985;312:1137-41.
Klinische Themen: Akute Koronarsyndrome, Herzinsuffizienz und Kardiomyopathien, ACS und kardiale Biomarker, Akute Herzinsuffizienz, Herzinsuffizienz und kardiale Biomarker
Schlüsselwörter: Troponin T, Troponin I, Akutes Koronarsyndrom, Diagnostische Tests, Routine, Aminosäuresequenz, Brustschmerzen, Kreatinkinase, MB-Form, Elektrokardiographie, Herzinsuffizienz, Myokardinfarkt, Niereninsuffizienz, Biologische Marker
< Zurück zur Liste