Inhaltsverzeichnis
- Zusammenfassung
- Hintergrund
- Methoden
- Ergebnisse
- Schlussfolgerungen
- Schlüsselwörter
- Einführung
- Material und Methoden
- Ergebnisse und Diskussionen
- Klinisches Erscheinungsbild von OKCS
- Bildgebung von OKCS
- Diagnose des OKC
- Behandlungsmodalitäten
- Allgemeine Empfehlung
- Enukleation von OKCS
- Exzision der darüberliegenden Schleimhaut
- Enukleation von OKCS gefolgt von der Anwendung von Carnoys Lösung (CS)
- Enukleation von OKCS gefolgt von peripherer Ostektomie
- Enukleation von OKCS gefolgt von Kryotherapie
- Beuteltier allein und Beuteltier und verzögerte Enukleation
- Abschließende Überlegungen
- Danksagung
- Zitat
Zusammenfassung
Hintergrund
Die odontogene Keratozyste (OKC) ist eine lokal aggressive odontogene Zyste mit einer hohen Rezidivrate nach der Behandlung. Bei der Behandlung von Keratozysten wurden mehrere konservative Operationen vorgeschlagen, aber die Arbeit mit einem Überblick über die Praxis kann zu besseren Ergebnissen führen.
Methoden
Wir haben eine Literaturübersicht in den Datenbanken MEDLINE, Web of Science, Scopus, Cochrane Library und Google Scholar sowie in der grauen Literatur (Bücher und Abschlussarbeiten) für Studien durchgeführt, die über die Pathogenese, klinische Präsentation, Bildgebung, Diagnose und Behandlungsmodalitäten von OKCS berichten.
Ergebnisse
Merkmale von OKCS werden im Lichte der Literatur diskutiert, um das beste Protokoll in der Diagnose, Behandlungsplanung und Behandlung selbst zu etablieren.
Schlussfolgerungen
OKCS verdienen besondere Aufmerksamkeit gegenüber anderen regulären, gewöhnlichen, odontogenen Zysten. Röntgenaufnahmen und CT-Scans bei der Beurteilung von OKCS, präoperative histologische Diagnose und Enukleation von OKCS, gefolgt von der Anwendung von Carnoy und Exzision der darüber liegenden Schleimhaut im Bereich der Befestigung der Mundschleimhaut an der Zyste ist in der Regel ein geeignetes Protokoll bei der Behandlung des OKC.
Schlüsselwörter
Odontogene Keratozyste, Keratocystischer odontogener Tumor, Odontogene Zysten, Carnoys Lösung, Therapie, Rezidiv
Einführung
Die neueste Klassifikation der Tumoren des Kopfes und des Halses der Weltgesundheitsorganisation (2017) hat die Konzepte zu den klinischen, radiologischen und biologischen Merkmalen des keratocystischen odontogenen Tumors (KCOT) beschlossen, diese Läsion wieder in odontogene Keratozyste (OKC) umzubenennen . Die Motivation für diesen Politikwechsel fehlt jedoch. Das OKC ist möglicherweise eine sehr aggressive Läsion (Abbildung 1) und diese Namensänderung kann zu Verwirrung unter Chirurgen führen und neigt dazu, die Wachsamkeit unter Chirurgen zu verringern, um diese Läsion angemessen zu behandeln .
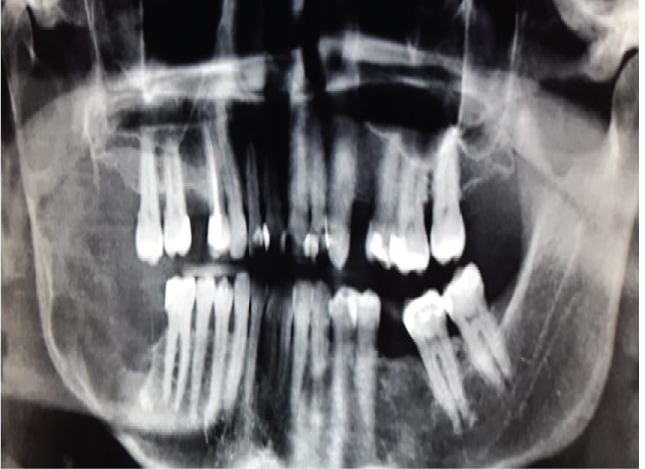 Abbildung 1: Großer OKC im rechten hinteren Bereich des Unterkiefers, der seine Aggressivität demonstriert. Siehe Abbildung 1
Abbildung 1: Großer OKC im rechten hinteren Bereich des Unterkiefers, der seine Aggressivität demonstriert. Siehe Abbildung 1
Abgesehen von der hohen Rezidivrate nach der Behandlung haben Emerson et al. beschrieb die Ausdehnung von zwei rezidivierenden OKCS im Mediastinum über den Hals . Andere Autoren haben bereits über die Ausdehnung von drei OKCS in die Schädelbasis berichtet , zwei OKCS dringen in den Temporalis-Muskel und zwei OKCS in den Masseter-Muskel ein . Es wurden vier Fallberichte veröffentlicht, die wiederkehrende OKCS in einem Knochentransplantat zeigen . Regelmäßige, gewöhnliche, odontogene Zysten verhalten sich nicht so .
Die Aggressivität des OKC kann auf den hohen mitotischen Index der Epithelzystenauskleidung im Vergleich zu normalen odontogenen Zysten zurückgeführt werden . Dies würde die wiederkehrende OKC nach stückweiser Enukleation der Zyste erklären, während ein Teil der Zystenwand zurückgelassen wurde. Obwohl angenommen wird, dass OKCS aus Überresten der Zahnlamina stammen, können die Epithelzellnester und Mikrozysten, die sich häufig in der Mundschleimhaut über den Alveolarkämmen befinden, auch eine wichtige Quelle für primäre und wiederkehrende OKCS sein . Dies ist insbesondere im hinteren Bereich der Kiefer der Fall.
Diese Epithelzellnester und/ oder Mikrozysten stammen aus der Basalschicht der Mundschleimhaut und können als Hamartien angesehen werden. Histologisch kann in einigen Fällen ein Abfallphänomen beobachtet werden . In Fällen von intraossären OKCS, die aus der Basalschicht der Mundschleimhaut entstehen , kann eine Knochenperforation leicht erkannt werden Computertomographie (CT-Scans) und ein solcher Bereich der Mundschleimhaut wird an das OKC angehängt.
Die oben genannten Theorien über die Entstehung von OKCS und ihr mögliches Rezidivmuster sollten bei der chirurgischen Behandlungsplanung eine Rolle spielen. Es wurden mehrere, hauptsächlich konservative Ansätze für die OKCS vorgeschlagen, wie Enukleation allein, Enukleation gefolgt von Zusatztherapie (Anwendung von Carnoys Lösung, Kryotherapie, periphere Ostektomie), Enukleation mit oder ohne Zusatztherapie einschließlich Entfernung der darüber liegenden Schleimhaut, Beuteltier allein und Beuteltier gefolgt von verzögerter Enukleation.
Im Allgemeinen sind die Behandlungsmodalitäten von syndromischem OKC (nevoides Basalzellkarzinomsyndrom) die gleichen wie bei nichtsyndromem OKC. Das Muster der OKC-Entwicklung bei Syndrompatienten wird jedoch weitgehend durch molekulare / genetische Veränderungen wie die Inaktivierung des PTCH1, eines Tumorsuppressorgens, beeinflusst, was einen der Gründe erklärt, warum Syndrompatienten häufig mehrere OKCS in den Kieferknochen haben. Somit könnte ein wiederkehrender OKC tatsächlich ein neuer, primärer OKC sein .
Ziel der vorliegenden Studie ist es, einen klinischen Einblick zu geben und zu diskutieren, im Lichte der Literatur, die wichtigsten Merkmale und Modalitäten der Behandlung des nonsyndromic OKC.
Material und Methoden
Wir haben eine Literaturrecherche in den Datenbanken MEDLINE, Web of Science, Scopus, Cochrane Library und Google Scholar sowie in der grauen Literatur (Bücher und Abschlussarbeiten) durchgeführt und nach Studien über KCOT oder OKC in englischer oder portugiesischer Sprache gesucht. Aus den abgerufenen Studien wurden nur Daten zu Pathogenese, klinischem Erscheinungsbild, Bildgebung, Diagnose und Behandlungsmodalitäten von OKCS extrahiert, um zuverlässige Daten zu erhalten, die auf einer rationalen Behandlungspolitik basieren.
Ergebnisse und Diskussionen
OKCS entstehen durch die Proliferation von Resten oder Ablegern der Zahnlamina als intraossäre Läsion, die mit einem nicht aufgebrochenen Zahn assoziiert ist oder nicht, hauptsächlich im Zahnlagerbereich (d. H. Schneidezähne, Eckzähne, Prämolaren und 1. / 2. Molarenbereich). Sie können auch aus Epithelzellnestern und Mikrozysten entstehen, die sich häufig in der Basalschicht der Mundschleimhaut befinden, hauptsächlich im hinteren Bereich des Kiefers (d. H. 3. Molar, Winkel und Ramus im Unterkiefer und 3. Molar / Oberkiefertuberosität im Oberkiefer) . Nonsyndromic OKCS können auch eine Mutation oder Inaktivierung des PTCH1-Gens erleiden, das den SHH-Signalweg aktiviert und zu einer verstärkten Proliferation des zystischen Epithels führt . OKC ist potenziell sehr aggressiv und der Konsens, ein Tumor oder eine Zyste zu sein, wurde noch nicht erreicht .
Klinisches Erscheinungsbild von OKCS
OKCS wachsen im Markraum des Unterkiefers oder Oberkiefers ohne oder mit geringer Ausdehnung des kortikalen Knochens . Daher sind anfängliche, kleine Läsionen normalerweise asymptomatisch, es sei denn, sie werden infiziert . Wenn die Zyste jedoch dünnere Bereiche des kortikalen Knochens von innen nach außen perforiert, kann eine lokale Schwellung auftreten (Abbildung 2). Dies geschieht häufig bei regelmäßigen, gewöhnlichen, odontogenen Zysten, z. B. radikulären oder dentigerösen Zysten. Plötzlich können Patienten bei größeren OKCS im Ramus mandibularis Trismus entwickeln (Abbildung 1). Größere OKCS im Oberkiefer können sich in die Kieferhöhle ausdehnen (Abbildung 3) und auf derselben Seite eine Nasenverstopfung verursachen. Auf der anderen Seite können langsam wachsende Zysten die Apposition des Periostknochens stimulieren und eine Knochenexpansion ohne kortikale Perforation verursachen. OKCS treten über einen weiten Patientenaltersbereich auf, am häufigsten im hinteren Bereich des Unterkiefers von Männern in der zweiten bis dritten Lebensdekade .
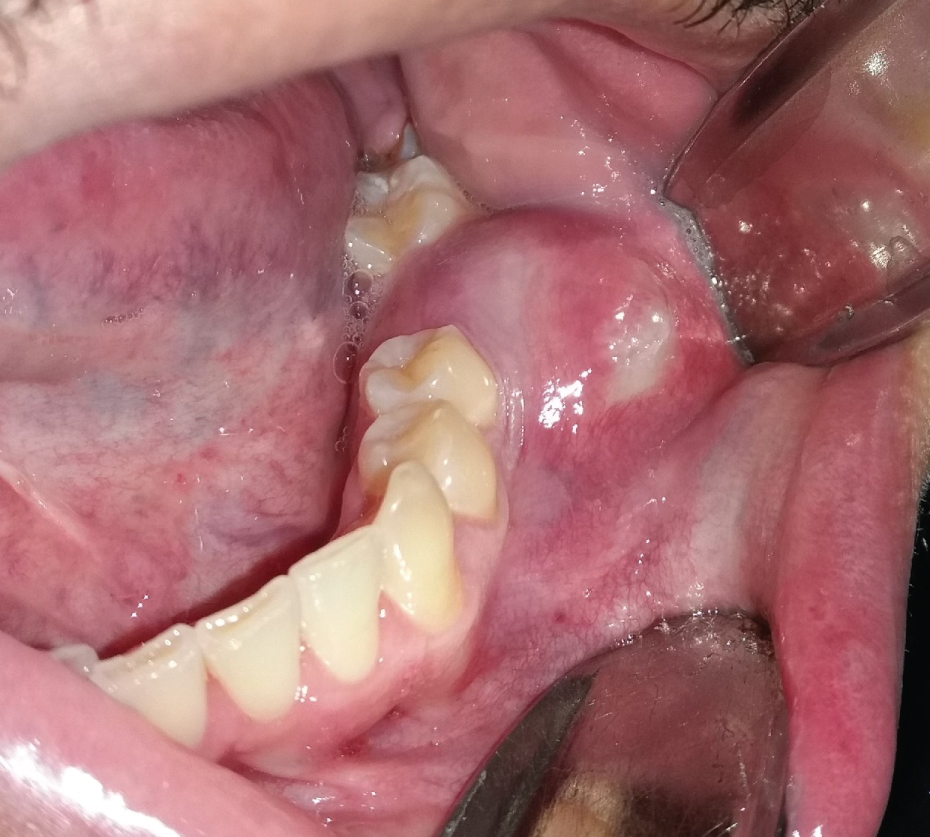 Abbildung 2: Infiziertes OKC verursacht Schmerzen und Schwellungen im Bereich des fehlenden Zahns 36. Ansicht Abbildung 2
Abbildung 2: Infiziertes OKC verursacht Schmerzen und Schwellungen im Bereich des fehlenden Zahns 36. Ansicht Abbildung 2
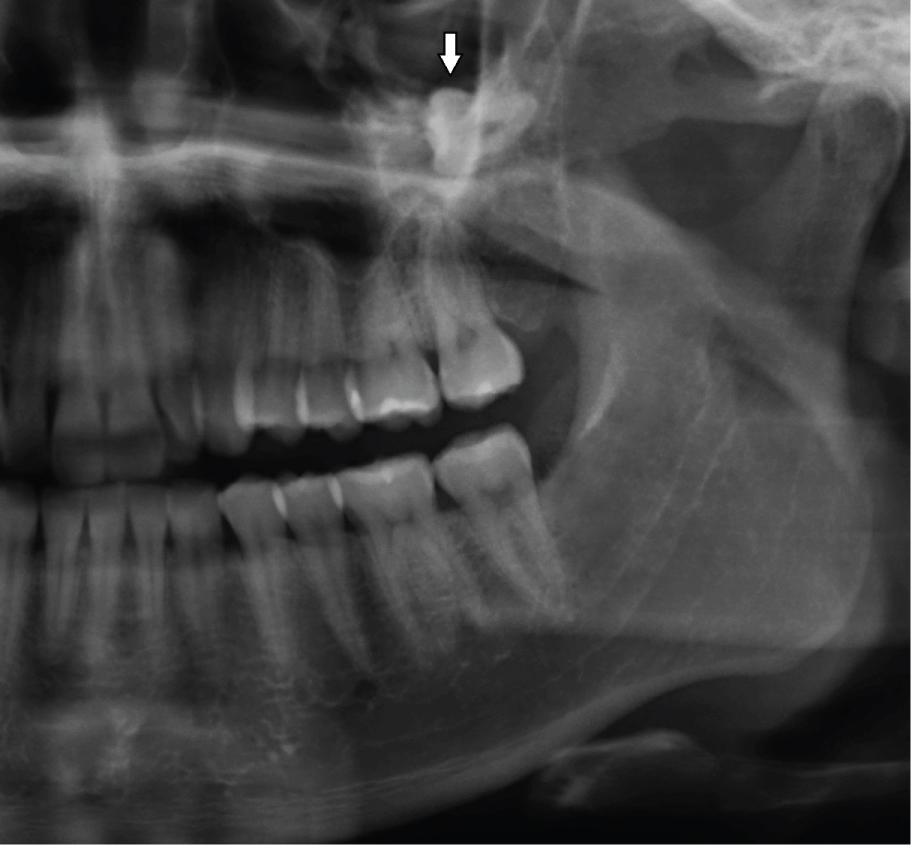 Abbildung 3: Großer OKC in der linken Kieferhöhle, der den Zahn 28 nach oben verschiebt (Pfeil). Abbildung 3
Abbildung 3: Großer OKC in der linken Kieferhöhle, der den Zahn 28 nach oben verschiebt (Pfeil). Abbildung 3
Bildgebung von OKCS
Röntgenaufnahmen von OKCS, die üblicherweise als unilokulare zystische Läsion mit einem klar definierten Rand mit oder ohne überbackene Ränder vorliegen, aber auch multilokular sein können. Häufig sind sie nicht leicht von normalen odontogenen Zysten zu unterscheiden (Abbildung 4). OKCS haben möglicherweise keine Beziehung zu einem Zahn oder die Krone befindet sich vollständig in der Zyste. Sie können neben dem lateralen Aspekt der Zahnwurzel positioniert werden, ähnlich einer lateralen Parodontalzyste . In einer Überprüfung der radiologischen Aspekte von 1138 OKCS, die in mehreren Studien, einschließlich rezidivierender und syndromaler OKCS, berichtet wurden, stellten wir fest, dass 672 unilokular (59%), 342 multilokular (30%) und 202 glatt waren oder gut definierte Grenze (18%), während 70 eine überbackene Grenze hatten (6%) . In vielen Fällen wurde der radiologische Aspekt nicht gemeldet.
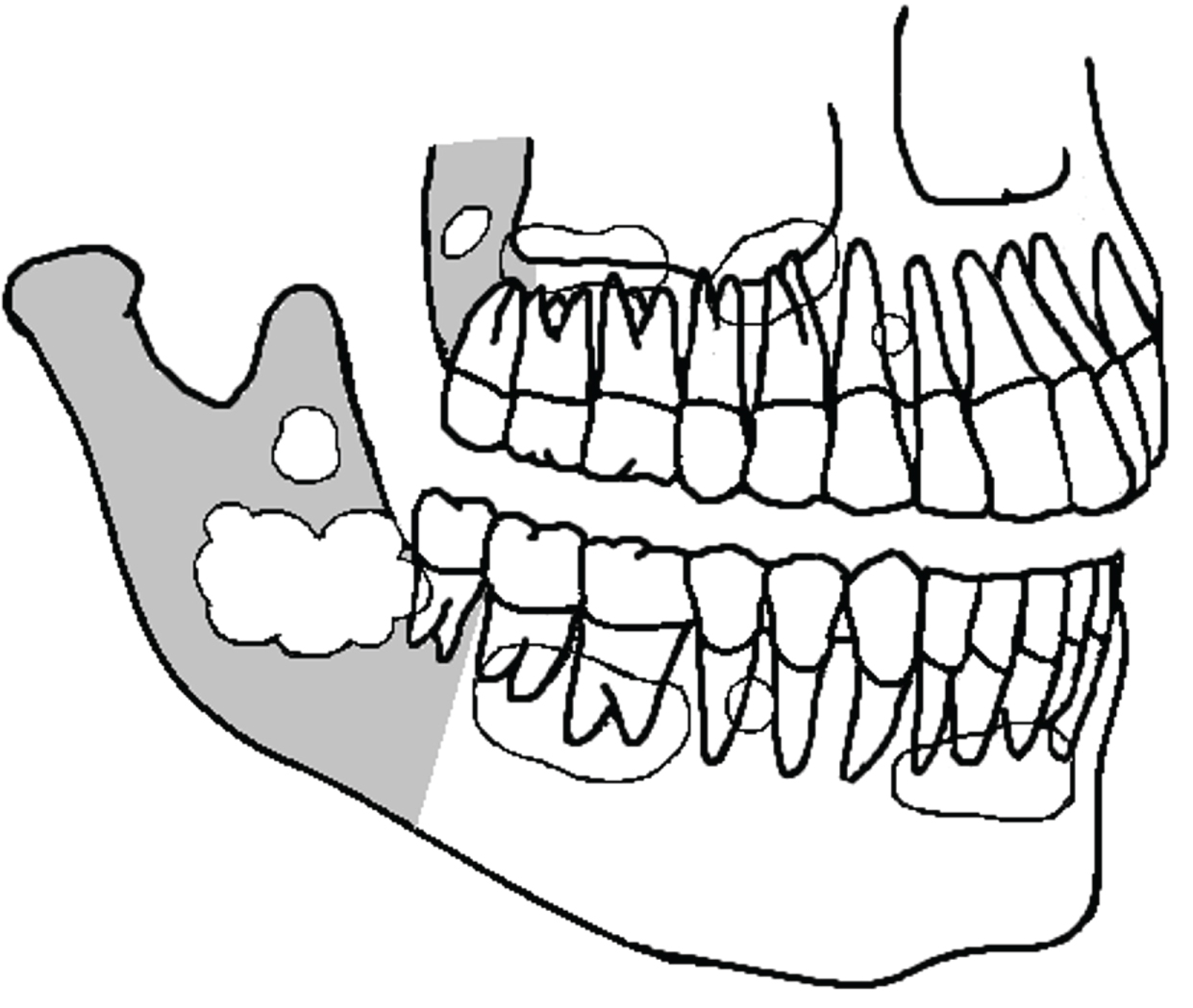 Abbildung 4: Einige der verschiedenen Möglichkeiten der OKC-Darstellung im Unterkiefer und Oberkiefer (schematische Zeichnung). Sie werden normalerweise mit regelmäßigen odontogenen Zysten verwechselt. Grauzone ist die hintere Region der Kieferknochen. Abbildung 4 anzeigen
Abbildung 4: Einige der verschiedenen Möglichkeiten der OKC-Darstellung im Unterkiefer und Oberkiefer (schematische Zeichnung). Sie werden normalerweise mit regelmäßigen odontogenen Zysten verwechselt. Grauzone ist die hintere Region der Kieferknochen. Abbildung 4 anzeigen
Die Computertomographie ist ein wertvolles Instrument zur Erkennung aller Dimensionen des OKC mit einer besseren Definition anatomischer Strukturen wie des Nervus alveolaris inferior (IAN), der Kieferhöhle, der Nasenhöhle usw. CT-Scans ermöglichen die präzise Erkennung der kortikalen Perforation (insbesondere im Winkel / Ramus des Unterkiefers oder in der Tuberositas maxillaris), falls vorhanden. Die kortikale Perforation ist wahrscheinlich der Bereich, in dem die darüber liegende Mundschleimhaut an der OKC befestigt ist, und dieser Bereich muss in die chirurgische Exzision einbezogen werden. Kleinere unilokulare Zysten, insbesondere im zahntragenden Bereich, können leicht mit regelmäßigen odontogenen Zysten, insbesondere der parodontalen lateralen Zyste, verwechselt werden.In der klinischen Praxis hat die Magnetresonanztomographie (MRT) einen begrenzten Wert, kann jedoch die radiologische Beurteilung ergänzen, insbesondere bei Weichteilbeteiligung größerer OKCS. MRT hilft auch, OKCS von Ameloblastomen und anderen Zysten und Tumoren der Kiefer zu unterscheiden. MRT erkennt das Vorhandensein von Lokalitäten und festen Massen. Es zeigt auch die Dicke der Zystenwand und den Inhalt der Zyste durch die Signalintensität der intraluminalen Flüssigkeit. Wir haben die Bildgebungsdaten der kontrastmittelverstärkten MRT von 39 OKCS, die in zwei Studien berichtet wurden, zusammengefasst und festgestellt, dass 24 unilokular (62%) und 15 multilokular (38%) waren. Die Dicke der Zystenwand war bei 26 OKCS (67%) dünn und bei 11 (28%) dick. Die Information der Kapseldicke von 2 Zysten war jedoch nicht verfügbar . In Bezug auf die Signalintensität der Flüssigkeit waren 21 OKCS zystisch (54%). Dreizehn waren gemischt (33%), d. H. Fest und zystisch, und 5 waren fest (13%). Der Feststoffgehalt sollte jedoch auf die Ablagerung keratinisierter Ablagerungen innerhalb der Zyste und nicht auf die intraluminale Proliferation der Zystenwand zurückgeführt werden . Die Signalintensität der intraluminalen Flüssigkeit (hauptsächlich in nicht festen Läsionen) war überwiegend heterogen (30 OKCS-77%) und nicht homogen (9 OKCS-23%), wobei dieses Merkmal von besonderem Interesse für die Unterscheidung von OKCS von Ameloblastomen ist.
Diagnose des OKC
Die histopathologische Beurteilung mittels einer Narbenbiopsie ist der beste Weg, um das OKC vor der Operation zu diagnostizieren, wenn der Verdacht aus der klinischen und radiologischen Darstellung entstanden war . Die Inzisionsbiopsie kann jedoch eine Entzündung des OKC verursachen und die histopathologische Analyse der postoperativen Probe beeinträchtigen. Die Zystenwand ist faserig und von einem gefalteten, dünnen, regelmäßigen parakeratinisierten Epithel 5-8 Zellschichten dick, ohne rete Grate ausgekleidet. Die Parakeratinoberfläche ist typischerweise gewellt, und die Basalschicht ist gut definiert und oft palisadiert, mit hyperchromatischen Kernen und fokalen Bereichen, die eine umgekehrte Kernpolarität aufweisen . Wie bereits erwähnt, kann eine Entzündung der Zyste jedoch zu einem falsch negativen Ergebnis führen, das sekundär zur Metaplasie der Zystenwand ist. Die Merkmale des parakeratinisierten Epithels und der Basalschicht sind möglicherweise vollständig verschwunden .Aspirationsbiopsien zur Untersuchung von Proteinspiegeln und Keratinflocken in der Aspirationsflüssigkeit können bei der Diagnose helfen und helfen, Probleme mit histopathologischen Ergebnissen zu überwinden .
Behandlungsmodalitäten
Allgemeine Empfehlung
Nicht-vitale Zähne in der Nähe des OKC können endodontisch behandelt und gepflegt werden (Abbildung 5a und Abbildung 5b), aber diejenigen, bei denen die Zyste an der radikulären Oberfläche haftet oder die radikuläre Resorption durch das OKC aufweisen, sollten entfernt werden. Nach vollständiger Entfernung des OKC sollten die Patienten in den ersten fünf Jahren und darüber hinaus alle zwei Jahre eine jährliche radiologische Nachuntersuchung erhalten. Rezidive können über einen Zeitraum von 25 Jahren auftreten.
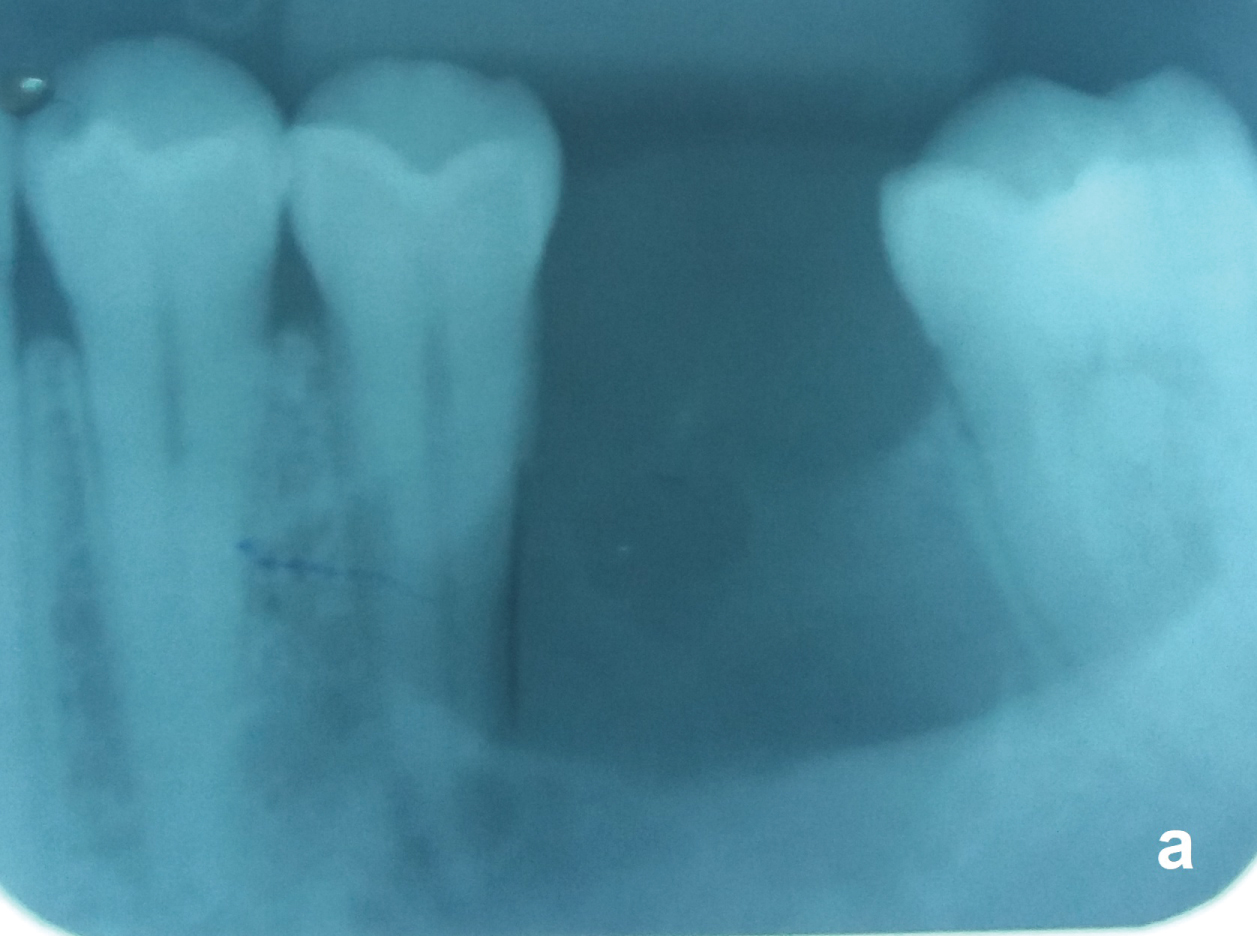 Abbildung 5A: Gleicher Fall wie Abbildung 2. Unilokulare OKC mit einer gut definierten Grenze zwischen dem nicht-vitalen Zahn 35 und dem vitalen Zahn 37. Beachten Sie, dass das Parodontalband beider Zähne erhalten bleibt. Abbildung 5A
Abbildung 5A: Gleicher Fall wie Abbildung 2. Unilokulare OKC mit einer gut definierten Grenze zwischen dem nicht-vitalen Zahn 35 und dem vitalen Zahn 37. Beachten Sie, dass das Parodontalband beider Zähne erhalten bleibt. Abbildung 5A
 Abbildung 5B: Zahn 35 wurde vor der Operation endodontisch behandelt. Siehe Abbildung 5B
Abbildung 5B: Zahn 35 wurde vor der Operation endodontisch behandelt. Siehe Abbildung 5B
Enukleation von OKCS
Die Enukleation besteht in der vollständigen Entfernung der Zyste in einem Stück, aber diese Aufgabe ist aufgrund der zerbrechlichen Wand von OKCS ziemlich schwierig zu erreichen. Daher ist häufig eine zusätzliche Kürettage der Knochenhöhle erforderlich, um Zystenfragmente zu entfernen. Zystenauskleidungen, die nach Enukleation oder Kürettage in der Knochenhöhle zurückbleiben, erhöhen das Risiko eines erneuten Auftretens . Wenn das OKC vor der Operation diagnostiziert wurde, wird daher von einer Enukleation allein abgeraten.
Bei kleinen OKCS (etwa 1 cm Durchmesser oder weniger, häufig im Zahnlagerbereich), die nach der Enukleation diagnostiziert wurden, ist keine weitere Behandlung erforderlich, aber die Patienten sollten eine strenge radiologische Nachsorge haben. Rezidive in diesen Bereichen können ohne großen Schaden für den Patienten leicht behandelt werden.
Exzision der darüberliegenden Schleimhaut
Zeigen CT-Scans eine kortikale Perforation, sollte die darüberliegende Mundschleimhaut und ihre Anheftung an das OKC immer mit einem Sicherheitsabstand exzidiert werden, um in diesem Bereich befindliche Epithelzellnester und/oder Mikrozysten zu entfernen.
Enukleation von OKCS gefolgt von der Anwendung von Carnoys Lösung (CS)
Die Anwendung von CS ist wahrscheinlich die beste Option der Zusatztherapie und die effektivste konservative Behandlung bei der Verringerung der Rezidivrate von OKCS . Es ist ein sicheres und kostengünstiges Verfahren . Diese Lösung besteht aus 60% absolutem Alkohol, 30% Chloroform, 10% Eisessig und 1 Gramm Eisenchlorid. CS bewirkt eine sofortige Fixierung / Inaktivierung möglicher verbleibender Epithelzellen, die nach der Enukleation zurückbleiben, und inaktiviert auch Epithelzellnester oder Mikrozysten, die sich in Bereichen mit kortikaler Perforation befinden, falls vorhanden. Ein mit CS getränktes Stück Gaze wird 1 Minute lang mit einer gekrümmten Kelly-Klemme auf die Knochenhöhle aufgetragen . Vermeiden Sie die Anwendung von CS auf das Zahnfleisch, das Parodontium des benachbarten Vitalzahns und die dünnen knöchernen Wände des Sinus wegen möglicher irreparabler Schäden an diesen Strukturen.
Trotz der positiven Ergebnisse der Carnoy-Lösung (CS) bei der Verringerung der Rezidivrate odontogener Keratozysten hat der Mangel an histologischen Informationen über ihre hypothetisch nachteiligen Auswirkungen auf Strukturen, die im Operationsfeld exponiert sind, wie Knochennekrose und schlechte Qualität der Knochenneoformation, viele Chirurgen dazu veranlasst, diese Modalität der komplementären Behandlung in Frage zu stellen und aufzugeben.
Enukleation von OKCS gefolgt von peripherer Ostektomie
Die periphere Ostektomie kann die zweite bessere Option der Zusatztherapie bei der Kontrolle der Rezidivrate von OKCS sein. Es ist ein sicheres und kostengünstiges Verfahren, das gute Ergebnisse bei der Verringerung der Rezidivrate durch mechanische Entfernung verbleibender Epithelzellen und Epithelzellnester / Mikrozysten zeigt. Entfernen Sie mit einem großen runden Bohrer das Knochengewebe bis zu einer Tiefe von 1,5 mm entlang der Knochenhöhle unter reichlicher Salzspülung.
Enukleation von OKCS gefolgt von Kryotherapie
Nach der Enukleation wird das Spray von flüssigem Stickstoff (-196.6 ℃) wird einmal auf die Knochenhöhle für 1 Minute angewendet, wobei verbleibende Epithelzellen und Epithelzellnester / Mikrozysten eingefroren werden, was einen physischen Tod der pathologischen Zellen bis zu einer Tiefe von 1,5 mm verursacht. Das Sprühen von flüssigem Stickstoff auf zerbrechliche Unterkiefer erhöht das Risiko einer postoperativen pathologischen Fraktur.
Beuteltier allein und Beuteltier und verzögerte Enukleation
Beuteltier ist die Umwandlung des OKC in eine Integrantenhöhle der Mundhöhle. Es kann definitiv (Beuteltier allein) oder vorübergehend (Beuteltier und verzögerte Enukleation) sein. Wenn die Zyste dem oralen Milieu ausgesetzt ist, wird die Epithelzystenauskleidung einer Metaplasie unterzogen, die nicht mehr vom Epithel der Mundschleimhaut zu unterscheiden ist, während sich die Zystenhöhle aufgrund der Dekompression verkleinert, die auf Röntgenbildern oder CT-Aufnahmen überwacht werden kann. OKCS werden nach Metaplasie weniger aggressiv, haben aber immer noch eine hohe Rezidivrate . Auf der anderen Seite zeigt die Beuteltierbildung für ungefähr 12 bis 18 Monate und verzögerte Enukleation ein besseres Ergebnis in Bezug auf die Rezidivrate, vorausgesetzt, das Beuteltierfragment wird im Bereich der kortikalen Perforation entfernt, falls vorhanden (Paul JW Stoelinga, emeritierter Professor der Radboud University, persönliche Kommunikation. Siehe Abschnitt „Exzision der darüber liegenden Schleimhaut“). Die Beuteltierbildung kann für den Patienten etwas umständlich sein. Daher ist es eher bei älteren Menschen oder Patienten mit geringem Risiko mit großen OKCS indiziert.
Abschließende Überlegungen
Odontogene Keratozysten verdienen besondere Aufmerksamkeit gegenüber anderen regulären, gewöhnlichen odontogenen Zysten in Bezug auf die Diagnose, Behandlungsplanung und Behandlung selbst. Trotz der aktuellen Änderung des Namens dieser Läsion können sich OKCS wie ein Tumor verhalten und die klinische Praxis etwas verwirren.Kurz gesagt, Röntgenaufnahmen und CT-Scans sind in der Regel ausreichend für die Beurteilung von OKCS. Wir empfehlen, dass verdächtige Läsionen eine histologische Diagnose haben, bevor die Entscheidung über die endgültige Behandlung getroffen wird. Bei gesunden Patienten sollte die Enukleation von OKCS gefolgt von der Anwendung von Carnoys und der Exzision der darüber liegenden Schleimhaut im Bereich der Anheftung an das OKC die Behandlung der Wahl sein. Bei großen OKCS, hauptsächlich im hinteren Bereich des Kiefers, ist die Beuteltierbildung für 12-18 Monate vor der endgültigen Behandlung eine gute Option, um die Größe der Läsion zu verringern und das Risiko des chirurgischen Eingriffs zu verringern.Schließlich kann der Überblick über die Praxis von OKCS auf die Behandlung anderer aggressiver odontogener Läsionen wie des soliden / multizystischen Ameloblastoms angewendet werden.
Danksagung
Die Autoren erklären, dass sie keinen Interessenkonflikt haben.
- Speight P, Devilliers P, Li TJ, Odell EW, Wright JM (2017) Odontogene Keratozyste. In: El-Naggar AK, Chan JKC, Grandis JR, Takata T, Slootweg PJ, WHO-Klassifikation von Kopf-Hals-Tumoren. (4. Aufl.), IARC, Lyon, Frankreich, 235-236.
- Stoelinga PJW (2018) Keratocystic odontogenic tumor (KCOT) wurde erneut in odontogene Keratozyste (OKC) umbenannt. Int J Mund-Kiefer-Surg 30313-30318.
- Scher M, Speight PM (2007) Odontogene Keratozyste. In: Shear M, Speight PM, Zysten der oralen und maxillofazialen Regionen. (4. Aufl.), Blackwell Publishing Ltd, 6-58.Emerson TG, Whitlock RI, Jones JH (1972) Beteiligung von Weichgewebe durch odontogene Keratozysten (Primordialzysten). Br J Mündliche Surg 9: 181-185.
- Jackson ES, Potparic Z, Fasching M, Schievink WI, Tidstrom K, et al. (1993): Einführung in die Neurobiologie. J Craniomaxillofac Surg 21: 319-325.
- Franc C, Cresseaux P, Richard L, Breton P, Freidel M (1996) Die Keratozyste oder Epidermoidzyste: Der aktuelle Stand des Verständnisses apropos eines Falles mit intrakranieller Beteiligung. Rev Stomatol Chir Maxillofac 97: 270-282.
- Soost F, Stoll C, Gerhardt O, Neumann HJ (1999) Keratozysten der Kiefer mit einer Ausdehnung zur Schädelbasis. Zentralblatt Neurochir 60: 11-14.
- Worral SF (1992) Rezidivierende odontogene Keratozyste im Temporalis-Muskel. Br J Mündliche Surg 30: 59-62.
- Abé T, Maruyama S, Yamazaki M, Essa A, Babkair H, et al. (2014) Intramuskuläre Keratozyste als Weichteilgegenstück zu keratocystischem odontogenem Tumor: Differentialdiagnose durch Immunhistochemie. Hum Pathol 45: 110-118.
- Makarla S, Bavle RM, Muniswamappa S, Narasimhamurthy S (2015) Ein großer extragnathischer keratocystischer odontogener Tumor. Fall Rep Pathol 2015.
- Yamamoto K, Matsusue Y, Kurihara M, Takahashi Y, Kirita T (2013) Eine Keratozyste in der Mundschleimhaut mit den Merkmalen eines keratocystischen odontogenen Tumors. Öffnen Dent J 7: 152-156.Schofield JJ (1971) Ungewöhnliches Wiederauftreten odontogener Keratozysten. Br Dent J 130: 487-489.
- Persson G (1973) Bemerkenswertes Wiederauftreten einer Keratozyste in einem Knochentransplantat. Int J Mündliche Surg 2: 69-76.
- Attenborough NR (1974) Wiederauftreten einer odontogenen Keratozyste in einem Knochentransplantat: Bericht über einen Fall. Br J Mündliche Surg 12: 33-39.DeGould MD, Goldberg JS (1991) Wiederauftreten einer odontogenen Keratozyste in einem Knochentransplantat. Bericht eines Falles. Int J Mund-Kiefer-Surg 20: 9-11.
- Toller P (1967) Entstehung und Wachstum von Kieferzysten. Ann R Coll Surg Engl 40: 306-336.
- Stoelinga PJW, Peters JH (1973) Eine Anmerkung zur Entstehung von Keratozysten der Kiefer. Int J Mündliche Surg 2: 37-44.
- Stoelinga PJ (2001) Langzeitbeobachtung von Keratozysten, die nach einem definierten Protokoll behandelt wurden. Int J Mund-, Kiefer- und Surg 30: 14-25.
- Stoelinga PJW (2003) Ätiologie und Pathogenese von Keratozysten. Oral Maxillofac Surg Clin Norden Bin 15: 317-324.
- Stoelinga PJW, Peters JH, van de Staak WJ, Cohen MM Jr (1973) Einige neue Erkenntnisse zum Basalzellnävus-Syndrom. Oral Surg Oral Med Oral Pathol 36: 686-692.
- Stoelinga PJ (2003) Exzision der darüber liegenden, anhaftenden Schleimhaut in Verbindung mit Zystenenukleation und Behandlung des Knochendefekts mit Carnoy-Lösung. Oral Maxillofac Surg Clin Norden Am 15: 407-414.
- Al-Moraissi EA, Pogrel MA, Ellis E (2016) Reduziert die Exzision der darüber liegenden Mundschleimhaut die Rezidivrate bei der Behandlung des keratocystischen odontogenen Tumors? Eine systematische Überprüfung und Meta-Analyse. J Oral Maxillofac Surg 74: 1974-1982.
- Blanas N, Freund B, Schwartz M, Furst IM (2000) Systematische Überprüfung der Behandlung und Prognose der odontogenen Keratozyste. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 90: 553-558.
- Al-Moraissi EA, Dahan AA, Alwadeai MS, Oginni FO, Al-Jamali JM, et al. (2017) Welche chirurgische Behandlung hat die niedrigste Rezidivrate nach der Behandlung eines keratocystischen odontogenen Tumors? Eine große systematische Überprüfung und Meta-Analyse. J Craniomaxillofac Surg 45: 131-144.
- de Castro MS, Caixeta CA, de Carli ML, Ribeiro Júnior NV, Miyazawa M, et al. (2018) Konservative chirurgische Behandlungen für nicht-syndromale odontogene Keratozysten: Eine systematische Überprüfung und Metaanalyse. Clin Oral Investig 22: 2089-2101.
- Philipsen HP (2005) Keratocystischer odontogener Tumor. In: Barnes L, Eveson JW, Reichart P, Sidransky, Klassifikation von Tumoren der Weltgesundheitsorganisation. Pathologie und Genetik von Kopf-Hals-Tumoren, IARC Press, Lyon, Frankreich, 306-307.
- Ribeiro Junior O, Borba AM, Alves C, De Gouveia M, Coracin FL, et al. (2018) Keratocystic odontogenic tumors and carnoy’s solution: Results and complications assessment. Mündliche Dis 18: 548-557.
- Vedtofte P, Praetorius F (1979) Wiederauftreten der odontogenen Keratozyste in Bezug auf klinische und histologische Merkmale. Eine 20-jährige Follow-up-Studie mit 72 Patienten. Int J Mündliche Surg 8: 412-420.
- Bataineh AB, al Qudah M (1998) Behandlung von odontogenen Keratozysten des Unterkiefers. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 86: 42-47.Berge TI, Helland SB, Sælen A, Øren M, Johannessen AC, et al. (2016) Die Entstehung und Entwicklung von neuropsychiatrischen Erkrankungen. Oral Surg Oral Med Oral Pathol Oral Radiol 122: 10-16.
- Boffano P, Ruga E, Gallesio C (2010) Keratocystic odontogenic tumor (odontogene Keratozyste): Vorläufige retrospektive Überprüfung der epidemiologischen, klinischen und radiologischen Merkmale von 261 Läsionen der Universität Turin. J Mund-, Kiefer- und Surg 68: 2994-2999.Deepthi PV, Beena VT, Padmakumar SK, Rajeev R, Sivakumar R (2016) Eine Studie von 1177 odontogenen Läsionen in einer Bevölkerung in Süd-Kerala. J Mund-Kiefer-Gesichtschirurgie 20: 202-207.
- Leung YY, Lau SL, Tsoi KY, Ma HL, Ng CL (2016) Ergebnisse der Behandlung von keratocystischen odontogenen Tumoren mittels Enukleation und Behandlung des verbleibenden Knochendefekts mit Carnoy-Lösung. Int J Mund-, Kiefer- und Surg 45: 1154-1158.
- MacDonald D, Gu Y, Zhang L, Poh C (2013) Können klinische und radiologische Merkmale das Wiederauftreten bei solitären keratocystischen odontogenen Tumoren vorhersagen? Oral Surg Oral Med Oral Pathol Oral Radiol 115: 263-271.Mamabolo M, Noffke C, Raubenheimer E (2011) Odontogene Tumoren, die sich in den ersten zwei Lebensdekaden in einer ländlichen afrikanischen Bevölkerungsstichprobe manifestieren: Eine 26-jährige retrospektive Analyse. Dentomaxillofac Radiol 40: 331-337.
- McIvor J (1972) Die radiologischen Merkmale odontogener Keratozysten. Br J Mündliche Surg 10: 116-125.
- Ong ST, Siar CH (1995) Odontogene Keratozysten in einer malaysischen Population: Klinische, radiologische und histologische Überlegungen. Annalen 2: 9-14.
- Park TW, Kim SR (1985) Klinische und radiologische Untersuchung der odontogenen Keratozyste. Orales Radiol 1: 43-53.
- Simiyu BN, Butt F, Dimba EA, Wagaiyu EG, Awange DO, et al. (2013) Keratocystic odontogenic tumors of the jaws and associated pathologies: A 10 year clinicopathologic audit in a referral teaching hospital in Kenya. J Craniomaxillofac Surg 41: 230-234.
- Tabrizi R, Omidi M, Dehbozorgi M, Hekmat M (2014) Korrelation radiologischer Merkmale und Behandlungen mit der Rezidivhäufigkeit bei odontogenen Keratozysten des Unterkiefers. J Craniofac Surg 25: e413-e417.
- Urs AB, Arora S, Singh H (2014) Intraossäre Kieferläsionen bei pädiatrischen Patienten: Eine retrospektive Studie. J Clin Diagn Res 8: 216-220.Brondum N, Jensen VJ (1991) Wiederauftreten von Keratozysten und Dekompressionsbehandlung. Ein langfristiges Follow-up von vierundvierzig Fällen. Oral Surg Oral Med Oral Pathol 72: 265-269.
- Nakamura N, Mitsuyasu T, Mitsuyasu Y, Taketomi T, Higuchi Y, et al. (2002) Marsupialisation für odontogene Keratozysten: Langzeitfollow-up-Analyse der Auswirkungen und Veränderungen der Wachstumsmerkmale. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 94: 543-553.
- Cunha JF, Gomes CC, De Mesquita RA, Goulart EMA, De Castro WH, et al. (2016) Klinisch-pathologische Merkmale im Zusammenhang mit dem Wiederauftreten der odontogenen Keratozyste: Eine retrospektive Kohortenanalyse. Oral Surg Oral Med Oral Pathol Oral Radiol 121: 629-635.
- Irvine GH, Bowerman JE (1985) Keratozysten des Unterkiefers: Chirurgisches Management. Br J Mund-, Kiefer- und Surg 23: 204-209.
- Minami M, Kaneda T, Ozawa K, Yamamoto H, Itai Y, et al. (1996) Zystische Läsionen der maxillomandibulären Region: MR-Bildgebung Unterscheidung von odontogenen Keratozysten und Ameloblastomen von anderen Zysten. AJR Am J Röntgen 166: 943-949.
- Probst F.A., Probst M., Pautke Ch., Kaltsi E., Otto S., et al. (2015) Magnetresonanztomographie: Ein nützliches Instrument zur Unterscheidung zwischen keratocystischen odontogenen Tumoren und odontogenen Zysten. Br J Mund-, Kiefer- und Surg 53: 217-222.
- Rodu B, Tate AL, Martinez MG (1987) Die Auswirkungen von Entzündungen bei odontogenen Keratozysten. J. Pathol 16: 518-521.
- Haring JI, van Dis ML (1988) Odontogene Keratozysten: Eine klinische, radiologische und histologische Studie. Oral Surg Oral Med Oral Pathol 66: 145-153.
- Voorsmit RACA (1984) Die unglaubliche Keratozyste . Universität Nijmegen.Johnson NR, Batstone MD, Savage NW (2013) Management und Wiederauftreten von keratocystic odontogenic Tumor: Eine systematische Überprüfung. Oral Surg Oral Med Oral Pathol Oral Radiol 116: 271-276.
- Slusarenko da Silva Y (2016) Histologische Analyse der Auswirkungen von Carnoy-Lösung auf monokortikale Defekte im Kiefer von Wistar-Ratten . Universität von São Paulo.
Zitat
Slusarenko da Silva Y, Naclério-Homem MG (2018) Konservative Behandlung der primären und nicht-syndromalen odontogenen Keratozyste: Ein Überblick über die Praxis. Int J Oral Dent Gesundheit 4: 070. doi.org/10.23937/2469-5734/1510070