Postpartale Hypertonie & Blutdruck Home Monitoring
Die Vereinigten Staaten haben die höchste Müttersterblichkeitsrate in der entwickelten Welt und ist eines von nur zwei entwickelten Ländern, in denen diese Zahl stetig steigt, das andere Land ist Serbien. Auf der ganzen Welt und insbesondere in den letzten 30 Jahren gab es bemerkenswerte Verbesserungen in der mütterlichen und reproduktiven Gesundheit. Also, was ist die Geschichte? Warum gehört die Müttersterblichkeitsrate in den USA zu den höchsten und steigt, und was können Anbieter und Patienten tun, um das Risiko gefährlicher Komplikationen zu verringern?
- Postpartale Hypertonie in den Vereinigten Staaten
- Blutdrucküberwachung zu Hause für den postpartalen Patienten
- Zugang zur Versorgung in der postpartalen Phase – Verringerung der Barriere mit Telemedizin
- Postpartale Hypertonie & In der Literatur unterstützte Telemedizin
- Treffen der postpartalen Patientin, wo sie mit Telemedizin ist
Postpartale Hypertonie in den Vereinigten Staaten
Jedes Jahr sterben in den Vereinigten Staaten über 700 Frauen an Komplikationen im Zusammenhang mit einer Schwangerschaft. Von diesen 700 Todesfällen sind über 460 (etwa 2/3) vermeidbar. 50.000 Frauen leiden jedes Jahr an lebensbedrohlichen Schwangerschaftskomplikationen, von denen viele durch chronische Erkrankungen wie Bluthochdruck, Diabetes, Herzerkrankungen und Fettleibigkeit verursacht werden. Es gibt noch andere wichtige Statistiken zu berücksichtigen, wenn man verstehen will, warum die USA die höchste Müttersterblichkeitsrate aller Industrieländer haben, einschließlich: Signifikante Rassenunterschiede (die bemerkenswerteste Ungleichheit bei den Sterblichkeitsraten in den Vereinigten Staaten) – schwarze Frauen sterben drei- bis viermal häufiger bei der Geburt als weiße Frauen (unabhängig von Bildung, Einkommen oder anderen sozioökonomischen Faktoren).
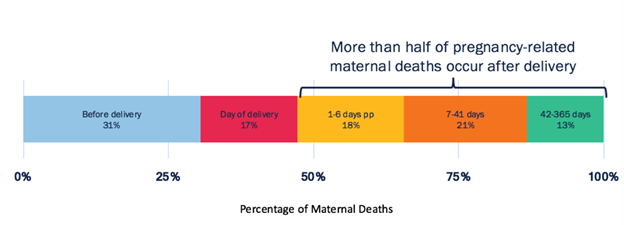
Von den 2.900 schwangerschaftsbedingten Todesfällen zwischen 2011 und 2015 (deren Zeitpunkt bekannt war) fanden 31% während der Schwangerschaft statt, 36% während oder in der Woche nach der Entbindung und 33% zwischen einer Woche und einem Jahr nach der Entbindung.
-
Die häufigste Todesursache während der Entbindung waren geburtshilfliche Notfälle wie Blutungen und Fruchtwasserembolien. In der Woche nach der Geburt verursachten Bluthochdruck, schwere Blutungen und Infektionen die meisten Todesfälle. Über die unmittelbare Zeit nach der Geburt hinaus waren Kardiomyopathie und geschwächte Herzmuskeln die häufigsten Ursachen.
Diese Zahlen sind erschütternd und oft weitgehend vermeidbar. Eine konsistente Ursache für Komplikationen und sogar Tod bei postpartalen Müttern ist postpartale Hypertonie. In den Vereinigten Staaten sind 10% der Schwangerschaften von Erkrankungen im Zusammenhang mit Bluthochdruck betroffen. Die häufigste Ursache für postpartale Hypertonie ist Bluthochdruck durch Schwangerschaftshypertonie oder Präeklampsie, die nach der Entbindung anhält. Bluthochdruck kann auch durch frühere chronische Hypertonie oder Eklampsie verursacht werden. Dies ist ein Zustand, der durch genaue und sorgfältige Überwachung kontrolliert werden kann.
Blutdrucküberwachung zu Hause für den postpartalen Patienten
In der postpartalen Phase ist eine genaue Überwachung der Anzeichen und Symptome von Bluthochdruck und Präeklampsie so wichtig. Durch sorgfältige Überwachung können gefährliche Komplikationen wie hypertensive Enzephalopathie, Leberblutung, Nierenversagen, Entwicklung von Eklampsie, ischämischem Schlaganfall / Hirnblutung, Lungenödem und Kardiomyopathie vermieden werden. Die Überwachung des Blutdrucks zu Hause ist nur eine Möglichkeit, wie Anbieter ihre postpartalen Patienten auf gefährliche Symptome überwachen können. Wie bereits erwähnt, sind Frauen mit dem höchsten Risiko für postpartale Hypertonie diejenigen, die zuvor chronische Erkrankungen, Präeklampsie oder Bluthochdruck während der Schwangerschaft hatten. Nach der Entlassung können postpartale Mütter mit einer Telemedizin-Lösung nach Hause geschickt werden, wo sie ihre Vitalwerte überwachen, mit ihrem Anbieter kommunizieren und sich über Risikofaktoren und andere wichtige Elemente informieren können, die während der postpartalen Phase zu beachten sind.
Mit Telemedizin-Lösungen können Anbieter Anzeichen und Symptome bei Frauen nach der Geburt schnell erkennen und eingreifen, bevor die Situation kritisch wird.
Quelle: Creanga AA, Syverson C, Seed K, Callaghan WM. Schwangerschaftsbedingte Mortalität in den Vereinigten Staaten, 2011-2013. Obstet Gynecol. 2017;130(2):366-73.
Zugang zur Versorgung in der postpartalen Phase – Verringerung der Barriere mit Telemedizin
Die wohl bemerkenswerteste Diskrepanz bei den Sterblichkeitsraten in den Vereinigten Staaten ist auf die Rasse zurückzuführen. Die Müttersterblichkeit bei schwarzen Frauen beträgt 42 pro 100.000 Lebendgeburten, bei weißen Frauen 12 pro 100.000. Es gibt viele Faktoren, die wahrscheinlich zu dieser Ungleichheit beitragen, Einer davon ist die Tatsache, dass schwarze Frauen einen schlechteren Zugang zu qualitativ hochwertigen reproduktiven Gesundheitsinformationen und -diensten haben als weiße Frauen. Frauen, die in unterversorgten Gemeinden und in bestimmten Staaten mit angespannten Gesundheitssystemen, unzugänglicher Versorgung, hoher Armutsrate oder anderen Umständen leben, weisen eine signifikant höhere Müttersterblichkeitsrate auf als der nationale Durchschnitt.Telemedizin ist eine Lösung, um die Zugangsbarriere zu verbessern, die viele Frauen erleben. Durch die Bereitstellung von Tools für Bildung und biometrische Überwachung können Mütter nach der Geburt unabhängig vom Standort eine qualitativ hochwertige Gesundheitsversorgung erhalten. Viele Frauen erhalten keinen bezahlten Elternurlaub und / oder Krankheitsurlaub oder können aufgrund von Transport- oder Kinderbetreuungsbedarf keine Termine wahrnehmen. Telemedizin stellt sicher, dass Patienten immer noch die qualitativ hochwertige Versorgung erhalten, die sie benötigen, auch wenn sie nicht ins Krankenhaus oder in die Klinik gelangen können.
Postpartale Hypertonie & In der Literatur unterstützte Telemedizin
In den letzten Jahren hat die Forschung die Verwendung von Telemedizin zur Überwachung der postpartalen Hypertonie (PP HTN) weitgehend unterstützt.Eine kürzlich durchgeführte nicht-randomisierte Kontrollstudie zwischen März 2016 und Juli 2017 mit 214 Interventions- und 214 Kontrollteilnehmern ergab, dass Telemedizin mit Fernüberwachung eine frühere Erkennung und signifikante Verringerung der Krankenhausrückübernahme bei postpartalen Patienten mit Bluthochdruck ermöglichte. Die Interventionsgruppe erhielt ein Tablet-Gerät und Bluetooth-Geräte, darunter eine Blutdruckmanschette, ein Pulsoximeter und eine Waage. Die Kontrollen erhielten eine ambulante Standardversorgung unter der Leitung des American College of Obstetrics & Gynäkologie (ACOG).
Unter den Teilnehmern der Telemedizin erlebten 130 (63%) einen Anstieg des behandlungsbedürftigen PP-HTN und 62 (30%) entwickelten nach der Entlassung eine schwere HTN. Es gab einen signifikanten Rückgang der HTN-bezogenen Rückübernahme in der Telemedizin-Gruppe (.5%) vs. Kontrollgruppe (3,7).Eine weitere Studie der University of Wisconsin ergab, dass Telemedizin Hypertonie-Komplikationen vor der empfohlenen Nachbeobachtungszeit identifizierte und dass die Teilnehmer die Überwachung zu Hause gegenüber der Überwachung in der Klinik bevorzugten. Diese Machbarkeitsstudie mit einer Kohorte, bestehend aus 55 Teilnehmern, bewertete postpartale Telemedizininterventionen für das Blutdruckmanagement nach der Entlassung. Unter den Studienteilnehmern benötigten 53% eine Behandlung aufgrund von Exazerbationen des Blutdrucks nach der Entlassung, von denen 16% schwerwiegend waren. Es gab keine Krankenhausrückübernahmen während des Studienzeitraums.
Ab April 2018 gibt es neue Richtlinien für die postpartale Versorgung von der ACOG, die den postpartalen Besuch neu definieren. Diese neuen Richtlinien ersetzen den einmaligen sechswöchigen Besuch nach der Geburt durch eine 12-wöchige kontinuierliche Unterstützung, die auf die Bedürfnisse jeder einzelnen Frau zugeschnitten ist. Für Patienten, die es vorziehen, zu Hause betreut zu werden, eine kontinuierliche Überwachung benötigen oder in ländlichen oder unterversorgten Gebieten leben, ist die Telemedizin eine großartige Option, um sicherzustellen, dass die vom ACOG festgelegten Richtlinien befolgt werden.
Treffen der postpartalen Patientin, wo sie mit Telemedizin ist
Es ist wichtig zu berücksichtigen, dass die postpartale Patientin in vielen Fällen ein neues Baby zu Hause hat. Sie konzentriert sich darauf, sich um ein Kind zu kümmern und gleichzeitig mit ihren eigenen körperlichen und emotionalen Bedürfnissen umzugehen. In vielen Fällen sind postpartale Mütter auch vom „Baby-Blues“ (75% aller neuen Mütter) oder der postpartalen Depression (1 von 10 Müttern) betroffen. Mit der Überwachung zu Hause können Anbieter und das US-Gesundheitssystem im Allgemeinen diese Patienten dort treffen, wo sie sind, bequem von zu Hause aus, während sie gleichzeitig die Symptome überwachen und sicherstellen, dass Interventionen stattfinden, bevor Krisen auftreten.
Addario, L. (2018, Dezember 13). Kann das Leben von Müttern bei der Geburt gerettet werden? Abgerufen von https://www.nationalgeographic.com/culture/2018/12/maternal-mortality-usa-health-motherhood/#close .
Creanga AA, Syverson C, Samen K, Callaghan WM. Schwangerschaftsbedingte Mortalität in den Vereinigten Staaten, 2011-2013. Obstet Gynecol. 2017;130(2):366-73.
Hoppe, K. K., Fedenia, K., Zernick, M., Zella, J. B., Schah, D. M., … Johnson, H. (2019). 451: Eine nicht randomisierte kontrollierte Studie: Telemedizin mit Fernüberwachung des Patienten im Vergleich zur Standardversorgung bei postpartaler Hypertonie. Amerikanisches Journal für Geburtshilfe und Gynäkologie, 220 (1). doi: 10.1016/j.ajog.2018.11.472
Hoppe, K. K., Williams, M., Thomas, N., Zella, J. B., Drewry, A., Kim, K., … Johnson, H. M. (2019). Telemedizin mit Fernüberwachung des Blutdrucks bei postpartaler Hypertonie: Eine prospektive Machbarkeitsstudie für eine Kohorte. Schwangerschaft Hypertonie, 15, 171-176. geburtsdatum: 10.1016/j.preghy.2018.12.007
Optimierung der postpartalen Versorgung. Stellungnahme des ACOG-Ausschusses Nr. 736. Amerikanisches College für Geburtshelfer und Gynäkologen. Obstet Gynecol 2018;131:e140-50.
Schwangerschaftsbedingte Todesfälle. (2019, 7. Mai). Abgerufen von https://www.cdc.gov/vitalsigns/maternal-deaths/index.html .