Una breve Revisión de las Pruebas de Troponina para médicos
Las directrices actuales del American College of Cardiology y de la American Heart Association indican que la troponina es el biomarcador preferido para diagnosticar el infarto agudo de miocardio (IM).1 Las moléculas de troponina T (TnT) e I tienen secuencias de aminoácidos que se encuentran solo en el tejido cardíaco, lo que hace que sus ensayos sean altamente específicos para detectar daño cardíaco.2 A lo largo de los años, a medida que los ensayos de troponina se han vuelto más sensibles analíticamente y precisos, los médicos han tenido problemas con los resultados frecuentes de las pruebas de «falsos positivos», definidos como troponina elevada que no representa IM. Ahora, a medida que los ensayos de troponina más nuevos con una sensibilidad analítica aún mayor que los ensayos anteriores están disponibles en los Estados Unidos,3 muchos médicos pueden preguntarse si una prueba de sensibilidad analítica más alta generará aún más resultados positivos falsos. Sin embargo, esta preocupación es injustificada y se basa en varios conceptos erróneos. De hecho, los ensayos de troponina más nuevos representan una mejora significativa en las pruebas de laboratorio y, si se usan correctamente, mejorarán la capacidad de los médicos para diagnosticar rápidamente a los pacientes con sospecha de síndromes coronarios agudos (SCA). Estos problemas se abordaron en nuestro reciente artículo de revisión «Pruebas de troponina para médicos» 4 y se revisan brevemente aquí.
El término troponina de alta sensibilidad es una fuente de confusión para los médicos. En el contexto de las pruebas de troponina, es importante comprender que la sensibilidad alta se refiere a la sensibilidad analítica y no a la sensibilidad clínica. Los médicos utilizan los términos sensibilidad y especificidad para describir las características operativas de una prueba clínica.5 Se les enseña que la sensibilidad y la especificidad varían dependiendo de dónde los investigadores dibujen la línea de demarcación entre los resultados positivos y negativos de las pruebas (Figura 1, panel derecho). Por lo general, aumentar la sensibilidad de una prueba disminuye la especificidad. Para los ensayos de troponina, sin embargo, la alta sensibilidad significa que los ensayos tienen límites de detección mucho más bajos, lo que permite la cuantificación de troponina a niveles que eran indetectables con ensayos anteriores. Es importante destacar que la reducción de los límites de detección para un ensayo puede no tener ningún efecto en el punto de corte del percentil 99 que determina el límite superior del rango normal. De hecho, el punto de corte del percentil 99 para el ensayo TnT de alta sensibilidad más reciente es de 0,014 ng/ml, que es muy similar al punto de corte de 0,01 ng / ml para el ensayo TnT de cuarta generación anterior.3
El percentil 99, es otra fuente de confusión. Hay dos formas comunes de determinar un punto de corte para una prueba diagnóstica (Figura 1). El panel izquierdo muestra un método que utiliza mediciones de prueba en un grupo de sujetos presumiblemente normales. Con este método, se utiliza el percentil 95 interno de una distribución de sujetos sanos para definir el rango normal de una prueba. El panel de la derecha muestra un método alternativo que utiliza mediciones de prueba en grupos de sujetos en un entorno clínico que se definen como con o sin enfermedad por otra prueba de «estándar de oro». En general, hay superposición entre las distribuciones de los resultados de las pruebas para sujetos con y sin enfermedad. Se dibuja una línea de demarcación en un punto que maximiza la sensibilidad y especificidad de la prueba, a menudo mediante el uso de un método de curva de características operativas del receptor (ROC) para ayudar a determinar el punto de corte óptimo. Para la prueba de troponina, este método de curva ROC se utilizó inicialmente para determinar el punto de corte utilizando creatina quinasa-MB para definir el IM. Sin embargo, los investigadores observaron que los niveles de troponina detectables más bajos que el punto de corte determinado por la curva ROC también auguraban un mal pronóstico, como se muestra en el área gris de la Figura 2.6-9 Por lo tanto, en 1999, un grupo internacional de expertos decidió utilizar el método anterior para determinar el límite superior de la normalidad, pero decidió utilizar el percentil 99 en lugar del percentil 95 como punto de corte.10 A medida que mejoraron los ensayos de troponina, los ensayos se han vuelto más precisos y menos sujetos a variaciones aleatorias o analíticas, lo que hace que la forma de la curva de distribución para una población normal se estreche, lo que ha movido el percentil 99 a un punto de corte más bajo (Figura 3).
Figura 1
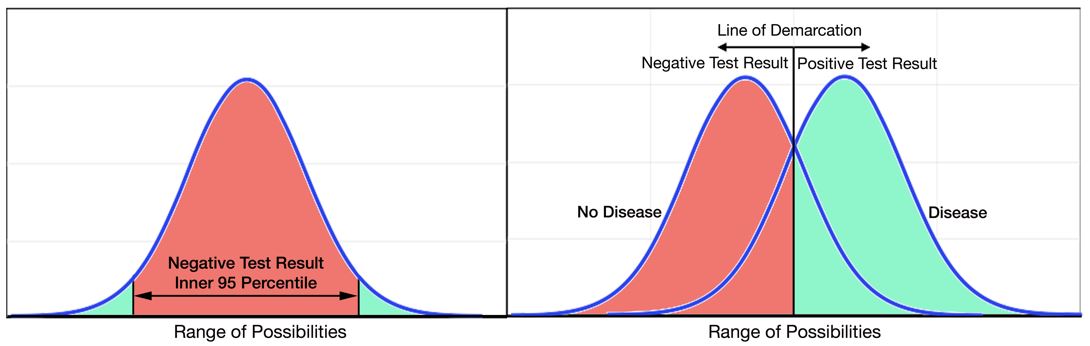
Figura 2
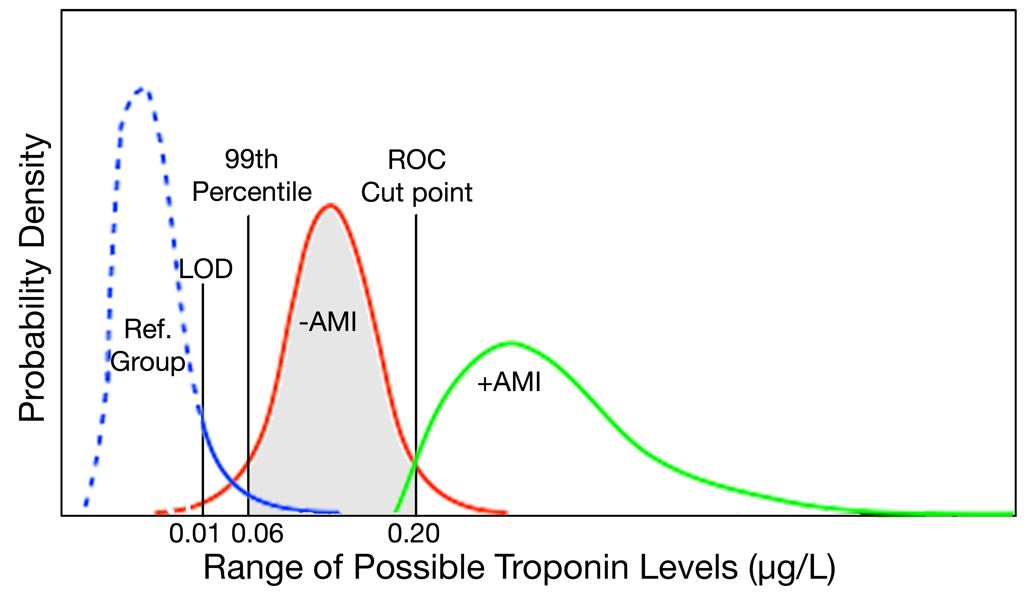
Figura 3

La figura 4 muestra una distribución de los resultados de troponina para una población normal utilizando el ensayo TnT de cuarta generación a la izquierda y el ensayo de alta sensibilidad de nueva generación a la derecha. Con el ensayo de TnT de cuarta generación, la mayoría de las personas tendrían niveles de troponina indetectables, como se muestra en la curva discontinua de una distribución presumiblemente normal. Con el ensayo más reciente, la troponina se detectaría en los límites más bajos de detección, como se muestra en la parte sólida de la curva azul en el panel derecho. El percentil 99 reportado para el ensayo de TnT más reciente es esencialmente el mismo que para el ensayo más antiguo, lo que sugiere que la forma presunta de las curvas de distribución para los dos ensayos es similar, como se muestra esquemáticamente en la figura.
Figura 4

Con ensayos de troponina más antiguos, la troponina fue indetectable por debajo del punto de corte del percentil 99, lo que hizo que los médicos consideraran anormal cualquier troponina detectable. Sin embargo, con los ensayos más nuevos, la troponina será detectable por debajo del punto de corte del percentil 99. Los médicos ya no pueden asumir que cualquier troponina detectable es anormal, y necesitarán comparar cada resultado de troponina con el límite superior de normalidad para ese ensayo, de manera similar a la interpretación de otras pruebas de laboratorio clínico. Los médicos tendrán que aprender a no sacar conclusiones precipitadas sobre los niveles de troponina detectables.
La mayoría de los resultados positivos falsos de las pruebas que han frustrado a los médicos no son culpa del ensayo, y no se espera que los ensayos más nuevos empeoren este problema. La alta tasa de falsos positivos para las pruebas de troponina se debe en gran medida a las prácticas de pedidos indiscriminados, que han creado un problema conocido como sesgo de espectro. La troponina puede elevarse en una variedad de afecciones crónicas, como insuficiencia renal o insuficiencia cardíaca, o afecciones agudas, como sepsis. Cuando se ordena troponina en una población estrechamente definida de pacientes con sospecha de SCA, excluyendo a los pacientes con enfermedad renal o sepsis, la sensibilidad de la troponina es de aproximadamente el 95% y la especificidad es de aproximadamente el 80%.11 En la Figura 5, el panel izquierdo muestra una distribución de los resultados de la prueba de troponina para una población hipotética para la que se solicita la prueba en un espectro estrecho de pacientes que excluye la insuficiencia renal y la sepsis. Sin embargo, cuando se ordena indiscriminadamente en un espectro más amplio de pacientes, la curva de distribución de los resultados de la prueba de troponina se amplía para los pacientes sin SCA. Debido a que el punto de corte permanece fijo, la línea de demarcación cruza la curva de distribución acumulada en un punto más bajo, lo que indica una especificidad marcadamente menor o una tasa negativa verdadera. El panel derecho de la Figura 4 muestra una distribución de los resultados de la prueba de troponina para la que la prueba se ordenó indiscriminadamente en un espectro más amplio de pacientes. Como se muestra esquemáticamente, la curva de probabilidad acumulada (TNR) cruza la línea de demarcación en un punto más bajo, lo que indica una especificidad clínica mucho menor. Por lo tanto, las deficiencias de las pruebas de troponina son en gran medida un problema con el razonamiento clínico relacionado con las prácticas de ordenación indiscriminadas y no un problema con la imprecisión analítica.
Figura 5
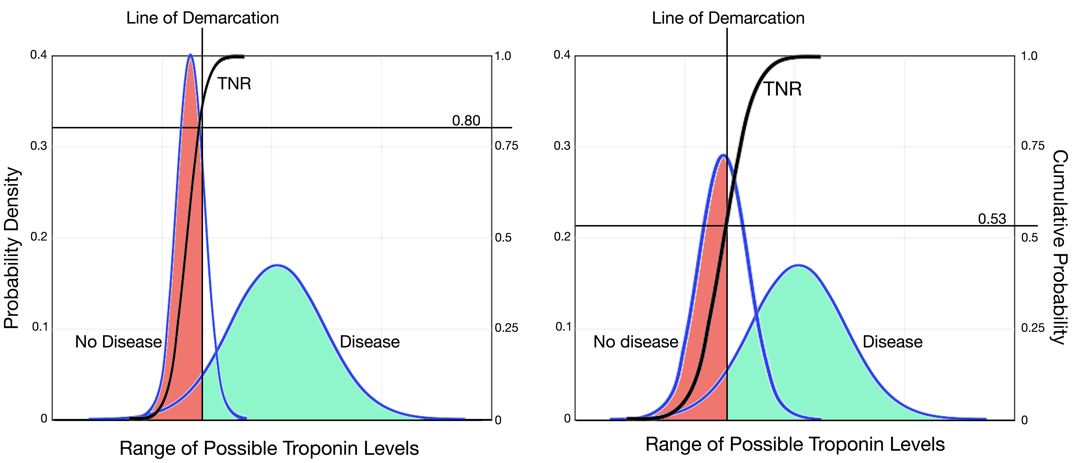
Los nuevos ensayos de troponina de alta sensibilidad han estado disponibles en Europa durante años, y los investigadores han propuesto nuevas formas de interpretar los resultados de las pruebas de troponina.12 Algunos investigadores han propuesto utilizar dos puntos de corte: uno de alto nivel para identificar a los pacientes con SCA con una especificidad bastante alta y otro punto de corte de muy bajo nivel para identificar a los pacientes sin SCA con una sensibilidad bastante alta. Los pacientes con niveles de troponina entre los dos puntos de corte requerirían más observación, y los puntos de corte altos y bajos permitirían estrategias tempranas de inclusión y exclusión para muchos pacientes del departamento de emergencias. Esta estrategia es análoga a la forma en que utilizamos actualmente los electrocardiogramas en el servicio de urgencias. Los pacientes con elevación del segmento ST (análogo a un punto de corte alto) se envían para intervención coronaria, mientras que los pacientes con electrocardiogramas normales o casi normales (análogo a un punto de corte bajo) se someten a estrategias de tratamiento de bajo riesgo, y los pacientes con hallazgos electrocardiográficos intermedios se observan y reciben pruebas adicionales.13
Una sola prueba de troponina utilizando un punto de corte muy bajo puede ser suficiente para descartar un SCA en pacientes que presenten dolor torácico prolongado. Para los pacientes con dolor torácico de menor duración, una sola prueba en el momento cero puede ser demasiado insensible, y se ha propuesto una segunda prueba 1 hora después para mejorar la sensibilidad clínica. Si el segundo nivel de troponina es más alto que el primero (aunque ambos estén por debajo del punto de corte del percentil 99), el delta podría usarse como un indicador rápido y sensible de un SCA. Se necesita más investigación para determinar las mejores estrategias para un diagnóstico rápido utilizando los ensayos de troponina más nuevos.
En resumen, los nuevos ensayos de troponina son una maravilla de la medicina moderna. Los refinamientos en los ensayos de troponina ahora requieren refinamientos en nuestro razonamiento clínico. Los ensayos más nuevos con sensibilidad analítica mejorada probablemente no alterarán la tasa de falsos positivos. La mejora de la especificidad de las pruebas de troponina (la disminución de la tasa de falsos positivos) solo se puede abordar mediante la implementación de mejores protocolos de ordenación de pruebas. La mejora de la sensibilidad analítica de los ensayos más nuevos permitirá estrategias de exclusión y exclusión más rápidas y eficaces. Ahora que los ensayos de troponina más nuevos y sensibles analíticamente están disponibles en los Estados Unidos, los médicos tendrán que reconsiderar cómo ordenan e interpretan las pruebas de troponina. Una mayor comprensión de las características operativas del ensayo podría conducir a prácticas de ordenación más apropiadas y a una mejor precisión diagnóstica para los pacientes que se presentan con sospecha de infarto agudo de miocardio.
- Amsterdam EA, Wenger NK, Brindis RG, et al. Guía de AHA / ACC de 2014 para el Manejo de Pacientes con Síndromes Coronarios Agudos sin Elevación del Segmento ST: un informe del Grupo de Trabajo sobre Directrices de Práctica del Colegio Americano de Cardiología / Asociación Americana del Corazón. J Am Coll Cardiol 2014;64:e139-228.
- Jarolim P. Ensayos de troponina cardíaca de alta sensibilidad en laboratorios clínicos. Clin Chem Lab Med 2015; 53: 635-52.
- Phend C. Prueba de Troponina de próxima Generación aprobada por la FDA (sitio web de Medpage Today). 2017. Disponible en: https://www.medpagetoday.com/cardiology/myocardialinfarction/62620. Consultado el 19/01/2017.
- Brush JE, Kaul S, Krumholz HM. Pruebas de Troponina para Médicos. J Am Coll Cardiol 2016; 68: 2365-75.
- Pincel JE. La Ciencia del Arte de la Medicina: A Guide to Medical Reasoning (en inglés). Manakin-Sabot, VA: Dementi Milestone Publishing, Inc.; 2015.
- Antman EM, Tanasijevic MJ, Thompson B, et al. Niveles de troponina I específica cardíaca para predecir el riesgo de mortalidad en pacientes con síndromes coronarios agudos. N Eng J Med 1996; 335: 1342-9.
- Ohman EM, Armstrong PW, Christenson RH, et al. Niveles de troponina T cardiaca para estratificación de riesgo en isquemia miocárdica aguda. Investigadores de GUSTO IIA. N Eng J Med 1996; 335: 1333-41.
- Lindahl B, Diderholm E, Lagerqvist B, et al. Mecanismos detrás del valor pronóstico de la troponina T en la enfermedad coronaria inestable: un subestudio de FRISC II. J Am Coll Cardiol 2001; 38: 979-86.
- Morrow DA, Antman EM, Tanasijevic M, et al. Troponina I cardíaca para estratificación de desenlaces tempranos y la eficacia de la enoxaparina en angina inestable: un subestudio TIMI-11B. J Am Coll Cardiol 2000; 36: 1812-7.
- Alpert JS, Thygesen K, Antman E, Bassand JP. Redefinición del infarto de miocardio document documento de consenso del Comité Conjunto de la Sociedad Europea de Cardiología y el Colegio Americano de Cardiología para la redefinición del infarto de miocardio. J Am Coll Cardiol 2000; 36: 959-69.
- Reichlin T, Hochholzer W, Bassetti S, et al. Diagnóstico precoz de infarto de miocardio con ensayos de troponina cardiaca sensible. N Engl J Med 2009; 361: 858-67.
- Morrow DA. Guía para el Médico sobre Estrategias de Exclusión Temprana Con Troponina Cardíaca de Alta Sensibilidad. Circulación 2017; 135: 1612-16.
- Brush JE, Brand DA, Acampora D, Chalmers B, Wackers FJ. Uso del electrocardiograma inicial para predecir complicaciones intrahospitalarias de infarto agudo de miocardio. N Engl J Med 1985; 312: 1137-41.
Temas clínicos: Síndromes Coronarios Agudos, Insuficiencia Cardíaca y Cardiomiopatías, SCA y Biomarcadores Cardíacos, Insuficiencia Cardíaca Aguda, Insuficiencia Cardíaca y Biomarcadores Cardíacos
Palabras clave: Troponina T, Troponina I, Síndrome Coronario Agudo, Pruebas Diagnósticas, Rutina, Secuencia de Aminoácidos, Dolor Torácico, Creatincinasa, Forma MB, Electrocardiografía, Insuficiencia Cardíaca, Infarto de Miocardio, Insuficiencia Renal, Marcadores Biológicos
< Volver a los listados