心臓学
心室中隔欠損
単離された心室中隔欠損(Vsd)は、小児のすべての先天性心疾患(CHD)の25-30%を構成する。 VSDは、Fallot四徴症、二重出口右心室、動脈幹および他のもののようなChdの5 0%に存在し得る。
解剖学
すべてのVsdの約70%が心室中隔の膜状部分に存在し、約20%が筋肉部分に存在し、残りの欠陥は心室中隔の入口または出口部分にある。 入口VSDは、通常、房室中隔(AV管)欠損の一部である。 出口(supra-cristal)VSDは、東洋の人口(または東アジアの人口)でより一般的(約20%)です。
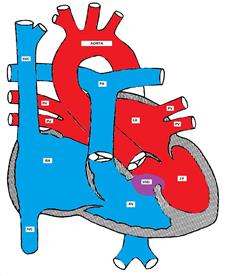
心室中隔欠損を示す図
病態生理
小さなサイズのVSD、”制限的なVSD”では、シャントの方向と大きさは、vsdおよび左心室と右心室の間の圧力勾配。 VSDの制限的な性質は、2つの心室間の圧力勾配を維持する。
大きなVSDでは、穴は制限的ではなく、両方の心室の圧力はほぼ等しい。 シャントの方向と大きさは肺と全身の血管抵抗の相対的な差に依存する。 胎児の生命では、肺の抵抗は全身の抵抗より高いです。 肺が最初の呼吸で拡大するにつれて、肺抵抗は著しく低下し、肺の流れが増加する。 肺抵抗性は、正常な成人比1:10に4-8週間達するまで減少し続ける(図参照)。
長期にわたる大きな左から右へのシャントは、肺圧の漸進的な増加をもたらし、肺高血圧症が最終的に発症する。 全身系と肺系との間の圧力差が減少するにつれて、シャントを横切る流れも減少する。 肺血管抵抗が全身血管抵抗を超えると、シャントの方向が逆転し、チアノーゼが発症する(アイゼンメンガー症候群)。 これは、そうでなければ健康な子供では二年以内に、ダウン症候群の患者では一年以内に発症する可能性があります。
臨床プレゼンテーション
小さなVSDを持つ子供は、通常、無症候性です。 偶然に発見されたholosystolicまたはdecrescendo心雑音は、最も一般的なプレゼンテーションです。 この雑音は、肺血管抵抗が低下し、2つの心室間の圧力差が顕著になるにつれて、2〜4週齢で一般的に発見される(図)。 雑音の強さは,より小さな欠陥によって生じる乱流と流速の増加のために,VSDの大きさに反比例する。 スリルは、いくつかのケースで触知可能であるかもしれません。 欠陥は収縮期のdecrescendoの雑音の終わりにほとんど閉まるには十分に小さいかもしれません。
vsdが大きい乳児は、肺血管抵抗が低下するまで、生後数日/数週間で無症候性である可能性があります。 肺抵抗が減少するにつれて、左から右のシャントが増加する。 右心室は高圧にこうして服従し、左心房および左心室がより多くの容積を受け取り、膨張するようになる間、肥大するようになります。 右心房は通常影響を受けません。 うっ血性心不全(CHF)が発症し,摂食中に頻脈,頻呼吸,労作性呼吸困難,息切れおよび発汗として現れることがある。 子供の成長はまた、カロリー摂取量が少ないために遅れることがよくあります。 いくつかの乳児、特にダウン症候群の乳児では、肺血管抵抗が有意に低下しないことがある。 これらの幼児はCHFを開発しないかもしれませんが、肺の高血圧を開発する高められた危険にあります。 肺高血圧症の悪化およびアイゼンメンガー症候群の早期発症を予防するために、より早期の外科的介入が必要な場合がある。
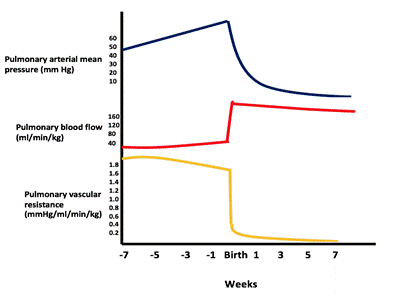
肺血管圧/抵抗の低下と出生後の肺血流の増加を示す図
診断を行う
- holosystolic雑音が左胸骨vsdを横切る乱流による境界線。 雑音の強さはシャントの大きさに反比例し、シャントが小さいほど雑音が大きくなり、その逆もあります。
- decrescendo(早期)収縮期雑音は、小さくて閉鎖的なVSDを示している可能性があります。 収縮期の後半に減少した流れがあり、雑音は聞こえない。
- 僧帽弁を横切る流れの増加(相対僧帽弁狭窄)のために、頂端中拡張期の雑音(ランブル)が聞こえることがあります。 これは、VSDが過剰な肺血流を引き起こすのに十分な大きさであり、これが臨床的にうっ血性心不全(CHF)を示すことを示している。 このCHFは、成人のようにポンプ機能不全によるものではなく、肺血流の増加によるものである。
- 座位で左上胸骨の境界で聞いた初期の拡張期の雑音は、小さな膜状または上cristal VSDで聞くことができました。 これは、高速ジェット(ベンチュリ効果)によって作成された吸引に二次的にvsdへの大動脈弁尖の一つの脱出による大動脈不全を示しています。
- s2の狭い分裂を伴う大きなP2は、肺血管圧および抵抗の増加を示し、肺弁の早期閉鎖を引き起こす。
- 肺高血圧症が発症すると、肺機能不全による早期拡張期雑音が聞こえることがあります。
- 肺高血圧症は肺血流を減少させ、CHFを起こりにくくする(アイゼンメンガー症候群の発症前の新婚旅行)。CHFが存在する場合、心肥大および肝腫大が存在する可能性がある。
- 胸部x線写真では、心肥大および肺血管新生の増加を示すことがある。
- EKGは血行力学的状態を反映し、RVH、左心房の拡大および左心室の拡大を示すことがある(EKGはLVHと左室の拡張を区別するのにあまり敏感ではない)。 右心房は通常影響を受けません。
- 心エコー図は、VSDの位置、タイプ、およびサイズを示します。 また、VSD全体の圧力勾配を推定することもできます。 異なるチャンバに対するVSDの血行力学的効果を解明することができる。 大動脈弁の早期損傷を示す可能性のある大動脈不全(特に膜状およびcristal VSD上)を探すことも重要である。
- 心臓カテーテル法はほとんど必要ありませんが、肺圧/抵抗を測定し、肺高血圧症の場合の肺血管系の反応性(したがって操作性)を決定するのに役立ち
自然史
中小規模のVsdの半分以上が自発的に閉じますが、大きなVsdの約10%だけが自発的に閉じます。 筋肉のVSDは筋肉の成長によって閉じます。 膜性VSDは、隣接する三尖弁小葉組織によって閉鎖され、動脈瘤を形成し、それは徐々に内皮化される。 入口およびsupra-cristal(出口)Vsdは両方とも自発的に閉まりにくいです。 大規模なVSDを有する非手術患者では、アイゼンメンガー症候群は二年以内に発症するかもしれませんが、ダウン症候群患者では早ければ一年に発症するかもしれません。 これはダウン症候群の患者のendostatinの高められた管/肺胞密度そして高められた分泌に帰因することができます。
管理
中小規模のVSDを持つ無症候性の子供は、VSDが人生の最初の数年間で閉鎖することを期待して、支持療法のみを必要とします。 CHFが発症した場合、治療は利尿薬、ACE阻害剤などの後負荷還元剤、およびおそらくジゴキシンからなる。 左から右へのシャントにおける心不全は、肺循環への体積過負荷によるものである。 これは、心不全がポンプ機能不全に起因する心筋梗塞を有する成人とは対照的である。 心不全の大人ではポンプ機能を高めるのに、ジゴキシンが使用されています。 但し、ジゴキシンが左から右の分路によるCHFの処置で使用されればコリン作動性の効果のために心拍数を減らすために主に働きます。 流動制限はカロリー摂取量を減らし、成長を遅らせるので避けるべきです。 酸素療法は肺血管拡張薬および全身血管収縮薬であるため、避けるべきである。
酸素療法はまた、肺血管拡張薬および全身血管収縮薬であるため、避けるべきである。
酸素療法は、肺血管拡張 それは左から右の分路およびCHFの徴候を悪化させる。 持続性CHFを有する患者または肺高血圧症を発症している患者は、VSDの外科的閉鎖を必要とする。 患者が外科のための適した候補者でなければ、外科がすることができるまで肺動脈バンディングは考慮されるべきです(通常生命の最初の年以内に)。 最近、トランスカテーテル技術は、Vs D(特に筋肉Vs D)を閉鎖するために使用されている。
動脈管の解剖学特許
解剖学
胚性第6大動脈弓から形成された動脈管は、大動脈を肺動脈に接続する。 それは普通生れの後の数日以内に閉まります。 高酸素張力と内因性プロスタグランジンの減少は、管閉鎖を誘導する上で重要な因子である。 同様の理由から、インドメタシンのようなプロスタグランジン合成酵素阻害剤は管閉鎖の誘導に有効であり、新生児期、特に早産児で一般的に使用されている。
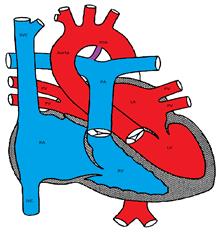
動脈管の特許を示す図
病態生理
動脈管の閉鎖の障害は、VSDに見られるものと同様の血行力学的変化 PDAにおけるシャントの方向および程度は,PDAの大きさおよび相対的な全身および肺血管抵抗に依存する。PDAは、女性、未熟児、ダウン症候群および先天性風疹症候群の患者においてより一般的である。
臨床プレゼンテーション
PDAは、女性、未熟児、ダウン 症状はVSDに見られるものと同様であり、シャントの大きさと流れの方向に依存する。 小さいPDAが通常無症候性の間、重要な左から右の分路の大きいPDAはCHFおよび結局肺の高血圧の原因となるかもしれません。
診断を行う
- 高齢の小児では、PDAは古典的に心周期全体にわたってシャントを横切る流れのために連続的または”機械”雑音を生成する。 新生児、特に時期尚早に生まれた新生児では、より高い肺動脈圧が拡張期の間に流れを減少させるため、収縮期の間にのみ雑音が聞こえることがある。
- 僧帽弁を通る流れの増加(相対的な僧帽弁狭窄)のために、頂端中拡張期の雑音が聞こえることがある。 これは通常大きいPDAを意味し、頻繁にCHFと関連付けられます。
- 広い脈圧は、拡張期圧の急激な低下による大きな左から右のシャントを示します。
- 小さなPDAでは、EKGは通常正常です。 大きいPDAでは、EKGは容積の積み過ぎによる右の心室の肥大、左の心室および左の心房の拡大を示します。
- 胸部x線写真では、左心房および左心室の拡大による肺血管および心肥大の増加を示すことがある。 シャントが小さい場合、心臓のサイズは正常である可能性があります。
自然史と管理
小および中程度のサイズのPDAは、多くの場合、特に満期の乳児で自発的に閉じます。 未熟児のPDAは、インドメタシン治療(人生の最初の2-4週間)または外科的結紮が必要な場合があります。 PDAのTranscatheter装置閉鎖はより年長の子供で一般的です。
心房中隔欠損症(ASDs)
解剖学
心房中隔欠損症は、心房中隔の多くの異なる部分を伴います。 隔壁のsecundumの欠陥は共通で、すべてのCHDの6-10%を構成します。 これは、卵円孔の位置に、卵窩に位置しています。 Primumの隔壁の欠陥は房室の隔壁の欠陥の部分的な形態として考慮されます。 Asdの他の「あまり一般的ではない」タイプは、副鼻腔静脈瘤および冠状静脈洞の非屋根である。
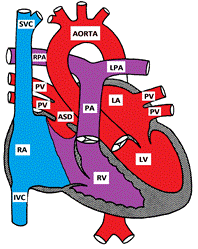
Secundum心房中隔欠損を示す図
病態生理
二つの心房の圧力差が小さいため、asdを横切る流れによ 中等度から大規模なAsdでは、ASDを横切るシャントの方向と大きさは、相対的な右心室と左心室のコンプライアンスに依存します。 初期の乳児期では、右心室コンプライアンスは低く、ASDを横切るシャントは小さい。 右心室コンプライアンスが増加すると、左から右のシャントが増加します。 右心室のコンプライアンスが低下すると、後の人生では、シャントが減少します。 患者が肺高血圧症およびアイゼンメンガー症候群を発症した場合、シャントは最終的に逆転する可能性がある。 これは通常、開発に数十年かかります。ASDは通常無症候性であり、典型的には就学前の年齢で心雑音を提示する。
臨床的提示
ASDは通常、無症候性であり、典型的には就学前の年齢で心雑音を提示する。
CHFは、大規模なASDを有する患者ではめったに発症しない。 右心房伸展は心房性不整脈を引き起こす可能性がある。 肺の延長された容積の積み過ぎは最終的に成長するために4から5十年を取るかもしれない肺の高血圧を引き起こ
診断を行う
- 肺弁を横切る流れの増加(相対的な肺狭窄)のために、肺領域で収縮期駆出雑音が聞こえることがある。
- 三尖弁を横切る流れの増加により、左下胸骨の境界で中拡張期の雑音が聞こえることがあります。 この雑音は、三尖弁輪が肺弁輪よりも大きいため、めったに聞こえません。 三尖弁雑音は、患者が大きな左から右のシャントのためにCHFにあることを示している。
- 二つの心房の間には最小限の圧力勾配しかなく、乱流が発生しないため、ASDを横切る流れのために雑音は発生しません。
- S2の広い分裂は、肺弁を横切る流れの増加に伴うP2の閉鎖の遅延によるものである。
- S2の分割は”固定”であり、呼吸によって変化しません。 これは右の心室の容積に対する呼吸周期の減少された効果が原因です。 インスピレーションでは、右心房への静脈のリターンはASDを渡る左から右の分路を増加し、妨げます。 呼気では,右心房への静脈還流が減少し,ASDを横切るシャントが増加する。 どちらの場合も、右心室の血液量は増加し、吸気および呼気の両方において変化しない。
- EKGは、右心房の拡大、右心室伝導遅延(不完全な右バンドル分岐ブロック)、右心室拡張および右軸偏差を示すことができる。
- 胸部x線写真では、肺血管の増加、右心房および右心室の拡大を示す。
管理
ASDのほとんどの患者は無症候性であり、特定の医療管理は必要ありません。 CHFが存在する場合は、(VSDのように)医療管理が必要になることがあります。 Transカテーテルの閉鎖はsecundum ASDsを閉める好まれた方法である。 外科閉鎖はTRANSカテーテルの閉鎖か他のタイプのASDに従順ではない大きいsecundum ASDの患者で自発的に閉まってまずないので必要かもしれません。
房室欠損(AVSD)
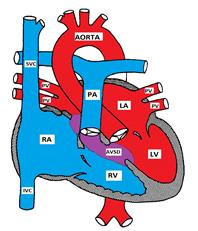
房室中隔欠損を示す図
AVSDはすべてのCHDの2%に発生し、ダウン症候群の患者….. ダウン症候群の子供の四十%がCHDを持っており、欠陥の40%がAVSDの形態である
解剖学
房室中隔欠損は、心内膜クッション欠損(ECD)および房室管(AVC)とも これは、心房中隔の下部、心室中隔の上部(入口)、およびAV弁の内側部分を形成する心内膜クッションの様々な欠陥からなる。p>
4つの可能なタイプがあります:
A)部分的なAVSD(primum ASD)は、心房中隔の下部の欠陥からなり、通常、僧帽弁不全を引き起こす前僧帽弁小葉の裂け目と関連している。 心室中隔は通常無傷である。b)完全なAVSDには、心房中隔の下部から心室中隔の上部(入口)まで伸びる欠陥がある。
B)完全なAVSDには、心房中隔の下部から心室中隔 僧帽弁と三尖弁は心室中隔のアンカーポイントを失い、代わりに互いに取り付けられ、心室中隔を突出させる共通のAV弁を形成する。C)中間AVSDは完全なAVSDに似ていますが、primum ASDと大きな入口VSDを持つ2つのAVバルブを持っています。D)移行AVSDは中間AVSDに似ていますが、VSDは小さいです。
病態生理
病態生理は、優勢な病変(心房対心室)に依存する。 右心房の拡大につながる相対的な右心室コンプライアンスの増加に起因する心房レベルで左から右のシャントがあります。 左心房の拡大は、僧帽弁裂に続発する僧帽弁不全のために起こる。 肺血管系がより高い圧力で過剰な血液量に曝されるので、肺高血圧症の程度は様々である。 肺高血圧症は、正常な患者の最初の二年間およびダウン症候群の患者の最初の年に発症する可能性がある。
臨床プレゼンテーション
AVSDの臨床プレゼンテーションは可変であり、欠陥の大きさと左から右のシャントの程度に依存します。 完全なAVSDを有する患者は、通常、人生の最初の数週間でうっ血性心不全を呈するが、部分的なAVSD(primum ASD)を有する患者は完全に無症候性である可能性がある。
CHFの症状には、摂食不良、息切れ、摂食中の発汗、および体重増加が不十分であることが含まれる。
軽度のチアノーゼは、肺抵抗の増加またはIVCから左心房への静脈血の優先ストリーミングによる右から左のシャントのためにまれに発症することが
診断を行う
- 身体所見は可変であり、うっ血性心不全の有無に依存する。 前胸部は高動性であり,心尖は劣位に左に変位することがある。
- 聴診所見も可変であり、ASDのようにS2の広く固定された分裂を伴う肺弁を通る流れの増加による収縮期駆出雑音を含む可能性がある。 大声で、単一のS2は肺高血圧症を示しています。
- 追加の聴診所見には、三尖弁を通る流れの増加による左下胸骨境界の中拡張期雑音、僧帽弁不全による左腋窩に放射する頂端holosystolic雑音、およびvsdのholosystolic雑音が
- EKGは、AVノードの下側および後側の変位(解剖学的)による左軸のずれによって特徴付けられる。 また、右心室肥大(圧力の上昇による)、右心房肥大およびLVHを示すことがある。 おそらく異常なA vノード伝導に起因する延長されたPR間隔(第一度心臓ブロック)が存在する可能性がある。
- 胸部x線写真では、心肥大および肺血管の増加の程度が異なることが示される。
- 心エコー検査は、解剖学的病変および関連する異常を示すのに有用である。 AVバルブの完全性を評価することが不可欠です。
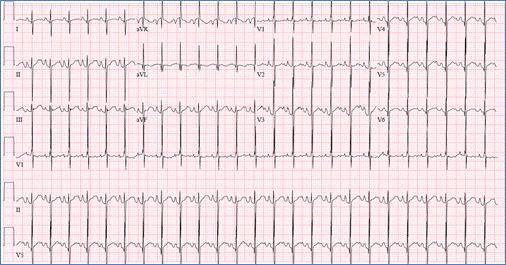
優れたQRS軸偏差(avFで負)と右心室を示すEKG
AVSDにおける肥大
AVSDにおける肥大
管理
chfは、存在する場合、利尿薬、ace阻害剤、および時折ジゴキシンで管理されます。 高い熱密度の方式は流動制限無しで使用されるべきです。
AVSDを持つほとんどすべての患者は手術が必要になります。 手術のタイミングは、患者の大きさ、CHFの存在、医療管理への応答、および肺高血圧症の有無に依存する。 部分的なAVSDを有する無症候性の患者では、手術は就学前の年齢まで遅れることがある。 矯正手術は、通常、人生の最初の数ヶ月で難治性CHFを有する症候性患者で行われます。 医学的管理に応答する患者でさえ、ダウン症候群の存在は、肺高血圧症の発症を予防するために早期手術を必要とする。 症候性の患者で手術を行うことができない場合、肺動脈バンディングは、外科的修復が可能になるまで肺血流を制限するのに役立つ可能性がある。