Idiopathic intracranial hypertension
Assessment | Biopsychology | Comparative |Cognitive | Developmental | Language | Individual differences |Personality | Philosophy | Social |
Methods | Statistics |Clinical | Educational | Industrial |Professional items |World psychology |
Biological:Behavioural genetics · Evolutionary psychology · Neuroanatomy · Neurochemistry · Neuroendocrinology ·Neuroscience · Psychoneuroimmunology · Physiological Psychology · Psychopharmacology(Index, Outline)
MRI brain.jpg|
| ICD-10 | G932 | |
|---|---|---|
| ICD-9 | 348.2 | OMIM | 243200 |
| DiseasesDB | 1331 | |
| MedlinePlus | 000351 | |
| eMedicine | neuro/329 OPH/190 neuro/537 | |
| mesh | {{meshnumber}}} | |
idiopaattinen kallonsisäinen hypertensio (iih), joskus kutsutaan vanhemmat nimet hyvänlaatuinen kallonsisäinen hypertensio (bih) tai pseudotumor cerebri (PTC), on neurologinen häiriö, joka on ominaista lisääntynyt kallonsisäinen paine (paine ympärillä aivot) ilman kasvainta tai muita sairauksia. Tärkeimmät oireet ovat päänsärky, pahoinvointi ja oksentelu sekä sykkivä tinnitus (korvien surina synkroninen pulssin kanssa), kaksoiskuvat ja muut näköoireet. Hoitamattomana se voi johtaa silmän optisen levyn turvotukseen, joka voi edetä näön menetykseen.
IIH: lla todetaan aivokuvaus (muiden syiden poissulkemiseksi) ja lannepisto; lannepisto voi myös antaa tilapäisen ja joskus pysyvän helpotuksen oireisiin. Jotkut reagoivat lääkitykseen (lääkkeen kanssa asetatsolamidi), mutta toiset vaativat leikkausta paineen vähentämiseksi. Tila voi esiintyä kaikissa ikäryhmissä, mutta on yleisin nuorilla naisilla, erityisesti niillä, joilla on lihavuus.
merkit ja oireet
IIH: n yleisin oire on päänsärky, jota esiintyy lähes kaikissa (92-94%) tapauksissa. Se on luonnehdittavasti huonompi aamulla, yleistynyt luonteeltaan ja sykkivä luonteeltaan. Siihen voi liittyä pahoinvointia ja oksentelua. Päänsärkyä voi pahentaa mikä tahansa kallonsisäistä painetta lisäävä toiminta, kuten yskä ja aivastelu. Kipua voi esiintyä myös niskassa ja hartioissa. Monilla on pulsatile tinnitus, whooshing tunne toisessa tai molemmissa korvissa (64-87%); tämä ääni on synkroninen pulssin kanssa. Erilaisia muita oireita, kuten raajojen tunnottomuutta, yleistä heikkoutta, hajun menetystä ja koordinoimattomuutta, raportoidaan harvemmin; mikään ei ole spesifinen IIH: lle. Lapsilla voi olla lukuisia epäspesifisiä merkkejä ja oireita.
lisääntynyt paine johtaa aivorungosta syntyvien hermoryhmien puristukseen ja vetoon, joka toimittaa hermot kasvoille ja kaulalle. Yleisimmin kyseessä on sieppaajahermo (kuudes hermo). Tämä hermo toimittaa lihaksen, joka vetää silmän ulospäin. Kuudennesta hermovammasta kärsivillä on siis horisontaalinen kaksoisnäkö, joka on huonompi, kun katsoo sairasta puolta. Harvemmin vaikuttaa silmän liikehermo ja trochlear hermo (kolmas ja neljäs hermo halvaus, vastaavasti); molemmilla on rooli silmien liikkeitä. Kasvojen hermo (seitsemäs kallon hermo) vaikuttaa satunnaisesti-tuloksena on täydellinen tai osittainen heikkous lihasten kasvojen ilme yhdellä tai molemmilla puolilla kasvoja.
lisääntynyt paine johtaa papilledemaan, joka on näköhermon sisään silmämunaan menevän kohdan eli näköhermon turpoaminen. Näin käy käytännössä kaikissa IIH: n tapauksissa, mutta kaikki eivät saa tästä oireita. Ne, joilla on oireita, raportoivat tyypillisesti ”ohimenevistä näön hämärtymisistä”, näkövaikeusjaksoista, joita esiintyy molemmissa silmissä, mutta ei välttämättä samanaikaisesti. Pitkäaikainen käsittelemätön papilledema johtaa näön menetykseen, aluksi periferiassa, mutta asteittain kohti näkökentän keskustaa.
hermoston fyysinen tutkiminen on tyypillisesti normaalia lukuun ottamatta papilledeemaa, joka näkyy silmän tutkimisessa pienellä oftalmoskoopilla tai tarkemmin silmänpohjakameralla. Jos on kallon hermo poikkeavuuksia, nämä voidaan huomata silmätarkastuksessa muodossa siristää (kolmas, neljäs tai kuudes hermo halsy) tai kasvojen hermo halvaus. Jos papilledema on ollut pitkään, näkökenttä voi supistua ja näöntarkkuus heikentyä. Visuaalista kenttätestausta automaattisella (Humphrey) perimetrialla suositellaan, koska muut testausmenetelmät voivat olla epätarkempia. Pitkään jatkunut papilledema johtaa näköhermon surkastumiseen, jossa levy näyttää kalpealta ja näköhäviö yleensä pitkälle edenneeltä.
aiheuttaa
”idiopaattinen” tarkoittaa ”tuntematonta etiologiaa”. Siksi IIH voidaan diagnosoida vain, jos oireille ei ole vaihtoehtoista selitystä. Kallonsisäistä painetta voivat lisätä lääkkeet, kuten suuret a-vitamiinijohdannaiset (esim.isotretinoiini akneen), pitkäaikaiset tetrasykliiniantibiootit (erilaisiin ihosairauksiin) ja hormonaaliset ehkäisyvalmisteet. On olemassa lukuisia muita sairauksia, enimmäkseen harvinaisia tiloja, jotka voivat johtaa kallonsisäiseen verenpaineeseen. Jos taustalla on syy, ehto on nimeltään ”toissijainen kallonsisäinen hypertensio”. Yleisiä syitä sekundaarisen kallonsisäisen hypertension ovat obstruktiivinen uniapnea (uneen liittyvä hengityshäiriö), systeeminen lupus erythematosis (SLE), krooninen munuaissairaus ja Behçetin tauti.
mekanismi
IIH: n syytä ei tiedetä. Monro-Kellie-säännön mukaan kallon sisäinen paine (kirjaimellisesti: kallon sisäinen paine) määräytyy aivokudoksen, aivo-selkäydinnesteen (CSF) ja veren määrän mukaan luisen kallon holvin sisällä. On siis olemassa kolme teoriaa siitä, miksi iih: ssa voidaan nostaa painetta: liika aivo-selkäydinnesteen tuotanto, lisääntynyt veren tai aivokudoksen määrä tai suonien tukkeutuminen, jotka imevät verta aivoista.
taudin varhaisissa kuvauksissa ehdotettiin ensimmäistä teoriaa aivo-selkäydinnesteen tuotannon lisääntymisestä. Ei kuitenkaan ole olemassa kokeellista tietoa, joka tukisi tämän prosessin roolia IIH: ssa.
toisen teorian mukaan joko lisääntynyt verenkierto aivoihin tai itse aivokudoksen lisääntyminen voi johtaa kohonneeseen paineeseen. Vain vähän todisteita on kertynyt tukemaan väitettä, että lisääntynyt verenkierto on merkitystä, mutta sekä biopsianäytteet ja erilaiset aivokuvat ovat osoittaneet lisääntynyt vesipitoisuus aivokudoksen. Epäselväksi jää, miksi näin voi olla.
kolmannen teorian mukaan aivojen verenkierto voi heikentyä tai ruuhkautua. Vain pienellä osalla potilaista on todettu aivojen sivuonteloiden tai laskimoiden ahtauma. Laskimoveren ruuhkautuminen voi johtua yleisesti kohonneesta laskimopaineesta, joka on yhdistetty lihavuuteen.
diagnoosi
diagnoosia voidaan epäillä historian ja tutkimuksen perusteella. Diagnoosin vahvistamiseksi sekä vaihtoehtoisten syiden poissulkemiseksi tarvitaan useita tutkimuksia; lisää tutkimuksia voidaan tehdä, jos historia ei ole tyypillinen tai potilaalla on todennäköisemmin vaihtoehtoinen ongelma: lapset, miehet, vanhukset tai naiset, jotka eivät ole ylipainoisia.
tutkimukset
Neuroimagointi, yleensä tietokonetomografialla (CT / CAT) tai magneettikuvauksella (MK), sulkee pois massaleesiot. Iih: ssa nämä skannaukset voivat olla normaaleja, vaikka pieniä tai viiltomaisia kammioita ja ”tyhjä sella-merkki” (aivolisäkkeen litistyminen lisääntyneen paineen vuoksi) voidaan nähdä. MR venogrammi suoritetaan myös kaikissa tapauksissa (tai joidenkin asiantuntijoiden mukaan vain epätyypillisissä tapauksissa) laskimotukoksen tai aivoveritulpan mahdollisuuden poissulkemiseksi.
lannerangan punktio tehdään avauspaineen mittaamiseksi sekä aivo-selkäydinnesteen (CSF) saamiseksi vaihtoehtoisten diagnoosien poissulkemiseksi. Jos avauspainetta lisätään, aivo-selkäydinneste voidaan poistaa helpotukseksi (KS. jäljempänä). Aivo-selkäydinnesteestä tutkitaan epänormaalit solut, glukoosi-ja proteiinitasot; IIH: ssa kaikki ovat normaaleissa rajoissa. Toisinaan painemittaus voi olla normaali hyvin vihjaavista oireista huolimatta. Tämä voi johtua siitä, että YTK: n paine voi vaihdella päivän mittaan. Jos epäily on edelleen suuri, voi olla tarpeen suorittaa pitkäkestoisempaa ICP: n seurantaa painekatetrin avulla.
luokitus
iih: n alkuperäiset kriteerit kuvasi Dandy vuonna 1937.
1signs & oireet kohonneesta ICP – CSF-paineesta >25 cmH2O
2 ei paikallisteta merkkejä, lukuun ottamatta abducens-hermovauriota
3normaalinen CSF-koostumus
4 normaalit pienet (viiltävät) kammiot kuvantamisen yhteydessä, joilla ei ole kallonsisäistä massaa
Smith muokkasi ne vuonna 1985 ”modifioiduiksi Dandy-kriteereiksi”. Smith käytti myös kehittyneempää kuvantamista: Dandy oli vaatinut kammiokuvausta, mutta Smith korvasi tämän tietokonetomografialla. Vuonna 2001 julkaistussa asiakirjassa Digre ja Corbett muuttivat dandyn kriteerejä edelleen. He lisäsivät vaatimuksen, että potilas on hereillä ja valpas, koska kooma estää riittävän neurologisen arvioinnin ja edellyttävät laskimoiden sinustromboosin poissulkemista perussyynä. Lisäksi ne lisäävät vaatimuksen, että mitään muuta syytä kohonneelle ICP: lle ei löydy.
1 oiretta kohonneesta kallonsisäisestä paineesta (päänsärky, pahoinvointi, oksentelu, ohimenevät näköharhat tai papilledeema)
2 ei paikallisia merkkejä, lukuun ottamatta sieppausta (kuudes) hermovaurio
3potilas on hereillä ja valpas
4normaalista CT/MRI-löydöstä ilman merkkejä tromboosista
5LP >25 cmh2o ja aivo-selkäydinnesteen normaali biokemiallinen ja sytologinen koostumus
6no muu selitys kohonneelle kallonsisäiselle paineelle
vuoden 2002 katsauksessa Friedman Jacobson ehdottaa Smithin kriteereistä johdettuja vaihtoehtoisia kriteerejä, jotka edellyttävät sellaisten oireiden puuttumista, joita ei voida selittää iih: n diagnoosilla, mutta jotka eivät edellytä IIH: sta johtuvien oireiden (kuten päänsäryn) todellista esiintymistä. Nämä kriteerit edellyttävät myös, että lannepisto tehdään sivuttain makaavan potilaan kanssa, sillä pystyasennossa tehtävä lannepisto voi johtaa keinotekoisen korkeapaineen mittaamiseen. Friedman ja Jacobson eivät myöskään vaadi Herra venografiaa jokaiselle potilaalle; pikemminkin tämä on tarpeen vain epätyypillisissä tapauksissa (katso ”diagnoosi” edellä).
hoito
IIH: n hoidon ensisijainen tavoite on näön menetyksen ja sokeuden ehkäisy sekä oireiden hallinta. IIH: ta hoidetaan pääasiassa vähentämällä aivo-selkäydinnesteen painetta ja tarvittaessa laihtumalla. IIH saattaa hävitä hoidon aloittamisen jälkeen, se voi mennä spontaaniin remissioon (vaikkakin se voi vielä uusiutua myöhemmässä vaiheessa) tai se voi jatkua kroonisesti.
lannepisto
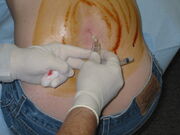
meneillään oleva lannepisto. Suuri alue selässä on pesty jodipohjaisella desinfiointiaineella, joka jättää ruskean värin. Tässä kuvassa potilas istuu pystyasennossa, mikä voi tehdä toimenpiteestä helpompaa, mutta tekee kaikki avauspaineen mittaukset epäluotettaviksi.
ensimmäinen vaihe oireiden hallinnassa on aivo-selkäydinnesteen valuminen alaselkäpunktiolla. Tarvittaessa tämä voidaan tehdä samaan aikaan kuin” diagnostinen ” LP. Joissakin tapauksissa tämä riittää oireiden hallintaan, eikä jatkohoitoa tarvita.
toimenpide voidaan tarvittaessa toistaa, mutta tätä pidetään yleensä merkkinä siitä, että oireiden hallitsemiseksi ja näön säilyttämiseksi saatetaan tarvita lisähoitoja. Joskus tarvitaan toistuvia LP-arvoja ICP: n hallitsemiseksi kiireellisesti, jos näkö heikkenee nopeasti.
lääkitys
parhaiten tutkittu lääketieteellinen hoito on asetatsolamidi (Diamox), joka estää hiilihappoanhydraasientsyymiä ja vähentää aivo-selkäydinnesteen tuotantoa kuudesta 57 prosenttiin. Se voi aiheuttaa oireita hypokalemia (alhainen veren kaliumpitoisuus), jotka sisältävät lihasheikkous ja pistely sormissa. Asetatsolamidia ei voida käyttää raskauden aikana, koska sen on eläinkokeissa osoitettu aiheuttavan sikiönpoikkeavuuksia, ja ihmisillä sen on osoitettu aiheuttavan metabolista asidoosia sekä häiriöitä vastasyntyneen veren elektrolyyttitasoissa. Diureetti furosemidia käytetään joskus, jos asetatsolamidia ei siedetä, mutta tällä on vain vähän vaikutusta ICP: hen.
päänsäryn hillitsemiseksi voidaan käyttää erilaisia kipulääkkeitä. Tavanomaisten lääkkeiden, kuten parasetamolin, lisäksi pieni annos masennuslääke amitriptyliiniä sekä antikonvulsantti topiramaattia ovat osoittaneet jonkin verran lisähyötyä kivunlievitykseen.
steroidien käyttö ICP: n vähentämiseksi on kiistanalaista; niitä voidaan käyttää vaikeassa papilledemassa, mutta muuten niiden käyttöä ei suositella.
leikkaus
IIH: n hoidossa on kaksi pääasiallista kirurgista toimenpidettä: näköhermon vaipan dekompressio ja fenestraatio ja vaihtotyö. Leikkaus olisi yleensä vain tarjotaan, jos lääkehoito on joko epäonnistunut tai ei suvaita. Valinta näiden kahden menettelyn välillä riippuu vallitsevasta ongelmasta IIH: ssa. Kumpikaan toimenpide ei ole täydellinen: molemmat voivat aiheuttaa merkittäviä komplikaatioita, ja molemmat voivat lopulta epäonnistua oireiden hallinnassa. Ei ole olemassa satunnaistettuja kontrolloituja kokeita ohjaamaan päätöstä siitä, mikä menettely on paras.
näköhermon vaipan fenestraatio on silmäleikkaus, jossa tehdään viilto näköhermon sidekudosvuoraukseen sen osassa silmän takana. Ei ole täysin selvää, miten se suojaa silmää kohonneelta paineelta, mutta se voi johtua joko aivo-selkäydinnesteen kulkeutumisesta kiertoradalle tai arpikudosalueen syntymisestä, joka alentaa painetta. Vaikutukset kallonsisäiseen paineeseen ovat vaatimattomampia. Lisäksi menettely voi johtaa merkittäviin komplikaatioihin, mukaan lukien sokeus 1-2%: lla. Siksi toimenpidettä suositellaan lähinnä niille, joilla on vain vähän päänsäryoireita, mutta merkittävä papilledeema tai näköuhka, tai niille, joille on tehty epäonnistunut sunttihoito tai joille sunttileikkaus on vasta-aihe.
yleensä neurokirurgien suorittamassa Sunttikirurgiassa luodaan kanava, jonka kautta aivo-selkäydinneste voidaan valuttaa toiseen ruumiinonteloon. Alkuperäinen menettely on yleensä lumboperitoneal (LP) suntti, joka yhdistää subaraknoidaalitilaa lannerangan kanssa vatsakalvon onteloon. Yleensä piiri sisältää paineventtiilin liiallisen salaojituksen välttämiseksi, kun potilas on pystyssä ja siksi sillä on suhteellisen korkea ICP. LP vaihtotyö tarjoaa pitkäaikaista helpotusta noin puolet tapauksista; toiset vaativat tarkistamista suntti, usein useammin kuin kerran—yleensä johtuu suntti este. Jos lumboperitoneaalinen suntti tarvitsee toistuvia tarkistuksia, kammio-tai kammiooperitoneaalinen suntti voidaan harkita. Nämä shunts lisätään yksi sivukammiot aivojen, yleensä stereotaktinen leikkaus, ja sitten kytketty joko oikeaan eteiseen sydämen tai vatsakalvon onteloon, vastaavasti. Koska kammio-shuntien tarkistusten tarve on vähentynyt, on mahdollista, että tästä menettelystä tulee ensimmäisen linjan tyyppinen sunttihoito.
vaikean lihavuuden yhteydessä mahalaukun ohitusleikkauksen on osoitettu johtavan oireiden huomattavaan paranemiseen.
ennuste
ei ole tiedossa, kuinka suuri osa IIH-potilaista toipuu itsestään ja kuinka suuri osa sairastuu krooniseen sairauteen.
IIH ei yleensä vaikuta elinajanodotteeseen. Iih: n suurimmat komplikaatiot johtuvat hoitamattomasta tai hoidolle resistentistä papilledeemasta. Eri tapaussarjoissa iih: n on raportoitu vaikuttavan merkittävästi näkökykyyn pitkällä aikavälillä 10-25%: n välillä.
epidemiologia
IIH: n esiintyvyys määräytyy vahvasti sukupuolen ja ruumiinpainon mukaan. Luvut ovat 20-45-vuotiailla naisilla.
keskimäärin IIH esiintyy noin yhdellä 100 000: ta ihmistä kohti, ja sitä voi esiintyä lapsilla ja aikuisilla. Mediaani-ikä diagnoosihetkellä on 30 vuotta. IIH esiintyy pääasiassa naisilla, erityisesti 20-45-vuotiailla,jotka ovat neljä-kahdeksan kertaa todennäköisemmin kuin miehet. Ylipaino ja lihavuus altistavat voimakkaasti IIH: lle: naiset, jotka ovat yli kymmenen prosenttia yli heidän ihanteellinen paino on kolmetoista kertaa todennäköisemmin kehittää IIH, ja tämä luku menee jopa yhdeksäntoista kertaa naisilla, jotka ovat yli kaksikymmentä prosenttia yli heidän ihanteellinen paino. Miehillä tämä suhde on myös olemassa, mutta kasvu on vain viisinkertainen yli 20% yli ihannepainonsa.
huolimatta useista raporteista iih: sta perheissä, iih: lle ei tiedetä olevan geneettistä syytä. Ihmiset kaikista etnisistä ryhmistä voivat kehittää IIH: n. Lapsilla esiintyvyydessä ei ole eroa miesten ja naisten välillä.
kansallisten sairaaloiden pääsykoetietokantojen perusteella näyttää siltä, että IIH: n neurokirurgisten toimenpiteiden tarve on lisääntynyt selvästi vuosina 1988-2002. Tämän on katsottu ainakin osittain johtuvan lihavuuden yleistymisestä, joskin osa tästä kasvusta saattaa selittyä vaihtotyön kasvaneella suosiolla näköhermon vaipan fenestraatioon nähden.
historia
iih: n ensimmäisen raportin laati saksalainen lääkäri Heinrich Quincke, joka kuvasi sen vuonna 1893 nimellä serous meningitis. Termin ”pseudotumor cerebri” otti käyttöön vuonna 1904 hänen maanmiehensä Max Nonne. Kirjallisuudessa esiintyi myöhemmin lukuisia muita tapauksia; monissa tapauksissa kohonnut kallonsisäinen paine on saattanut itse asiassa johtua perussairauksista. Esimerkiksi lontoolaisen neurologin Sir Charles Symondsin raportoima otitinen vesipää saattoi johtua välikorvatulehduksen aiheuttamasta laskimoiden sinustromboosista. Iih: n diagnostiset kriteerit kehitti vuonna 1937 Baltimorelainen neurokirurgi Walter Dandy; Dandy esitteli myös subtemporaalisen dekompressiivisen kirurgian tilan hoidossa.
termit ”hyvänlaatuinen” ja ”pseudotumori” johtuvat siitä, että lisääntynyt kallonsisäinen paine voi liittyä aivokasvaimiin. Niillä potilailla, joilta ei löydetty kasvainta, diagnosoitiin ”pseudotumor cerebri” (aivokasvainta jäljittelevä sairaus). Tauti nimettiin uudelleen ”hyvänlaatuiseksi kallonsisäiseksi verenpaineeksi” vuonna 1955, jotta se erotettaisiin hengenvaarallisten sairauksien (kuten syövän)aiheuttamasta kallonsisäisestä verenpaineesta.; tätä pidettiin kuitenkin myös harhaanjohtavana, koska mitään sairautta, joka voi sokeuttaa jonkun, ei tule pitää hyvänlaatuisena, ja siksi nimi muutettiin vuonna 1989 muotoon ”idiopaattinen (ilman tunnistettavaa syytä) kallonsisäinen hypertensio”.
Sunttikirurgia otettiin käyttöön vuonna 1949; aluksi käytettiin kammioperitoneaalisia shunteja. Vuonna 1971 saatiin hyviä tuloksia lumboperitoneaalisesta vaihtotyöstä. Negatiiviset raportit vaihtotyöstä 1980-luvulla johtivat lyhyeen ajanjaksoon (1988-1993), jonka aikana näköhermon fenestraatio (joka oli alun perin kuvattu toisiinsa liittymättömässä tilassa vuonna 1871) oli suositumpi. Sen jälkeen vaihtotöitä suositellaan pääasiassa satunnaisia poikkeuksia lukuun ottamatta.
Katso myös
- hypertensio
- 1.00 1.01 1.02 1.03 1.04 1.05 1.06 1.07 1.08 1.09 1.10 1.11 1.12 1.13 1.14 1.15 1.16 1.17 1.18 1.19 1.20 1.21 1.22 1.23 1.24 1.25 1.26 1.27 Binder DK, Horton JC, Lawton MT, McDermott MW (maaliskuu 2004). Idiopaattinen kallonsisäinen hypertensio. Neurokirurgia 54 (3): 538-51; keskustelu 551-2.
- Sismanis A (heinäkuu 1998). Sykkivä tinnitus. 15 vuoden kokemus. Am J Otol 19 (4): 472-7.
- 3.0 3.1 3.2 3.3 3.4 3.5 3.6 Soler D, Cox T, Bullock P, Calver DM, Robinson RO (tammikuu 1998). Hyvänlaatuisen kallonsisäisen hypertension diagnoosi ja hoito. Kaari. Tämä. Lapsi. 78 (1): 89–94.
- 4.0 4.1 4.2 4.3 4.4 4.5 4.6 4.7 4.8 Friedman DI, Jacobson DM (2002). Idiopaattisen kallonsisäisen hypertension diagnostiset kriteerit. Neurology 59 (10): 1492-1495.
- 5,00 5,01 5,02 5.03 5.04 5.05 5.06 5.07 5.08 5.09 5.10 5.11 5.12 5.13 5.14 5.15 5.16 5.17 5.18 Acheson JF (2006). Idiopathic intracranial hypertension and visual function. Br. Med. Bull. 79-80 (1): 233–44.
- 6.0 6.1 6.2 Dandy WE (October 1937). Intracranial pressure without brain tumor – diagnosis and treatment. Ann. Surg. 106 (4): 492–513.
- Smith JL (1985). Whence pseudotumor cerebri?. J. Clin. Neuroophthalmol. 5 (1): 55–6.
- 8.0 8.1 Digre KB, Corbett JJ (2001). Idiopathic intracranial hypertension (pseudotumor cerebri): A reappraisal. Neurologist 7: 2–67.
- Curry WT, Butler WE, Barker FG (2005). Idiopaattisen kallonsisäisen paineen hoitoon liittyvien aivo-selkäydinnesteen vaihtotoimenpiteiden nopea lisääntyminen Yhdysvalloissa 1988-2002. Neurokirurgia 57 (1): 97-108; keskustelu 97-108.
- Quincke HI (1893). Aivokalvontulehdus serosa. Samml. Klin. Vortr. 67: 655.
- Nonne M (1904). Ueber Falle vom Symptomkomplex ”Tumor Cerebri” mit Ausgang in Heilung (Pseudotumor Cerebri). Dtsch. Z. Hermenheilk. 27 (3-4): 169–216.
- 12,0 12,1 12,2 Johnston I (2001). Pseudotumor-käsitteen historiallista kehitystä. Neurokirurgi. Focus 11 (2): 1.
- Symonds CP (1931). Otitic hydrokefalus. Brain 54 (3705): 55-71.
- Foley J (1955). Hyvänlaatuinen kallonsisäisen hypertension; toksinen ja otitic hydrokefalus. Aivot 78 (1): 1-41.
- Corbett JJ, Thompson HS (Lokakuu 1989). Idiopaattisen kallonsisäisen hypertension järkevä hoito. Kaari. Neurol. 46 (10): 1049–51.
- Bandyopadhyay S (2001). Pseudotumor-pikkuaivot. Kaari. Neurol. 58 (10): 1699–701.
- Idiopathic intracranial hypertension at the Open Directory Project
|
v·d·e
Nervous system disorders, primarily CNS (G04–G47, 323–349) |
||||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Inflammation |
|
Both/either
|
||||||||||||||||||||||
| Brain/ encephalopathy |
|
|||||||||||||||||||||||
| Spinal cord/ myelopathy |
Syringomyelia · Syringobulbia · Morvan’s syndrome · Vascular myelopathy (Foix-Alajouanine syndrome) · Spinal cord compression |
|||||||||||||||||||||||
| Both/either |
|
|
||||||||||||||||||||||
| {| class=”navbox collapsible nowraplinks” style=”margin:auto; ” | ||||||||||||||||||||||||
|
··
|
||||||||||||||||||||||||
|
||||||||||||||||||||||||
|}
This page uses Creative Commons Licensed content from Wikipedia (view authors).