Idiopathic intracranial hypertension
Assessment | Biopsychology | Comparative |Cognitive | Developmental | Language | Individual differences |Personality | Philosophy | Social |
Methods | Statistics |Clinical | Educational | Industrial |Professional items |World psychology |
Biological:Behavioural genetics · Evolutionary psychology · Neuroanatomy · Neurochemistry · Neuroendocrinology ·Neuroscience · Psychoneuroimmunology · Physiological Psychology · Psychopharmacology(Index, Outline)
MRI brain.jpg|
| ICD-10 | G932 | |
|---|---|---|
| ICD-9 | 348.2 | |
| OMIM | 243200 | |
| DiseasesDB | 1331 | |
| MedlinePlus | 000351 | |
| eMedicine | neuro/329 oct/190 neuro/537 | |
| MeSH | {{{MeshNumber}}} | |
Idiopathische intracraniële hypertensie (IIH), soms ook wel door de oudere namen goedaardige intracraniële hypertensie (BIH) of pseudotumor cerebri (PTC), is een neurologische aandoening die wordt gekenmerkt door een verhoogde intracraniële druk (druk rond de hersenen) bij afwezigheid van een tumor of andere ziekten. De belangrijkste symptomen zijn hoofdpijn, misselijkheid en braken, evenals pulsatile tinnitus (zoemen in de oren synchroon met de pols), dubbel zien en andere visuele symptomen. Indien onbehandeld, kan het leiden tot zwelling van de optische schijf in het oog, die kan overgaan tot verlies van het gezichtsvermogen.
IIH wordt gediagnosticeerd met een hersenscan (om andere oorzaken uit te sluiten) en een lumbaalpunctie; lumbaalpunctie kan ook tijdelijke en soms permanente verlichting van de symptomen bieden. Sommigen reageren op medicatie (met het medicijn acetazolamide), maar anderen vereisen een operatie om de druk te verlichten. De aandoening kan voorkomen in alle leeftijdsgroepen, maar komt het meest voor bij jonge vrouwen, vooral die met obesitas.
klachten en symptomen
het meest voorkomende symptoom van IIH is hoofdpijn, die in bijna alle (92-94%) gevallen voorkomt. Het is karakteristiek erger in de ochtend, gegeneraliseerd in karakter en kloppend in de natuur. Het kan worden geassocieerd met misselijkheid en braken. De hoofdpijn kan worden verergerd door elke activiteit die de intracraniale druk verder verhoogt, zoals hoesten en niezen. De pijn kan ook worden ervaren in de nek en schouders. Velen hebben pulsatile tinnitus, een suizend gevoel in één of beide oren (64-87%); dit geluid is synchroon met de puls. Diverse andere symptomen, zoals gevoelloosheid van de extremiteiten, algemene zwakte, verlies van geur, en incoördinatie, worden meer zelden gemeld; Geen zijn specifiek voor IIH. Bij kinderen kunnen tal van niet-specifieke tekenen en symptomen aanwezig zijn.
de verhoogde druk leidt tot compressie en tractie van de schedelzenuwen, een groep zenuwen die ontstaan uit de hersenstam en het gezicht en de nek voeden. Meestal is de nervus abducens (zesde zenuw) betrokken. Deze zenuw levert de spier die het oog naar buiten trekt. Degenen met een zesde zenuwverlamming ervaren daarom horizontaal dubbel zien, wat erger is wanneer ze naar de aangetaste kant kijken. Meer zelden, de oculomotorische zenuw en trochleaire zenuw (derde en vierde zenuw verlamming, respectievelijk) worden beïnvloed; beide spelen een rol in oogbewegingen. De gezichtszenuw (zevende hersenzenuw) wordt af en toe beïnvloed-het resultaat is volledige of gedeeltelijke zwakte van de spieren van gezichtsuitdrukking aan een of beide zijden van het gezicht.
de verhoogde druk leidt tot papiloedeem, dat is zwelling van de optische schijf, de plek waar de oogzenuw de oogbol binnendringt. Dit komt in vrijwel alle gevallen van IIH voor, maar niet iedereen ervaart symptomen hiervan. Degenen die wel symptomen ervaren melden meestal “voorbijgaande visuele obscuraties”, episodes van moeilijkheden om te zien die in beide ogen voorkomen, maar niet noodzakelijk op hetzelfde moment. Langdurig onbehandeld papiloedeem leidt tot visuele verlies, aanvankelijk in de periferie, maar geleidelijk naar het centrum van het gezichtsvermogen.
lichamelijk onderzoek van het zenuwstelsel is normaal, afgezien van de aanwezigheid van papilledeem, die wordt waargenomen bij onderzoek van het oog met een klein apparaat genaamd een oftalmoscoop of meer in detail met een fundus camera. Als er craniale zenuwafwijkingen zijn, kunnen deze worden opgemerkt bij oogonderzoek in de vorm van een squint (derde, vierde of zesde zenuw verlamming) of als gezichtszenuw verlamming. Als het papiloedeem al lang bestaat, kunnen gezichtsvelden vernauwd zijn en kan de gezichtsscherpte verminderd zijn. Het testen van het gezichtsveld door geautomatiseerde (Humphrey) perimetrie wordt aanbevolen aangezien andere testmethoden minder nauwkeurig kunnen zijn. Langdurige papilledeem leidt tot optische atrofie, waarbij de schijf ziet er bleek en visueel verlies neigt te worden gevorderd.
oorzaken
“idiopathische” betekent “onbekende etiologie”. Daarom kan IIH slechts worden gediagnosticeerd als er geen alternatieve verklaring voor de symptomen is. Intracraniale druk kan worden verhoogd als gevolg van medicijnen zoals hoge dosis vitamine A derivaten (bijvoorbeeld isotretinoïne voor acne), lange termijn tetracycline antibiotica (voor een verscheidenheid van huidaandoeningen) en hormonale anticonceptiva. Er zijn tal van andere ziekten, meestal zeldzame aandoeningen, die kunnen leiden tot intracraniële hypertensie. Als er een onderliggende oorzaak is, wordt de aandoening “secundaire intracraniële hypertensie”genoemd. Veel voorkomende oorzaken van secundaire intracraniale hypertensie zijn obstructieve slaapapneu (een slaapgerelateerde ademhalingsstoornis), systemische lupus erythematosis (SLE), chronische nierziekte en de ziekte van Behçet.
mechanisme
de oorzaak van IIH is niet bekend. De Monro-Kellie regel stelt dat de intracraniale druk (letterlijk: druk in de schedel) wordt bepaald door de hoeveelheid hersenweefsel, cerebrospinale vloeistof (CSF) en bloed in het benige craniale gewelf. Er bestaan daarom drie theorieën over waarom de druk zou kunnen worden verhoogd in IIH: een overmatige productie van liquor, verhoogd volume bloed of hersenweefsel, of obstructie van de aderen die bloed uit de hersenen afvoeren.
de eerste theorie, die van verhoogde productie van cerebrospinale vloeistof, werd voorgesteld in vroege beschrijvingen van de ziekte. Nochtans, zijn er geen experimentele gegevens die een rol voor dit proces in IIH steunen.
de tweede theorie stelt dat een verhoogde bloedtoevoer naar de hersenen of een toename van het hersenweefsel zelf kan leiden tot een verhoogde druk. Er is weinig bewijs verzameld om de suggestie te ondersteunen dat de verhoogde bloedstroom een rol speelt, maar zowel biopsiesteekproeven als verschillende soorten hersenscans hebben een verhoogd watergehalte van het hersenweefsel aangetoond. Het blijft onduidelijk waarom dit het geval zou kunnen zijn.
de derde theorie suggereert dat de bloedstroom uit de hersenen verstoord of verstopt kan zijn. Slechts in een klein deel van de patiënten is onderliggende vernauwing van de cerebrale sinussen of aders aangetoond. Congestie van veneus bloed kan het gevolg zijn van een over het algemeen verhoogde veneuze druk, die in verband is gebracht met obesitas.
diagnose
de diagnose kan worden vermoed op basis van de voorgeschiedenis en het onderzoek. Om de diagnose te bevestigen, evenals het uitsluiten van alternatieve oorzaken, meerdere onderzoeken nodig zijn; meer onderzoeken kunnen worden uitgevoerd als de geschiedenis is niet typisch of de patiënt heeft meer kans op een alternatief probleem: kinderen, mannen, ouderen, of vrouwen die niet overgewicht.
onderzoeken
Neuroimaging, meestal met computertomografie (CT / CAT) of magnetic resonance imaging (MRI), sluit massa laesies uit. Bij IIH kunnen deze scans normaal zijn, hoewel kleine of spleetachtige ventrikels en” leeg sella-teken ” (afvlakking van de hypofyse als gevolg van verhoogde druk) kunnen worden gezien. Een Mr venogram wordt ook uitgevoerd in alle gevallen (of volgens sommige deskundigen alleen in atypische gevallen) om de mogelijkheid van veneuze obstructie of cerebrale veneuze sinustrombose uit te sluiten.
lumbaalpunctie wordt uitgevoerd om de openingsdruk te meten en om cerebrospinale vloeistof (CSF) te verkrijgen om alternatieve diagnoses uit te sluiten. Als de openingsdruk wordt verhoogd, kan CSF worden verwijderd voor verlichting (zie hieronder). Het CSF wordt onderzocht op abnormale cellen, glucose en eiwit niveaus; in IIH, alle binnen de normale grenzen. Af en toe kan de drukmeting normaal zijn ondanks zeer suggestieve symptomen. Dit kan toe te schrijven zijn aan het feit dat CSF druk in de loop van de dag kan fluctueren. Als de verdenking hoog blijft, kan het nodig zijn om de ICP op langere termijn met een drukcatheter te controleren.
classificatie
de oorspronkelijke criteria voor IIH werden beschreven door Dandy in 1937.
1Signs & symptomen van verhoogde ICP – CSF druk >25 h2o
2No het lokaliseren van de borden met uitzondering van abducens nerve palsy
3Normal GSK samenstelling
4Normal te klein (spleet) ventrikels op beeldvorming met geen intracraniële massa
Ze zijn gewijzigd door Smith in 1985 de “gewijzigde Dandy criteria”. Smith maakte gebruik van meer geavanceerde beeldvorming: Dandy had ventriculografie nodig, maar Smith verving dit door computertomografie. In een paper uit 2001 hebben Digre en Corbett Dandy ‘ s criteria verder gewijzigd. Zij voegden de eis toe dat de patiënt wakker en alert is, aangezien coma adequate neurologische beoordeling verhindert, en vereisen uitsluiting van veneuze sinustrombose als onderliggende oorzaak. Bovendien voegen zij de eis toe dat geen andere oorzaak voor het verhoogde ISP wordt gevonden.
1Symptoms van verhoogde intracraniële druk (hoofdpijn, misselijkheid, braken, voorbijgaande visuele obscurations, of papiloedeem)
2No het lokaliseren van de borden met uitzondering van abducens (zesde) nerve palsy
3de patiënt is wakker en alert
4Normal CT/MRI bevindingen zonder bewijs van trombose
5LP openingsdruk van >25 cmH2O en normale biochemische en cytologische samenstelling van GSK
6No andere verklaring voor de verhoogde intracraniële druk
In een herziening in 2002, Friedman en Jacobson stelt een alternatieve set van criteria, afgeleid van Smith’ s.deze vereisen de afwezigheid van symptomen die niet kon worden verklaard door een diagnose van IIH, maar niet de werkelijke aanwezigheid van symptomen (zoals hoofdpijn) toe te schrijven aan IIH. Deze criteria vereisen ook dat de lumbale punctie wordt uitgevoerd met de patiënt zijwaarts liggend, als een lumbale punctie uitgevoerd in de rechtop zittende positie kan leiden tot kunstmatig hoge drukmetingen. Friedman en Jacobson dringen ook niet aan op Mr venography voor elke patiënt; in plaats daarvan is dit alleen vereist in atypische gevallen (zie “diagnose” hierboven).
behandeling
het primaire doel bij de behandeling van IIH is het voorkomen van visusverlies en blindheid, evenals het onder controle houden van symptomen. IIH wordt voornamelijk behandeld door vermindering van de CSF-druk en, indien van toepassing, gewichtsverlies. IIH kan verdwijnen na de initiële behandeling, kan in spontane remissie gaan (hoewel het in een later stadium nog steeds kan terugvallen), of kan chronisch doorgaan.
lumbaalpunctie
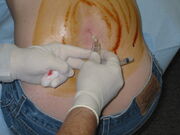
Er wordt een lumbaalpunctie uitgevoerd. Een groot gebied op de rug is gewassen met een jodiumgebaseerd ontsmettingsmiddel waardoor bruine kleur ontstaat. In deze afbeelding zit de patiënt rechtop, wat de procedure gemakkelijker kan uitvoeren, maar elke meting van de openingsdruk onbetrouwbaar maakt.
de eerste stap in symptoombeheersing is drainage van cerebrospinale vloeistof door lumbaalpunctie. Indien nodig kan dit gelijktijdig met een “diagnostische” LP worden uitgevoerd. In sommige gevallen is dit voldoende om de symptomen onder controle te houden en is geen verdere behandeling nodig.
de procedure kan indien nodig worden herhaald, maar dit wordt over het algemeen gezien als een aanwijzing dat aanvullende behandelingen nodig kunnen zijn om de symptomen onder controle te houden en het gezichtsvermogen te behouden; herhaalde LPs worden door patiënten als onaangenaam beschouwd. Herhaalde lp ‘ s zijn soms nodig om het ISP dringend te beheersen als het zicht snel verslechtert.
medicatie
de best bestudeerde medische behandeling is acetazolamide (Diamox), dat werkt door remming van het enzym koolzuuranhydrase en het vermindert de productie van liquor met 6 tot 57 procent. Het kan de symptomen van hypokaliëmie (lage bloedkaliumspiegels) veroorzaken, die spierzwakte en tintelingen in de vingers omvatten. Acetazolamide kan niet in zwangerschap worden gebruikt, aangezien het embryonale abnormaliteiten in dierlijke studies heeft getoond te veroorzaken, en bij mensen is aangetoond metabole acidose evenals verstoringen in de bloedelektrolytenniveaus in de pasgeborene te veroorzaken. Het diureticum furosemide wordt soms gebruikt als acetazolamide niet wordt verdragen, maar dit heeft weinig effect op de ICP.
verschillende analgetica (pijnstillers) kunnen worden gebruikt om de hoofdpijn onder controle te houden. Naast conventionele middelen zoals paracetamol, hebben een lage dosis van het antidepressivum amitriptyline evenals het anticonvulsivum topiramaat enig bijkomend voordeel voor pijnverlichting getoond.
het gebruik van steroïden om het ICP te verminderen is controversieel; ze kunnen worden gebruikt bij ernstig papilledeem, maar anders wordt het gebruik ervan afgeraden.
chirurgie
bij de behandeling van IIH bestaan twee belangrijke chirurgische ingrepen: decompressie van de oogzenuwschede en fenestratie en rangeren. Chirurgie zou normaal alleen worden aangeboden als medische therapie is ofwel niet succesvol of niet getolereerd. De keuze tussen deze twee procedures hangt af van het overheersende probleem in IIH. Geen van beide procedures is perfect: beide kunnen significante complicaties veroorzaken, en beide kunnen uiteindelijk falen in het beheersen van de symptomen. Er zijn geen gerandomiseerde gecontroleerde proeven om de beslissing te leiden over welke procedure het beste is.
fenestratie van de Oogzenuwschede is een oftalmologische operatie waarbij een incisie wordt gemaakt in het bindweefselbekleding van de oogzenuw in het gedeelte achter het oog. Het is niet helemaal duidelijk hoe het het oog beschermt tegen de verhoogde druk, maar het kan het resultaat zijn van een omleiding van de CSF in de baan of het creëren van een gebied van littekenweefsel dat de druk verlaagt. De effecten op de intracraniale druk zelf zijn bescheidener. Bovendien kan de procedure leiden tot significante complicaties, waaronder blindheid bij 1-2%. De procedure wordt daarom vooral aanbevolen bij patiënten met beperkte symptomen van hoofdpijn, maar aanzienlijk papiloedeem of bedreigd gezichtsvermogen, of bij patiënten die een niet succesvolle behandeling met een shunt hebben ondergaan of een contra-indicatie hebben voor shuntchirurgie.
Shuntchirurgie, meestal uitgevoerd door neurochirurgen, omvat het creëren van een buis waardoor CSF kan worden afgevoerd naar een andere lichaamsholte. De eerste procedure is meestal een lumboperitoneale (LP) shunt, die de subarachnoïde ruimte in de lumbale wervelkolom verbindt met de peritoneale holte. Over het algemeen is een drukventiel in het circuit opgenomen om overmatige drainage te voorkomen wanneer de patiënt rechtop staat en daarom een relatief hoge ICP heeft. LP ranting biedt langdurige verlichting in ongeveer de helft van de gevallen; andere vereisen herziening van de shunt, vaak bij meer dan één gelegenheid—meestal als gevolg van obstructie van de shunt. Als de lumboperitoneale shunt herhaalde herzieningen nodig heeft, kan een ventriculoatriale of ventriculoperitoneale shunt worden overwogen. Deze shunts worden ingebracht in een van de laterale ventrikels van de hersenen, meestal door stereotactische chirurgie, en vervolgens verbonden met de rechter atrium van het hart of de peritoneale holte, respectievelijk. Gezien de verminderde behoefte aan revisies in ventriculaire shunts, is het mogelijk dat deze procedure het eerstelijnstype shuntbehandeling zal worden.
in gevallen van ernstige obesitas is aangetoond dat een gastric bypass-operatie leidt tot een duidelijke verbetering van de symptomen.
prognose
Het is niet bekend welk percentage mensen met IIH spontaan zal genezen en welk percentage chronische ziekte zal ontwikkelen.
IIH heeft normaal gesproken geen invloed op de levensverwachting. De belangrijkste complicaties van IIH komen voort uit onbehandeld of behandelingsresistent papilledema. In verschillende casusreeksen ligt het risico op lange termijn dat iemands gezichtsvermogen aanzienlijk wordt beïnvloed door IIH ergens tussen de 10 en 25%.
Epidemiologie
de incidentie van IIH wordt sterk bepaald door geslacht en lichaamsgewicht. De cijfers bij vrouwen zijn bij vrouwen tussen 20 en 45 jaar oud.
gemiddeld komt IIH voor bij ongeveer 1 op de 100.000 mensen en kan het voorkomen bij kinderen en volwassenen. De mediane leeftijd bij diagnose is 30. IIH komt voornamelijk voor bij vrouwen, vooral in de leeftijd van 20-45, die vier tot acht keer meer kans dan mannen om te worden beïnvloed. Overgewicht en obesitas sterk predisponeren een persoon voor IIH: vrouwen die meer dan tien procent over hun ideale lichaamsgewicht zijn dertien keer meer kans om IIH te ontwikkelen, en dit cijfer gaat tot negentien keer bij vrouwen die meer dan twintig procent over hun ideale lichaamsgewicht. Bij mannen bestaat deze relatie ook, maar de toename is slechts vijfvoudig in die meer dan 20% boven hun ideale lichaamsgewicht.
ondanks verschillende meldingen van IIH in families, is er geen bekende genetische oorzaak voor IIH. Mensen van alle etniciteiten kunnen ontwikkelen IIH. Bij kinderen is er geen verschil in incidentie tussen mannen en vrouwen.
uit de nationale gegevensbanken voor ziekenhuisopname blijkt dat de behoefte aan neurochirurgische interventie voor IIH in de periode tussen 1988 en 2002 aanzienlijk is toegenomen. Dit is ten minste gedeeltelijk toegeschreven aan de stijgende prevalentie van obesitas, hoewel een deel van deze toename kan worden verklaard door de toegenomen populariteit van rangeren over de fenestratie van de oogzenuwschede.
geschiedenis
het eerste rapport over IIH werd geschreven door de Duitse arts Heinrich Quincke, die het in 1893 beschreef onder de naam serous meningitis. De term pseudotumor cerebri werd in 1904 geïntroduceerd door zijn landgenoot Max Nonne. Talrijke andere gevallen verschenen vervolgens in de literatuur; in veel gevallen kan de verhoogde intracraniale druk daadwerkelijk het gevolg zijn van onderliggende aandoeningen. Bijvoorbeeld, de otitische hydrocephalus gemeld door Londense neuroloog Sir Charles Symonds kan het gevolg zijn van veneuze sinus trombose veroorzaakt door middenoor infectie. Diagnostische criteria voor IIH werden ontwikkeld in 1937 door de Baltimore neurochirurg Walter Dandy; Dandy introduceerde ook subtemporale decompressieve chirurgie in de behandeling van de aandoening.
De termen “benigne” en “pseudotumor” vloeien voort uit het feit dat verhoogde intracraniale druk geassocieerd kan zijn met hersentumoren. Patiënten bij wie geen tumor werd gevonden, werden daarom gediagnosticeerd met “pseudotumor cerebri” (een ziekte die een hersentumor nabootst). De ziekte werd omgedoopt tot “goedaardige intracraniale hypertensie” in 1955 om het te onderscheiden van intracraniale hypertensie als gevolg van levensbedreigende ziekten (zoals kanker); echter, dit werd ook als misleidend beschouwd omdat elke ziekte die iemand kan verblinden niet als goedaardig moet worden beschouwd, en de naam werd daarom herzien in 1989 naar “idiopathische (van geen identificeerbare oorzaak) intracraniale hypertensie”.
Shuntchirurgie werd geïntroduceerd in 1949; aanvankelijk werden ventriculoperitoneale shunts gebruikt. In 1971 werden goede resultaten gemeld bij het rangeren van lumboperitoneale soorten. Negatieve rapporten over rangeren in de jaren tachtig leidden tot een korte periode (1988-1993) waarin de fenestratie van de oogzenuwen (die aanvankelijk in 1871 in een niet-verwante toestand was beschreven) populairder was. Sindsdien wordt rangeren voornamelijk aanbevolen, met incidentele uitzonderingen.
zie ook
- hypertensie
- 1.00 1.01 1.02 1.03 1.04 1.05 1.06 1.07 1.08 1.09 1.10 1.11 1.12 1.13 1.14 1.15 1.16 1.17 1.18 1.19 1.20 1.21 1.22 1.23 1.24 1.25 1.26 1.27 Binder DK, Horton JC, Lawton MT, McDermott MW (maart 2004). Idiopathische intracraniële hypertensie. Neurochirurgie 54 (3): 538-51; discussie 551-2.
- Sismanis A (juli 1998). Pulsatile tinnitus. Een 15-jarige ervaring. Am J Otol 19 (4): 472-7.
- 3,0 3,1 3,2 3,3 3,4 3,5 3,6 Soler D, Cox T, Bullock P, Calver DM, Robinson RO (januari 1998). Diagnose en behandeling van benigne intracraniële hypertensie. Boog. Dis. Kinder. 78 (1): 89–94.
- 4.0 4.1 4.2 4.3 4.4 4.5 4.6 4.7 4.8 Friedman DI, Jacobson DM (2002). Diagnostische criteria voor idiopathische intracraniële hypertensie. Neurologie 59 (10): 1492-1495.
- 5.00 5.01 5.02 5.03 5.04 5.05 5.06 5.07 5.08 5.09 5.10 5.11 5.12 5.13 5.14 5.15 5.16 5.17 5.18 Acheson JF (2006). Idiopathic intracranial hypertension and visual function. Br. Med. Bull. 79-80 (1): 233–44.
- 6.0 6.1 6.2 Dandy WE (October 1937). Intracranial pressure without brain tumor – diagnosis and treatment. Ann. Surg. 106 (4): 492–513.
- Smith JL (1985). Whence pseudotumor cerebri?. J. Clin. Neuroophthalmol. 5 (1): 55–6.
- 8.0 8.1 Digre KB, Corbett JJ (2001). Idiopathic intracranial hypertension (pseudotumor cerebri): A reappraisal. Neurologist 7: 2–67. Curry WT, Butler WE, Barker FG (2005). Snel stijgende incidentie van cerebrospinale vloeistof rangeerprocedures voor idiopathische intracraniële hypertensie in de Verenigde Staten, 1988-2002. Neurochirurgie 57 (1): 97-108; discussie 97-108.
- Quincke HI (1893). Meningitis serosa. Samml. Klin. Vortr. 67: 655.
- Nonne M (1904). Ueber Falle vom Symptomkomplex “Tumor Cerebri” mit Ausgang in Heilung (Pseudotumor Cerebri). Dtsch. Z. Nervenheilk. 27 (3-4): 169–216.
- 12,0 12,1 12,2 Johnston I (2001). De historische ontwikkeling van het pseudotumor concept. Neurochirurgie. Focus 11 (2): 1.
- Symonds CP (1931). Otitische hydrocephalus. Brain 54 (3705): 55-71.
- Foley J (1955). Goedaardige vormen van intracraniële hypertensie; toxische en otitische hydrocephalus. Brain 78 (1): 1-41. Corbett JJ, Thompson HS (oktober 1989). Het rationele beheer van idiopathische intracraniële hypertensie. Boog. Neurol. 46 (10): 1049–51.
- Bandyopadhyay s (2001). Pseudotumor cerebri. Boog. Neurol. 58 (10): 1699–701.
- Idiopathic intracranial hypertension at the Open Directory Project
|
v·d·e
Nervous system disorders, primarily CNS (G04–G47, 323–349) |
||||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Inflammation |
|
Both/either
|
||||||||||||||||||||||
| Brain/ encephalopathy |
|
|||||||||||||||||||||||
| Spinal cord/ myelopathy |
Syringomyelia · Syringobulbia · Morvan’s syndrome · Vascular myelopathy (Foix-Alajouanine syndrome) · Spinal cord compression |
|||||||||||||||||||||||
| Both/either |
|
|
||||||||||||||||||||||
| {| class=”navbox collapsible nowraplinks” style=”margin:auto; “ | ||||||||||||||||||||||||
|
··
|
||||||||||||||||||||||||
|
||||||||||||||||||||||||
|}
This page uses Creative Commons Licensed content from Wikipedia (view authors).