Idiopathic intracranial hypertension
Assessment | Biopsychology | Comparative |Cognitive | Developmental | Language | Individual differences |Personality | Philosophy | Social |
Methods | Statistics |Clinical | Educational | Industrial |Professional items |World psychology |
Biological:Behavioural genetics · Evolutionary psychology · Neuroanatomy · Neurochemistry · Neuroendocrinology ·Neuroscience · Psychoneuroimmunology · Physiological Psychology · Psychopharmacology(Index, Outline)
MRI brain.jpg|
| ICD-10 | G932 | |
|---|---|---|
| ICD-9 | 348.2 | |
| OMIM | 243200 | |
| Betegségekdb | 1331 | |
| MedlinePlus | 000351 | |
| emedicina | neuro/329 OPH/190 neuro/537 | |
| háló | {{meshnumber}}} | |
idiopátiás intracranialis hypertensio (iih), néha a régebbi nevek jóindulatú intrakraniális hipertónia (bih) vagy pseudotumor cerebri (PTC), egy neurológiai rendellenesség, amelyet fokozott intrakraniális nyomás jellemez (a agy) tumor vagy más betegségek hiányában. A fő tünetek a fejfájás, hányinger és hányás, valamint pulzáló fülzúgás (a pulzussal szinkronban lévő fülben zümmögés), kettős látás és egyéb vizuális tünetek. Kezelés nélkül a szem optikai lemezének duzzanatához vezethet, ami látásvesztéshez vezethet.
az IIH-t agyi vizsgálattal (más okok kizárására) és lumbálpunkcióval diagnosztizálják; az lumbálpunkció átmeneti és néha tartós enyhülést is nyújthat a tünetektől. Egyesek reagálnak a gyógyszeres kezelésre (az acetazolamid gyógyszerrel), mások azonban műtétet igényelnek a nyomás enyhítésére. Az állapot minden korcsoportban előfordulhat, de a leggyakoribb a fiatal nőknél, különösen az elhízásban szenvedőknél.
jelek és tünetek
az IIH leggyakoribb tünete a fejfájás, amely szinte minden esetben (92-94%) fordul elő. Reggel jellemzően rosszabb, általános jellegű és lüktető jellegű. Ez hányingerrel és hányással járhat. A fejfájást súlyosbíthatja minden olyan tevékenység, amely tovább növeli az intrakraniális nyomást, például köhögés és tüsszentés. A fájdalom a nyakon és a vállakon is tapasztalható. Sokan pulzáló fülzúgással rendelkeznek, egy vagy mindkét fülben (64-87%); ez a hang szinkronban van az impulzussal. Különböző egyéb tünetek, mint például a végtagok zsibbadása, általános gyengeség, szaglás elvesztése és koordinációhiány, ritkábban fordulnak elő; egyik sem jellemző az IIH-ra. Gyermekeknél számos nem specifikus jel és tünet lehet jelen.
a megnövekedett nyomás a koponyaidegek összenyomódásához és vontatásához vezet, amely idegcsoport az agytörzsből származik, és ellátja az arcot és a nyakat. Leggyakrabban az abducens ideg (hatodik ideg) érintett. Ez az ideg biztosítja az izomot, amely kifelé húzza a szemet. A hatodik idegbénulásban szenvedők tehát vízszintes kettős látást tapasztalnak, ami rosszabb, ha az érintett oldal felé néznek. Ritkábban az oculomotor ideg és a trochleáris ideg (harmadik és negyedik idegbénulás) érintett; mindkettő szerepet játszik a szemmozgásokban. Az arcideg (hetedik koponyaideg) alkalmanként érintett-az eredmény az arckifejezés izmainak teljes vagy részleges gyengesége az arc egyik vagy mindkét oldalán.
a megnövekedett nyomás papilledema-hoz vezet, amely az optikai lemez duzzanata, az a hely, ahol a látóideg belép a szemgolyóba. Ez a IIH gyakorlatilag minden esetben előfordul, de nem mindenki tapasztal tüneteket ebből. Azok, akik tüneteket tapasztalnak, általában “átmeneti vizuális elhomályosulásokról” számolnak be, a látás nehézségi epizódjairól, amelyek mindkét szemben előfordulnak, de nem feltétlenül ugyanabban az időben. A hosszú távon kezeletlen papilléma látásvesztéshez vezet, kezdetben a periférián,de fokozatosan a látásközpont felé.
az idegrendszer fizikai vizsgálata általában normális, kivéve a papilledema jelenlétét, amelyet a szem vizsgálata során egy kis eszközzel, oftalmoszkóppal vagy részletesebben egy fundus kamerával látunk. Ha vannak koponyaideg-rendellenességek, ezeket szemvizsgálat során észlelhetik kancsalság (harmadik, negyedik vagy hatodik idegbénulás) vagy arcidegbénulás formájában. Ha a papilledema régóta fennáll, a látótér szűkülhet és a látásélesség csökkenhet. A látótér vizsgálata automatizált (Humphrey) perimetriával ajánlott, mivel más vizsgálati módszerek kevésbé pontosak lehetnek. A régóta fennálló papilledema optikai atrófiához vezet, amelyben a lemez sápadtnak tűnik, a látásvesztés pedig előrehaladott.
okoz
Az”idiopátiás” jelentése “ismeretlen etiológiájú”. Ezért az IIH csak akkor diagnosztizálható, ha a tünetekre nincs alternatív magyarázat. Az intrakraniális nyomás fokozódhat olyan gyógyszerek miatt, mint a nagy dózisú A-vitamin-származékok (pl. izotretinoin akne esetén), hosszú távú tetraciklin antibiotikumok (különböző bőrbetegségek esetén) és hormonális fogamzásgátlók. Számos más betegség, többnyire ritka állapotok, amelyek intrakraniális hipertóniához vezethetnek. Ha ennek oka van, az állapotot “másodlagos intrakraniális hipertóniának”nevezik. A másodlagos intracranialis hypertonia gyakori okai közé tartozik az obstruktív alvási apnoe (alvással kapcsolatos légzési rendellenesség), a szisztémás lupus erythematosis (SLE), a krónikus vesebetegség és a Beh!-féle betegség.
mechanizmus
az IIH oka nem ismert. A Monro-Kellie szabály kimondja ,hogy az intrakraniális nyomást (szó szerint: a koponyán belüli nyomást) az agyszövet, a cerebrospinális folyadék (CSF) és a csontos koponya boltozat belsejében lévő vér mennyisége határozza meg. Három elmélet létezik tehát arról, hogy miért emelhető a nyomás az IIH-ban: a CSF-termelés feleslege, a vér vagy az agyszövet megnövekedett mennyisége, vagy az agyból vért ürítő vénák elzáródása.
az első elméletet, a cerebrospinális folyadék fokozott termelését javasolták a betegség korai leírásában. Nincs azonban olyan kísérleti adat, amely alátámasztaná ennek a folyamatnak a szerepét az IIH-ban.
a második elmélet azt állítja, hogy vagy az agy megnövekedett véráramlása, vagy maga az agyszövet növekedése a megnövekedett nyomást eredményezheti. Kevés bizonyíték gyűlt össze annak alátámasztására, hogy a megnövekedett véráramlás szerepet játszik, de mind a biopsziás minták, mind a különféle agyi vizsgálatok megnövekedett víztartalmat mutattak az agyszövetben. Továbbra sem világos, hogy miért lehet ez a helyzet.
a harmadik elmélet azt sugallja, hogy az agy véráramlása károsodhat vagy túlterhelt lehet. Csak a betegek kis hányadánál igazolták az agyi sinusok vagy vénák szűkülését. A vénás vér torlódása általában megnövekedett vénás nyomás következménye lehet, amely az elhízáshoz kapcsolódik.
diagnózis
a diagnózis a kórtörténet és a vizsgálat alapján gyanítható. A diagnózis megerősítéséhez, valamint az alternatív okok kizárásához több vizsgálatra van szükség; további vizsgálatokat lehet végezni, ha a kórtörténet nem jellemző, vagy ha a betegnek nagyobb valószínűséggel van alternatív problémája: gyermekek, férfiak, idősek vagy nem túlsúlyos nők.
vizsgálatok
Idegképalkotás, általában számítógépes tomográfiával (CT/CAT) vagy mágneses rezonancia képalkotással (MRI) kizárja a tömeges elváltozásokat. Az IIH-ban ezek a vizsgálatok normálisak lehetnek, bár kicsi vagy résszerű kamrák és “üres sella jel” (az agyalapi mirigy ellaposodása a megnövekedett nyomás miatt) látható. Mr venogramot is végeznek minden esetben (vagy egyes szakértők szerint csak atipikus esetekben), hogy kizárják a vénás elzáródás vagy az agyi vénás sinus trombózis lehetőségét.
az ágyéki punkciót a nyitási nyomás mérésére, valamint a cerebrospinális folyadék (CSF) megszerzésére végezzük az alternatív diagnózisok kizárása érdekében. Ha a nyitási nyomás megemelkedik, a CSF eltávolítható a megkönnyebbülés érdekében (lásd alább). A CSF-et kóros sejtek, glükóz-és fehérjeszintek szempontjából vizsgálják; IIH-ban mindegyik a normál határokon belül van. Időnként a nyomásmérés normális lehet a nagyon szuggesztív tünetek ellenére. Ez annak tudható be, hogy a CSF nyomása a nap folyamán ingadozhat. Ha a gyanú továbbra is magas, szükség lehet az ICP hosszabb távú monitorozására nyomáskatéterrel.
osztályozás
az iih eredeti kritériumait Dandy írta le 1937-ben.
1jelek & a megnövekedett ICP – CSF nyomás tünetei >25 cmH2O
2nem lokalizáló jelek, kivéve az abducens idegbénulást
3normális CSF összetétel
4normális vagy kicsi (réses) kamrák a képalkotás során, intrakraniális tömeg nélkül
Smith 1985-ben módosította őket, hogy “módosított Dandy KRITÉRIUMOKKÁ”váljanak. Smith magában foglalta a fejlettebb képalkotás alkalmazását: dandynak ventriculográfiára volt szüksége, de Smith ezt számítógépes tomográfiával helyettesítette. Egy 2001-es tanulmányban Digre és Corbett tovább módosította Dandy kritériumait. Hozzátették azt a követelményt, hogy a beteg éber és éber legyen, mivel a kóma kizárja a megfelelő neurológiai értékelést, és a vénás sinus trombózis kizárását követeli meg. Ezenkívül hozzáteszik azt a követelményt, hogy az emelt ICP-nek nincs más oka.
1a megnövekedett koponyaűri nyomás tünetei (fejfájás, hányinger, hányás, átmeneti vizuális elhomályosulás vagy papilledema)
2nem lokalizáló jelek, kivéve az abducens (hatodik) idegbénulást
3a beteg ébren van és éber
4normális CT/MRI eredmények trombózis bizonyítéka nélkül
5LP nyitónyomás>25 cmh2o és a CSF normál biokémiai és citológiai összetétele
6nincs más magyarázat a megnövekedett koponyaűri nyomásra
egy 2002-es áttekintésben Friedman ezek olyan tünetek hiányát igénylik, amelyek nem magyarázhatók a IIH diagnózisával, de nem igénylik a IIH-nak tulajdonítható tünetek (például fejfájás) tényleges jelenlétét. Ezek a kritériumok azt is megkövetelik, hogy az ágyéki punkciót oldalirányban fekvő beteggel végezzék, mivel a függőleges ülő helyzetben végzett ágyéki punkció mesterségesen magas nyomású mérésekhez vezethet. Friedman és Jacobson szintén nem ragaszkodnak Mr venography minden beteg számára; inkább erre csak atipikus esetekben van szükség (lásd a fenti “diagnózist”).
kezelés
az IIH kezelésének elsődleges célja a látásvesztés és a vakság megelőzése, valamint a tünetek kezelése. Az IIH-t elsősorban a CSF-nyomás csökkentésével és adott esetben a testsúlycsökkenéssel kezelik. Az IIH a kezdeti kezelés után megszűnhet, spontán remisszióba kerülhet (bár egy későbbi szakaszban még mindig visszaeshet), vagy krónikusan folytatódhat.
lumbálpunkció
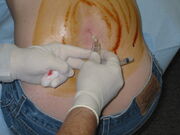
lumbálpunkció folyamatban. A hátoldalon egy nagy területet jódalapú fertőtlenítőszerrel mostak, így barna színű maradt. Ezen a képen a beteg egyenesen ül, ami megkönnyítheti az eljárás elvégzését, de megbízhatatlanná teszi a nyitási nyomás bármilyen mérését.
a tünetek kezelésének első lépése a cerebrospinális folyadék ágyéki punkcióval történő elvezetése. Szükség esetén ezt egy “diagnosztikai” LP-vel egyidejűleg lehet elvégezni. Bizonyos esetekben ez elegendő a tünetek kezeléséhez, további kezelésre nincs szükség.
az eljárás szükség esetén megismételhető, de ez általában arra utal, hogy további kezelésekre lehet szükség a tünetek kezelésére és a látás megőrzésére; az ismételt LP-ket a betegek kellemetlennek tekintik. Időnként ismételt LP-kre van szükség az ICP sürgős ellenőrzéséhez, ha a látás gyorsan romlik.
gyógyszeres kezelés
a legjobban tanulmányozott orvosi kezelés az acetazolamid (Diamox), amely a karboanhidráz enzim gátlásával hat-57 százalékkal csökkenti a CSF termelését. A hypokalemia (alacsony káliumszint) tüneteit okozhatja, amelyek közé tartozik az izomgyengeség és az ujjak bizsergése. Az acetazolamid nem alkalmazható terhesség alatt, mivel állatkísérletekben kimutatták, hogy embrionális rendellenességeket okoz, emberben pedig metabolikus acidózist, valamint az újszülött vér elektrolitszintjének megzavarását. A diuretikus furoszemidot néha akkor alkalmazzák, ha az acetazolamidot nem tolerálják, de ez kevés hatással van az ICP-re.
különböző fájdalomcsillapítók (fájdalomcsillapítók) alkalmazhatók a fejfájás kezelésére. A hagyományos szerek, például a paracetamol mellett az antidepresszáns amitriptilin alacsony dózisa, valamint az antikonvulzív topiramát további előnyöket mutatott a fájdalomcsillapításban.
a szteroidok használata az ICP csökkentésére ellentmondásos; súlyos papilledema esetén alkalmazhatók, de egyébként használatuk nem ajánlott.
műtét
a iih kezelésében két fő műtéti eljárás létezik: a látóideg hüvelyének dekompressziója, valamint a fenestráció és a tolatás. A műtétet általában csak akkor ajánlják fel, ha az orvosi kezelés sikertelen vagy nem tolerálható. A két eljárás közötti választás az iih uralkodó problémájától függ. Egyik eljárás sem tökéletes: mindkettő jelentős szövődményeket okozhat, és mindkettő végül kudarcot vallhat a tünetek kezelésében. Nincsenek randomizált, kontrollált vizsgálatok, amelyek irányítják a döntést arról, hogy melyik eljárás a legjobb.
látóideg hüvely fenestration egy szemészeti művelet, amely magában foglalja a metszést a kötőszövet bélés a látóideg annak része a szem mögött. Nem teljesen világos, hogyan védi a szemet az emelt nyomástól, de lehet, hogy a CSF-nek a pályára való elterelése vagy a hegszövet területének létrehozása, amely csökkenti a nyomást. Maga az intrakraniális nyomásra gyakorolt hatás szerényebb. Ezenkívül az eljárás jelentős szövődményekhez vezethet, beleértve a vakságot 1-2% – ban. Az eljárás ezért elsősorban azoknál ajánlott, akiknek korlátozott fejfájás tünetei vannak, de jelentős papilledema vagy veszélyeztetett látás, vagy azoknál, akik sikertelen shunt-kezelésen estek át, vagy ellenjavallt a sönt műtét.
a sönt műtét, amelyet általában idegsebészek végeznek, magában foglalja egy vezeték létrehozását, amellyel a CSF egy másik testüregbe üríthető. A kezdeti eljárás általában egy lumboperitoneális (LP) sönt, amely összeköti az ágyéki gerinc szubarachnoid térét a peritoneális üreggel. Általában egy nyomószelep van az áramkörben, hogy elkerülje a túlzott vízelvezetést, amikor a beteg feláll, ezért viszonylag magas ICP-vel rendelkezik. Az LP tolatás az esetek körülbelül felében hosszú távú megkönnyebbülést biztosít; mások a sönt felülvizsgálatát igénylik, gyakran egynél több alkalommal—általában a sönt elzáródása miatt. Ha a lumboperitoneális sönt ismételt felülvizsgálatra szorul, ventriculoatrialis vagy ventriculoperitonealis sönt mérlegelhető. Ezeket a söntöket az agy egyik oldalsó kamrájába helyezik, általában sztereotaktikus műtéttel, majd vagy a szív jobb pitvarához, vagy a peritoneális üreghez kapcsolódnak. Tekintettel a kamrai söntök felülvizsgálatának csökkent szükségességére, lehetséges, hogy ez az eljárás lesz a sönt kezelés első vonalbeli típusa.
súlyos elhízás esetén a gyomor bypass műtét kimutatták, hogy a tünetek jelentős javulásához vezet.
prognózis
nem ismert, hogy az IIH-ban szenvedők hány százaléka spontán remitál, és hány százaléka alakul ki krónikus betegségben.
az IIH általában nem befolyásolja a várható élettartamot. Az IIH fő szövődményei kezeletlen vagy kezelésrezisztens papillémából származnak. Különböző esetsorozatokban a látás hosszú távú kockázata jelentősen befolyásolja az IIH-t 10-25% között fekszik.
Epidemiológia
az IIH előfordulását erősen meghatározza a nem és a testsúly. A nők száma a 20-45 év közötti nőknél van.
átlagosan az IIH körülbelül 1 / 100 000 embernél fordul elő, és gyermekeknél és felnőtteknél is előfordulhat. A diagnózis medián életkora 30 év. Az IIH elsősorban a nőknél fordul elő, különösen a 20-45 éves korban, akik négy-nyolcszor nagyobb valószínűséggel érintettek, mint a férfiak. Túlsúly és az elhízás erősen hajlamosít egy személy IIH: azok a nők, akik több mint tíz százalékkal haladják meg az ideális testtömegüket, tizenháromszor nagyobb valószínűséggel alakulnak ki IIH, és ez a szám tizenkilencszeresére nő azoknál a nőknél, akik több mint húsz százalékkal haladják meg az ideális testtömegüket. A férfiaknál ez a kapcsolat is fennáll, de a növekedés csak ötszöröse azoknak, akik 20% – kal meghaladják az ideális testtömegüket.
a családok iih-jéről szóló számos jelentés ellenére nincs ismert genetikai oka az IIH – nak. Az összes etnikumból származó emberek iih-t alakíthatnak ki. Gyermekeknél nincs különbség a férfiak és a nők előfordulási gyakorisága között.
a nemzeti kórházi felvételi adatbázisokból úgy tűnik, hogy az iih idegsebészeti beavatkozásának szükségessége jelentősen megnőtt az 1988 és 2002 közötti időszakban. Ezt legalább részben az elhízás növekvő prevalenciájának tulajdonították, bár ennek a növekedésnek egy része azzal magyarázható, hogy a látóideg hüvelyének nyílászáró feletti tolatás egyre népszerűbb.
történelem
az IIH első jelentését Heinrich Quincke német orvos írta le, aki 1893-ban serous meningitis néven írta le. A “pseudotumor cerebri” kifejezést 1904-ben honfitársa, Max Nonne vezette be. Ezt követően számos más eset jelent meg az irodalomban; sok esetben a megnövekedett koponyaűri nyomás valójában az alapul szolgáló állapotokból származhatott. Például a Sir Charles Symonds londoni neurológus által jelentett otitikus hydrocephalus a középfül fertőzés által okozott vénás sinus trombózis következménye lehet. Az IIH diagnosztikai kritériumait 1937-ben dolgozta ki a Baltimore idegsebész Walter Dandy; Dandy szubtemporális dekompresszív műtétet is bevezetett az állapot kezelésében.
a “jóindulatú” és a “pszeudotumor” kifejezések abból a tényből származnak, hogy a megnövekedett koponyaűri nyomás az agydaganatokkal járhat. Ezért azokat a betegeket, akiknél nem találtak daganatot, “pseudotumor cerebri” – vel (agydaganatot utánzó betegség) diagnosztizálták. A betegséget 1955-ben “jóindulatú intrakraniális hipertóniának” nevezték át, hogy megkülönböztessék az életveszélyes betegségek (például rák)miatti intrakraniális hipertóniától; ezt azonban félrevezetőnek is érezték, mivel minden olyan betegséget, amely megvakíthat valakit, nem szabad jóindulatúnak tekinteni, ezért a nevet 1989-ben “idiopátiás (azonosítható ok nélküli) intrakraniális hipertóniára”módosították.
a sönt műtétet 1949-ben vezették be; kezdetben ventriculoperitoneális söntöket használtak. 1971-ben jó eredményeket jelentettek a lumboperitoneális tolatás során. Az 1980-as években a tolatásról szóló negatív jelentések egy rövid időszakhoz (1988-1993) vezettek, amelynek során a látóideg nyílászárója (amelyet eredetileg egy független állapotban írtak le 1871-ben) népszerűbb volt. Azóta elsősorban a tolatás ajánlott, alkalmi kivételekkel.
Lásd még
- hypertonia
- 1.00 1.01 1.02 1.03 1.04 1.05 1.06 1.07 1.08 1.09 1.10 1.11 1.12 1.13 1.14 1.15 1.16 1.17 1.18 1.19 1.20 1.21 1.22 1.23 1.24 1.25 1.26 1.27 Binder DK, Horton JC, Lawton MT, McDermott MW (2004.március). Idiopátiás intracranialis hypertonia. Idegsebészet 54 (3): 538-51; vita 551-2.
- Sismanis A (1998. július). Pulzáló tinnitus. 15 éves tapasztalat. Am J Otol 19 (4): 472-7.
- 3, 0 3, 1 3, 2 3, 3 3, 4 3, 5 3, 6 Soler D, Cox T, Bullock P, Calver DM, Robinson RO (1998.január). A benignus intracranialis hypertonia diagnózisa és kezelése. Arch. Dis. Gyermek. 78 (1): 89–94.
- 4.0 4.1 4.2 4.3 4.4 4.5 4.6 4.7 4.8 Friedman DI, Jacobson DM (2002). Az idiopátiás intrakraniális hipertónia diagnosztikai kritériumai. Neurológia 59 (10): 1492-1495.
- 5, 00 5, 01 5, 02 5.03 5.04 5.05 5.06 5.07 5.08 5.09 5.10 5.11 5.12 5.13 5.14 5.15 5.16 5.17 5.18 Acheson JF (2006). Idiopathic intracranial hypertension and visual function. Br. Med. Bull. 79-80 (1): 233–44.
- 6.0 6.1 6.2 Dandy WE (October 1937). Intracranial pressure without brain tumor – diagnosis and treatment. Ann. Surg. 106 (4): 492–513.
- Smith JL (1985). Whence pseudotumor cerebri?. J. Clin. Neuroophthalmol. 5 (1): 55–6.
- 8.0 8.1 Digre KB, Corbett JJ (2001). Idiopathic intracranial hypertension (pseudotumor cerebri): A reappraisal. Neurologist 7: 2–67. Curry WT, komornyik mi, Barker FG (2005). Az idiopátiás intrakraniális hipertónia cerebrospinális folyadék tolatási eljárásainak gyorsan növekvő előfordulása az Egyesült Államokban, 1988-2002. Idegsebészet 57 (1): 97-108; vita 97-108.
- Quincke HI (1893). Meningitis serosa. Samml. Klin. Vortr. 67: 655.
- Nonne M (1904). Ueber Falle vom Symptomkomplex “Tumor Cerebri” mit Ausgang in Heilung (Pseudotumor Cerebri). Dtsch. Z. Nervenheilk. 27 (3-4): 169–216.
- 12.0 12.1 12.2 Johnston I. (2001). A pszeudotumor koncepció történelmi fejlődése. Idegsebészet. Fókusz 11 (2): 1.
- Symonds CP (1931). Otitikus hydrocephalus. Agy 54 (3705): 55-71.
- Foley J (1955). Az intrakraniális hipertónia jóindulatú formái; mérgező és otitikus hydrocephalus. Agy 78 (1): 1-41.
- Corbett JJ, Thompson HS (1989. október). Az idiopátiás intrakraniális hipertónia racionális kezelése. Arch. Neurol. 46 (10): 1049–51.
- Bandyopadhyay S (2001). Pseudotumor cerebri. Arch. Neurol. 58 (10): 1699–701.
- Idiopathic intracranial hypertension at the Open Directory Project
|
v·d·e
Nervous system disorders, primarily CNS (G04–G47, 323–349) |
||||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Inflammation |
|
Both/either
|
||||||||||||||||||||||
| Brain/ encephalopathy |
|
|||||||||||||||||||||||
| Spinal cord/ myelopathy |
Syringomyelia · Syringobulbia · Morvan’s syndrome · Vascular myelopathy (Foix-Alajouanine syndrome) · Spinal cord compression |
|||||||||||||||||||||||
| Both/either |
|
|
||||||||||||||||||||||
| {| class=”navbox collapsible nowraplinks” style=”margin:auto; “ | ||||||||||||||||||||||||
|
··
|
||||||||||||||||||||||||
|
||||||||||||||||||||||||
|}
This page uses Creative Commons Licensed content from Wikipedia (view authors).