patiëntgerichte keuze voor prandiale insuline
verschillende prandiale insulines, waaronder kortwerkende humane insuline, aspart, glulisine, lispro en snelwerkende insuline aspart (FIAsp), worden gebruikt als onderdeel van basal plus -, basal bolus-of prandiale alleen-schema ‘ s. Sommige prandiale insulines, ook kortwerkende insulines genoemd, kunnen ook intraveneus of in insuline-infuuspompen worden gebruikt. De focus van dit artikel is om prandiale insulines te classificeren, hun farmacologische eigenschappen te begrijpen en het gebruik ervan in de huidige klinische praktijk te verkennen. Het benadrukt ook de unieke kenmerken die een voorkeursbehandeling van deze insulines in specifieke klinische situaties mogelijk maken.
insuline is een essentieel onderdeel van glucoseverlagende therapie. De meeste aanbevelingen voor glucoseverlagende therapie richten zich op de te kiezen insulineschema ‘ s voor aanvang en intensivering.1,2 debat en controverse draait meestal om de keuze van basaal versus een voorgemengd regime als initiële insulinetherapie.In een dergelijk scenario wordt het belang van prandiale insulines en van specifieke prandiale insulinepreparaten vaak genegeerd. Deze review onderzoekt de overeenkomsten en verschillen, van verschillende prandiale insulinepreparaten, en deelt inzichten in hun differentiële nut in diabetes zorg.
classificatie
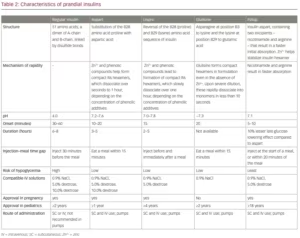
de verschillende typen prandiale insulines die wereldwijd beschikbaar zijn, kunnen worden geclassificeerd als snelwerkende humane insuline, snelwerkende insuline-analogen en ultrasnelwerkende analogen (Tabel 1). Deze classificatie is gebaseerd op de oorsprong van de insuline en de farmacokinetische eigenschappen, met name het begin van de werking. Hoewel farmacologisch van aard, heeft deze taxonomische structuur ook klinisch nut. Het informeert de timing van de injectie met betrekking tot maaltijden, en maakt flexibiliteit in de toediening van ultrasnel werkende insuline. De overeenkomsten en verschillen tussen de verschillende prandiale insulines zijn weergegeven in Tabel 2. Veel van deze insulines zijn ook beschikbaar als biosimilars, zoals oplosbare insuline en lispro.
hoge-concentratie versies van prandiale insulines zijn ook beschikbaar, bijvoorbeeld: U200 lispro heeft vergelijkbare farmacokinetische en farmacodynamische eigenschappen als U100 lispro. In vergelijking met u100 normale insuline heeft U500 normale insuline een langere tijd tot maximaal effect (respectievelijk 5 uur versus 6 uur) en een langere werkingsduur (respectievelijk 18 uur versus 24 uur). Een verminderd volume, minder aantal injecties en minder pijn tijdens de toediening zijn enkele voordelen van deze geconcentreerde insulines.4,5
Intraveneus gebruik
prandiale insuline kan intraveneus of subcutaan worden toegediend, en zelden als intramusculaire injectie.6-8 het kan ook worden gemengd met totale parenterale voedingszakken voor centrale intraveneuze levering. De structurele verschillen tussen verschillende analogen beïnvloeden hun compatibiliteit met verschillende intraveneuze vloeistoffen. Hoewel insuline glulisine verenigbaar is met een normale zoutoplossing en Ringer ‘ s lactaat, kan het dus niet worden gebruikt in dextrose bevattende oplossingen. De andere prandiale insulines kunnen worden verdund met alle veelgebruikte intraveneuze kristallijne vloeistoffen. Hierdoor kan kortwerkende humane insuline, aspart, lispro en FIAsp onbeperkt gebruikt worden in het ziekenhuis. Programma ‘ s voor het beheer van insuline van afdelingen voor kritieke zorg en ziekenhuisafdelingen moeten een afspiegeling zijn van de bereiding en concentratie van de gebruikte prandiale insulines, alsook van de wijze van toediening ervan.Vermindering van morbiditeit en mortaliteit is in verband gebracht met insuline aspart in ziekenhuisomgevingen.Insuline aspart met een beter werkzaamheids-en veiligheidsprofiel dan kortwerkende humane insuline lijkt een goed alternatief voor kortwerkende humane insuline.10

in sommige landen verhoogt de beschikbaarheid van U40 -, U100-en U500-insulineflesjes en-spuiten de kans op doseringsfouten, tenzij patiënten op het moment van het starten van de insulinetherapie worden geïnformeerd over en vertrouwd zijn met verschillende typen injectieflacon en spuit. Patiënten dienen te worden geïnformeerd dat U100 injectieflacons alleen met u100 spuiten en U40 injectieflacons met U40 insuline spuiten moeten worden gebruikt.11
geïnhaleerde prandiale insulines
de eerste twee snelwerkende geïnhaleerde insulines, Exubera® (Pfizer, New York City, New York, VS) en Afrezza® (MannKind Corporation, Westlake Village, Californië, VS) elimineerden hypothetisch de psychologische barrières die gepaard gaan met subcutane insulinetoediening, zoals naaldfobie en onjuiste injectietechniek.12 Deze insulinepreparaten voor inhalatie voldeden echter niet aan hun verwachtingen.
minder dan twee jaar na de goedkeuring werd Exubera uit de markt genomen vanwege verschillende productgerelateerde nadelen, en had “geen acceptatie gekregen bij patiënten en artsen”, wat resulteerde in een slecht verkoopvolume.Hypoglykemie bleek de meest voorkomende bijwerking van Exubera te zijn. Veel respiratoire bijwerkingen werden gemeld, waaronder een verhoogd risico op respiratoire infectie, hoesten, faryngitis en rhinitis. Er werd een wijziging van het veiligheidslabel met betrekking tot longkanker afgegeven toen zes nieuw gediagnosticeerde gevallen van longmaligniteiten werden vastgesteld bij patiënten die Exubera gebruikten.
Afrezza blijkt belangrijke voordelen te hebben ten opzichte van Exubera. Zijn leveringssysteem is klein, slank, en gedoseerd in eenheden en het verstrekt een eenvoudige het doseren omzettingsgrafiek, terwijl het leveringssysteem van Exubera groot, onhandig was, en gedoseerd in milligrammen.Het veiligheidsprofiel van Afrezza lijkt op dat van Exubera, met een afname van de longfunctie en een lichte toename van longkanker. Nieuwe zorgen werden naar voren gebracht na de goedkeuring van Afrezza, waardoor de Amerikaanse Food and Drug Administration (FDA) werd gevraagd om een risico-evaluatie en mitigatiestrategie en een black-box waarschuwing voor het informeren van de patiënt over een verhoogd risico op acute bronchospasmen bij mensen met chronische longziekte.Diabetische ketoacidose kwam ook vaker voor bij patiënten in het Afrezza-cohort.15
Transitiezorg
bij de overgang van een kritieke zorginstelling naar een niet-kritieke ziekenhuisinstelling of van een ziekenhuis naar een OPD-zorginstelling komen andere overwegingen op de voorgrond. Een snel intredende werking maakt een gemakkelijke overgang van intraveneuze naar subcutane injecties mogelijk met een minimaal risico op hyperglycemie en zonder het staken van intraveneuze insuline. Een goed geplande overschakeling vereist dat de eerste dosis subcutane insuline ten minste 1 uur vóór het staken van de infusie wordt toegediend (voor kortwerkende subcutane insulines; idealiter 2-3 uur voor langwerkende subcutane insulines).16 het gebruik van ultrasnelle analogen, zoals FIAsp, biedt praktische en pragmatische voordelen in deze setting.
Subcutaan gebruik
wanneer prandiale insuline subcutaan wordt gebruikt, kan deze worden gebruikt als onderdeel van een basaal plus -, basaalbolus-of uitsluitend prandiaal schema.In al deze regimes wordt de insuline vóór de maaltijd toegediend. De ideale injectie–maaltijd tijdspanne varieert afhankelijk van de prandiale bereiding. Hoewel alle prandiale insulines werkzaam zijn in deze omstandigheden, zijn de veiligheidsdraagbaarheid en het gemak van de patiënt de beslissende factoren bij het maken van een op de patiënt gerichte keuze voor insuline. Kortwerkende humane insuline blijft de zuinigste insuline ter wereld, maar is mogelijk niet beschikbaar in bepaalde landen. Humane normale insuline moet 30 minuten voor een maaltijd worden ingespoten, maar dit beperkt de flexibiliteit.19 de snelwerkende analogen bieden meer flexibiliteit en worden in dit opzicht overtroffen door ultrasnelle analogen. Terwijl aspart, lispro en glulisine direct voor een maaltijd kunnen worden geïnjecteerd, kan FIAsp tot 20 minuten na een maaltijd worden ingespoten20, maar de beschikbaarheid kan van land tot land verschillen.
een ander voordeel van de ultrasnel werkende FIAsp is de snellere aanvang en piek van werking, wat leidt tot een betere oplossing van 1 uur postprandiale glycemie.Dit is nuttig in klinische situaties zoals zwangerschapsdiabetes en door corticosteroïden geïnduceerde diabetes, en bij mensen met voedingsvoorkeuren voor maaltijden met een hoge koolhydraten-en een hoge glycemische index. De relatief snellere vermindering van de insulinewerking vertaalt zich in een lager risico op hypoglykemie vóór de maaltijd met FIAsp (omdat de totale werkingsduur van deze insuline iets minder is dan insuline aspart). In dezelfde context zijn er gegevens die suggereren dat er een verminderd risico is op nachtelijke hypoglykemie bij gebruik van FIAsp tijdens het eten, vanwege de verminderde werkingsduur, in vergelijking met snelwerkende insuline analogen (aspart, lispro of glulisine) waarvan de werkingsduur langer kan duren tot de nacht.Dit vermindert de mate van ongemak in de levensstijl van de patiënt met betrekking tot het gebruik van prandiale insuline, en geeft meer vrijheid bij het plannen van lichamelijke activiteit, lichaamsbeweging of vrijetijdsactiviteiten zoals eten in een restaurant waar de hoeveelheid koolhydraten/calorieën onvoorspelbaar kan zijn (en waar FIAsp kan worden ingenomen na het voltooien van de maaltijd). Het elimineert ook de noodzaak voor een 3 + 3 maaltijd patroon dat conventioneel is voorgeschreven in basale bolus regimes.
Het vermogen om snel – en ultrasnel werkende insulines onmiddellijk VOOR of zelfs na een maaltijd te injecteren maakt het mogelijk de insulinedosis aan te passen aan de hand van het aantal eetlust of het aantal koolhydraten. Deze flexibiliteit is vooral voordelig bij zeer jonge en oudere mensen en bij mensen met verminderde eetlust, misselijkheid of het risico op braken, zoals mensen met een nier -, lever-of bovenste gastro-intestinale stoornis. In in-vivo-onderzoeken is gemeld dat FIAsp snellere kinetiek vertoont als het intradermaal wordt geïnjecteerd.

insulinepompen
insulinepomptherapie is gebaseerd op het gebruik van kortwerkende of prandiale insuline als continue subcutane infusie, om de basale insulinespiegels op peil te houden. Prandiale dosering wordt verkregen door tijdens de maaltijd op de pompknoppen te drukken op basis van vooraf vastgestelde insuline-koolhydraatverhoudingen. Dit insulineafgiftevoertuig past de basale insulinesnelheden en bolusinsulinesnelheden nauwkeuriger aan, vooral bij type 1 diabetici en broze diabetici. Nieuwere technologieën, zoals continue glucosebewakingssystemen, worden gecombineerd met nieuwere pompen (bijvoorbeeld de MiniMed™ 670G, Medtronic, Dublin, Ierland) en kunnen de basale snelheden in deze pompen automatisch aanpassen op basis van de bloedglucosewaarden van de patiënt, met behulp van zelflerende cloud linked algoritmes (IBM Watson cloud gebruikt door Medtronic 670G closed loop hybrid system).
de fysisch-chemische verschillen tussen de verschillende insulines leiden tot verschillen in stabiliteit, compatibiliteit en bruikbaarheid in insulinepomp of Infusiesystemen. In studies bleek insuline aspart stabieler te zijn dan insuline glulisine tijdens continue subcutane insuline-infusie wat betreft fysische stabiliteit tegen de vorming van onoplosbare insulinefibrillen en chemische stabiliteit wat betreft de vorming van oplosbare hoogmoleculaire eiwitten.
flexibiliteit en prandiale insuline
bij patiëntgerichte behandeling van diabetes moet men proberen een effectieve, veilige glycemische controle te bieden, met minimale inbraak in de levensstijl van de patiënt. De farmacodynamische en farmacokinetische eigenschappen van een prandiale insuline moeten het mogelijk maken flexibiliteit te bieden in de wijze van toediening en het tijdstip van toediening, de dosering, de keuze van het maalpatroon en het vermogen om lichamelijke activiteit, lichaamsbeweging of vrijetijdsbesteding te plannen. Deze extra functie kan de therapietrouw van de patiënt ook verbeteren.Moderne ultrasnelle prandiale insulines kunnen deze flexibiliteit bieden. Indien de beschikbaarheid, de toegankelijkheid en de betaalbaarheid geen punt van zorg zijn, verdient het gebruik van dergelijke insulinepreparaten de voorkeur bij de behandeling van diabetes. Klinische situaties die preferentiële indicaties zijn voor FIAsp worden vermeld in Tabel 3.
wij herhalen dat, ongeacht het gebruikte insulinepreparaat, de juiste injectietechniek moet worden gevolgd. Er is geen vervanging voor een juiste insulinetechniek, die ervoor zorgt dat de juiste dosis insuline op een comfortabele manier op het juiste moment in gezond subcutaan weefsel wordt toegediend.
samenvatting
Deze korte review biedt een patiëntgerichte benadering en klinisch georiënteerd inzicht in het gebruik van verschillende prandiale insulines. Het classificeert en beschrijft deze preparaten, en deelt suggesties met betrekking tot hun rationeel gebruik als intraveneuze en tijdelijke subcutane insuline. Dit artikel onderstreept de flexibiliteit die ultrasnel werkende insuline vandaag in diabeteszorg toelaat.