Idiopathic intracranial hypertension
Assessment | Biopsychology | Comparative |Cognitive | Developmental | Language | Individual differences |Personality | Philosophy | Social |
Methods | Statistics |Clinical | Educational | Industrial |Professional items |World psychology |
Biological:Behavioural genetics · Evolutionary psychology · Neuroanatomy · Neurochemistry · Neuroendocrinology ·Neuroscience · Psychoneuroimmunology · Physiological Psychology · Psychopharmacology(Index, Outline)
MRI brain.jpg|
| ICD-10 | G932 | |
|---|---|---|
| ICD-9 | 348.2 | |
| OMIM | 243200 | |
| DiseasesDB | 1331 | |
| MedlinePlus | 000351 | |
| eMedicine | neuro/329 oph/190 neuro/537 | |
| Ok | {{{MeshNumber}}} | |
Idiopatická intrakraniální hypertenze (IIH), někdy nazývá starší názvy benigní intrakraniální hypertenze (BIH) nebo pseudotumor cerebri (PTC), je neurologická porucha, která se vyznačuje tím, zvýšený nitrolební tlak (tlak kolem mozku) v nepřítomnosti nádoru nebo jiných onemocnění. Hlavními příznaky jsou bolest hlavy, nevolnost a zvracení, stejně jako pulzující tinnitus (bzučení v uších synchronní s pulsem), dvojité vidění a další vizuální příznaky. Pokud se neléčí, může to vést k otoku optického disku v oku, což může vést ke ztrátě zraku.
IIH je diagnostikován mozkovým skenem (k vyloučení jiných příčin) a lumbální punkcí; lumbální punkce může také poskytnout dočasnou a někdy trvalou úlevu od příznaků. Někteří reagují na léky (s lékem acetazolamidem), ale jiní vyžadují operaci ke zmírnění tlaku. Tento stav se může objevit ve všech věkových skupinách, ale je nejčastější u mladých žen, zejména u žen s obezitou.
příznaky
nejčastějším příznakem IIH je bolest hlavy, která se vyskytuje téměř ve všech (92-94%) případech. Je charakteristicky horší ráno, zobecněný charakter a pulzující v přírodě. To může být spojeno s nevolností a zvracením. Bolest hlavy může být zhoršena jakoukoli aktivitou, která dále zvyšuje intrakraniální tlak, jako je kašel a kýchání. Bolest může být také zaznamenána na krku a ramenou. Mnoho z nich má pulzující tinnitus, whooshing pocit v jednom nebo obou uších (64-87%); tento zvuk je synchronní s pulsem. Různé další příznaky, jako je necitlivost končetin, generalizovaná slabost, ztráta čichu a nekoordinace, jsou hlášeny vzácněji; žádné nejsou specifické pro IIH. U dětí mohou být přítomny četné nespecifické příznaky a příznaky.
zvýšený tlak vede ke stlačení a trakci kraniálních nervů, skupiny nervů, které vznikají z mozkového kmene a dodávají obličej a krk. Nejčastěji se jedná o abducensův nerv (šestý nerv). Tento nerv dodává sval, který táhne oko ven. Ti s šestou nervovou obrnou proto zažívají horizontální dvojité vidění, které je horší při pohledu na postiženou stranu. Vzácněji jsou postiženy okulomotorický nerv a trochleární nerv (třetí a čtvrtá nervová obrna); oba hrají roli v pohybech očí. Obličejový nerv (sedmý lebeční nerv) je občas ovlivněn-výsledkem je úplná nebo částečná slabost svalů výrazu obličeje na jedné nebo obou stranách obličeje .
zvýšený tlak vede k papilému, což je otok optického disku, místa, kde optický nerv vstupuje do oční bulvy. K tomu dochází prakticky ve všech případech IIH, ale ne každý z toho zažívá příznaky. Ti, kteří mají příznaky, obvykle hlásí „přechodné vizuální zatemnění“, epizody obtížného vidění, které se vyskytují v obou očích, ale ne nutně současně. Dlouhodobé neléčené papilledema vede k ztráta zraku, zpočátku na periferii, ale postupně směrem k centru vidění.
Fyzikální vyšetření nervového systému je obvykle normální, na rozdíl od přítomnosti edém oční papily, což je vidět na vyšetření očí s malého zařízení, které se nazývá oftalmoskop nebo podrobněji s fundus kamerou. Pokud jsou abnormality hlavového nervu, může být si všiml na oční vyšetření ve formě šilhání (třetí, čtvrtý, nebo šestý nervu), nebo jako obrna lícního nervu. Pokud je papilém dlouhodobý, mohou být zorné pole zúžené a zraková ostrost může být snížena. Doporučuje se testování zorného pole automatizovanou (Humphreyovou) perimetrií, protože jiné metody testování mohou být méně přesné. Dlouhodobý papilledém vede k optické atrofii, při které disk vypadá bledě a ztráta zraku má tendenci být pokročilá.
příčiny
„idiopatické“ znamená „neznámé etiologie“. Proto lze IIH diagnostikovat pouze tehdy, pokud neexistuje alternativní vysvětlení symptomů. Isotretinoin pro akné), dlouhodobá tetracyklinová antibiotika (pro různé kožní stavy) a hormonální antikoncepce. Existuje mnoho dalších onemocnění, většinou vzácných stavů, které mohou vést k intrakraniální hypertenzi. Pokud existuje základní příčina, stav se nazývá „sekundární intrakraniální hypertenze“. Časté příčiny sekundární nitrolební hypertenze patří obstrukční spánková apnoe (souvisejících se spánkem poruchy dýchání), systémový lupus erythematosis (SLE), chronické onemocnění ledvin a Behcetova nemoc.
mechanismus
příčina IIH není známa. Pravidlo Monro-Kellie uvádí, že intrakraniální tlak (doslova: tlak uvnitř lebky) je určen množstvím mozkové tkáně, mozkomíšního moku (CSF) a krve uvnitř kostní lebeční klenby. Existují tedy tři teorie, proč by mohl být tlak v IIH zvýšen: přebytek produkce CSF, zvýšený objem krve nebo mozkové tkáně nebo obstrukce žil, které odvádějí krev z mozku.
první teorie, teorie zvýšené produkce mozkomíšního moku, byla navržena v časných popisech onemocnění. Neexistují však žádná experimentální data, která by podporovala roli tohoto procesu v IIH.
druhá teorie předpokládá, že zvýšený průtok krve do mozku nebo zvýšení samotné mozkové tkáně může mít za následek zvýšený tlak. Málo důkazů nashromáždil na podporu tvrzení, že zvýšený průtok krve hraje roli, ale oba vzorky z biopsie a různé typy skenování mozku ukázaly zvýšený obsah vody v mozkové tkáni. Zůstává nejasné, proč by tomu tak mohlo být.
třetí teorie naznačuje, že průtok krve z mozku může být narušen nebo přetížen. Pouze u malé části pacientů bylo prokázáno základní zúžení mozkových dutin nebo žil. Přetížení žilní krve může být důsledkem obecně zvýšeného žilního tlaku, který je spojen s obezitou.
diagnóza
diagnóza může být podezřelá na základě anamnézy a vyšetření. K potvrzení diagnózy a vyloučení alternativních příčin je zapotřebí několik vyšetřování; další vyšetřování lze provést, pokud historie není typická nebo je u pacienta pravděpodobnější alternativní problém: děti, muži, starší lidé nebo ženy, které nemají nadváhu.
vyšetření
Neuroimaging, obvykle pomocí počítačové tomografie (CT / CAT) nebo zobrazování magnetickou rezonancí (MRI), vylučuje masové léze. V IIH tyto skeny může být normální, i když malé, nebo štěrbina-jako komorách a „empty sella znamení“ (zploštění hypofýzy v důsledku zvýšeného tlaku) může být viděn. MR venogram je také provedena ve všech případech (nebo podle některých odborníků pouze v atypických případech), aby se vyloučila možnost žilní obstrukce nebo mozková žilní trombóza sinus.
lumbální punkce se provádí pro měření otevíracího tlaku a pro získání mozkomíšního moku (CSF) k vyloučení alternativních diagnóz. Pokud se zvýší otevírací tlak, může být CSF odstraněn pro úlevu (viz níže). CSF se vyšetřuje na abnormální buňky, hladiny glukózy a bílkovin; v IIH jsou všechny v normálních mezích. Měření tlaku může být příležitostně normální i přes velmi sugestivní příznaky. To lze přičíst skutečnosti, že tlak CSF může v průběhu dne kolísat. Pokud podezření zůstává vysoké, může být nutné provést dlouhodobější sledování ICP tlakovým katétrem.
klasifikace
původní kritéria pro IIH popsal Dandy v roce 1937.
1Signs & příznaky zvýšeného ICP – CSF tlak >25 cmH2O
2No lokalizaci známky s výjimkou abducens nervu
3Normal složení CSF
4Normal na malé (štěrbina) komor na zobrazovacích bez nitrolební hmotnost
Jsou modifikované podle Smith v roce 1985, aby se stal „modifikované Dandy kritéria“. Smith zahrnoval použití pokročilejšího zobrazování: Dandy vyžadoval ventrikulografii, ale Smith to nahradil počítačovou tomografií. V dokumentu z roku 2001 Digre a Corbett dále upravili dandyho kritéria. Přidali požadavek, aby byl pacient vzhůru a ve střehu, protože kóma vylučuje odpovídající neurologické vyšetření a vyžaduje vyloučení žilní sinusové trombózy jako základní příčiny. Dále dodávají požadavek, aby nebyla nalezena žádná jiná příčina zvýšeného ICP.
1Symptoms zvýšeného nitrolebního tlaku (bolest hlavy, nevolnost, zvracení, přechodné vizuální obscurations, nebo papilledema)
2No lokalizaci známky s výjimkou abducens (šestá) nervu
3 pacient je vzhůru a ve střehu.
4Normal CT/MRI nálezy bez známek trombózy
5LP otevírací tlak >25 cmH2O a normální biochemické a cytologické složení CSF
6No další vysvětlení zvýšeného nitrolebního tlaku,
V roce 2002 recenze, Friedman a Jacobson navrhnout alternativní sada kritérií, odvozených od Smitha. Ty vyžadují absenci příznaků, které nelze vysvětlit diagnózu IIH, ale nevyžadují skutečnou přítomnost jakýchkoli příznaků (jako například bolest hlavy) připadající na IIH. Tato kritéria vyžadují také lumbální punkce se provádí u pacienta ležícího bokem, jako lumbální punkce provádí ve vzpřímené poloze vsedě může vést k uměle vysokým měření tlaku. Friedman a Jacobson také netrvají na panu venografii pro každého pacienta; spíše je to nutné pouze v atypických případech (viz „diagnóza“ výše).
léčba
primárním cílem léčby IIH je prevence ztráty zraku a slepoty, stejně jako kontrola symptomů. IIH se léčí hlavně snížením tlaku mozkomíšního moku a případně úbytkem hmotnosti. IIH může vyřešit po počáteční léčbě, může jít do spontánní remise (i když to může ještě relapsu v pozdější fázi), nebo může pokračovat chronicky.
lp
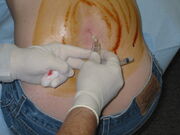
lumbální punkce v průběhu. Velká oblast na zádech byla omyta dezinfekčním prostředkem na bázi jódu a zanechala hnědé zbarvení. Na tomto obrázku je pacient usazen vzpřímeně, což může usnadnit provedení postupu, ale činí jakékoli měření otevíracího tlaku nespolehlivým.
prvním krokem v příznaku ovládání je drenáž mozkomíšního moku lumbální punkcí. Pokud je to nutné, může být provedeno současně s“ diagnostickým “ LP. V některých případech to stačí ke kontrole příznaků a není nutná žádná další léčba.
postup lze v případě potřeby opakovat, ale obecně se to bere jako podnět, že pro kontrolu symptomů a zachování zraku může být vyžadována další léčba; opakované LP jsou pacienty považovány za nepříjemné. Opakované LP jsou někdy nutné k naléhavému řízení ICP, pokud se vidění rychle zhorší.
Léky
nejlepší-studoval lékařské ošetření je acetazolamid (Diamox), který účinkuje prostřednictvím inhibice enzymu karboanhydrázy a to snižuje produkce CSF o šest až 57 procent. Může způsobit příznaky hypokalémie (nízké hladiny draslíku v krvi), které zahrnují svalovou slabost a brnění v prstech. Acetazolamid nelze použít v těhotenství, protože se ukázalo, že způsobí embryonálních abnormality ve studiích na zvířatech a na lidech bylo prokázáno, že způsobuje metabolické acidózy jakož i narušení v krvi, hladiny elektrolytu v novorozence. Diuretický furosemid se někdy používá, pokud acetazolamid není tolerován, ale to má malý účinek na ICP.
při kontrole bolesti hlavy mohou být použita různá analgetika (léky proti bolesti). Kromě konvenčních látek, jako je paracetamol, nízká dávka antidepresivního amitriptylinu a antikonvulzivního topiramátu prokázaly určitý další přínos pro úlevu od bolesti.
užívání steroidů ke snížení ICP je kontroverzní; mohou být použity v silné papilledema, ale jinak jejich použití se nedoporučuje.
chirurgie
při léčbě IIH existují dva hlavní chirurgické postupy: dekomprese pláště optického nervu a fenestrace a posun. Chirurgie by za normálních okolností byla nabízena pouze tehdy, pokud je lékařská terapie neúspěšná nebo není tolerována. Volba mezi těmito dvěma postupy závisí na převládajícím problému v IIH. Ani jeden postup není dokonalý: oba mohou způsobit významné komplikace a oba mohou nakonec selhat při kontrole příznaků. Neexistují žádné randomizované kontrolované studie, které by vedly k rozhodnutí o tom, který postup je nejlepší.
fenestrace očního nervu je oftalmologická operace, která zahrnuje provedení řezu v výstelce pojivové tkáně zrakového nervu v jeho části za okem. Není zcela jasné, jak chrání oko ze zvýšil tlak, ale to může být důsledkem buď odklon CSF na oběžnou dráhu nebo vytvoření prostoru jizevnaté tkáně, která snižuje tlak. Účinky na samotný intrakraniální tlak jsou skromnější. Navíc postup může vést k významným komplikacím, včetně slepoty u 1-2%. Postup je proto doporučeno především u těch, kteří mají omezené bolesti hlavy příznaky, ale významné papilledema nebo vyhrožoval vidění, nebo u těch, kteří podstoupili neúspěšné léčby s zkratu, nebo mají kontraindikace pro derivační operaci.
Vypínací operace, obvykle provádí tím, že neurochirurgové, zahrnuje vytvoření conduit které CSF může být vypuštěn do jiné tělní dutiny. Počáteční postup je obvykle lumboperitoneální (LP) zkrat, který spojuje subarachnoidální prostor v bederní páteři s peritoneální dutinou. Obecně je v okruhu zahrnut tlakový ventil, aby se zabránilo nadměrnému odtoku, když je pacient vzpřímený, a proto má relativně vysoký ICP. Posun LP poskytuje dlouhodobou úlevu přibližně v polovině případů; jiné vyžadují revizi zkratu, často při více než jedné příležitosti-obvykle kvůli obstrukci zkratu. Pokud lumboperitoneální zkrat potřebuje opakované revize, lze zvážit ventrikuloatriální nebo ventrikuloperitoneální zkrat. Tyto shunty jsou vloženy do jedné z bočních komor mozku, obvykle stereotaktickou chirurgií,a pak jsou spojeny buď s pravou síní srdce nebo peritoneální dutinou. Vzhledem ke snížené potřebě revizí v komorových zkratech je možné, že se tento postup stane prvním typem léčby zkratu.
v případech těžké obezity bylo prokázáno, že bypass žaludku vede k výraznému zlepšení symptomů.
Prognóza
není známo, jaké procento lidí s IIH odvádět spontánně, a jaké procento bude rozvíjet chronické onemocnění.
IIH obvykle neovlivňuje délku života. Hlavní komplikace z IIH vznikají z neléčeného nebo rezistentního papilledému. V různých sériích případů se uvádí, že dlouhodobé riziko, že vidění bude významně ovlivněno IIH, leží kdekoli mezi 10 a 25%.
epidemiologie
výskyt IIH je silně určen pohlavím a tělesnou hmotností. Údaje u žen jsou u žen ve věku 20 až 45 let.
v průměru se IIH vyskytuje u přibližně 1 na 100 000 lidí a může se vyskytnout u dětí a dospělých. Střední věk při diagnóze je 30. IIH se vyskytuje převážně u žen, zejména ve věku 20-45 let, které jsou čtyřikrát až osmkrát častěji postiženy než muži. Nadváha a obezita silně předurčují člověka k IIH: ženy, které jsou více než deset procent nad jejich ideální tělesné hmotnosti, je třináctkrát větší pravděpodobnost vzniku IIH, a toto číslo stoupá na devatenáct krát u žen, které jsou více než dvacet procent více než jejich ideální tělesné hmotnosti. U mužů tento vztah také existuje, ale nárůst je pouze pětinásobný u těch nad 20% nad jejich ideální tělesnou hmotností.
navzdory několika zprávám o IIH v rodinách neexistuje žádná známá genetická příčina IIH. Lidé ze všech etnik se mohou rozvíjet IIH. U dětí není rozdíl ve výskytu mezi muži a ženami.
z národních databází hospitalizací se zdá, že potřeba neurochirurgické intervence pro IIH se v období mezi lety 1988 a 2002 výrazně zvýšila. To bylo připisováno alespoň částečně rostoucí prevalenci obezity, ačkoli některé z tohoto nárůstu lze vysvětlit zvýšenou popularitou posunování přes fenestraci pláště optického nervu.
Historie
první zpráva o IIH byl německý lékař Heinrich Quinckeho, který popsal to v roce 1893 pod názvem serózní meningitidy. Termín „pseudotumor cerebri“ zavedl v roce 1904 jeho krajan Max Nonne. V literatuře se následně objevilo mnoho dalších případů; v mnoha případech může zvýšený intrakraniální tlak skutečně vyplynout ze základních podmínek. Například, otitic hydrocefalus uvádí Londýnský neurolog Sir Charles Symonds může mít za následek z žilní trombóza sinus způsobeno tím, infekce středního ucha. Diagnostická kritéria pro IIH byla vyvinuta v roce 1937 Baltimorským neurochirurgem Walterem Dandym; Dandy také zavedl subtemporální dekompresivní chirurgii při léčbě stavu.
termíny “ benigní „a“ pseudotumor “ pocházejí ze skutečnosti, že zvýšený intrakraniální tlak může být spojen s nádory mozku. U pacientů, u kterých nebyl nalezen žádný nádor, byla proto diagnostikována „pseudotumor cerebri“ (onemocnění napodobující nádor na mozku). Nemoc byla v roce 1955 přejmenována na „benigní intrakraniální hypertenzi“, aby se odlišila od intrakraniální hypertenze v důsledku život ohrožujících onemocnění(jako je rakovina); nicméně, to bylo také cítil být zavádějící, protože jakékoliv onemocnění, které může slepý, někdo by neměla být myšlenka jako benigní, a název byl proto revidován v roce 1989 na „idiopatické (bez zjistitelné příčiny) nitrolební hypertenze“.
Shunt chirurgie byla zavedena v roce 1949; zpočátku byly použity ventrikuloperitoneální shunty. V roce 1971 byly hlášeny dobré výsledky s lumboperitoneálním posunem. Negativní zprávy o posunování v roce 1980 vedl na krátké období (1988-1993), během něhož zrakového nervu prosvětlovací (které byly původně popsány v nesouvisejícím stavu v roce 1871) bylo více populární. Od té doby se doporučuje převážně posun, až na občasné výjimky.
Viz také
- vysoký krevní tlak
- 1.00 1.01 1.02 1.03 1.04 1.05 1.06 1.07 1.08 1.09 1.10 1.11 1.12 1.13 1.14 1.15 1.16 1.17 1.18 1.19 1.20 1.21 1.22 1.23 1.24 1.25 1.26 1.27 Pojivo DK, Horton JC, Lawton MT, McDermott MW (Březen 2004). Idiopatická intrakraniální hypertenze. Neurochirurgie 54 (3): 538-51; diskuse 551-2.
- Sismanis A (červenec 1998). Pulzující tinnitus. 15 let zkušeností. Am J Otol 19 (4): 472-7.
- 3.0 3.1 3.2 3.3 3.4 3.5 3.6 Soler D, Cox T, Bullock P, Calver DM, Robinson RO (Leden 1998). Diagnostika a léčba benigní intrakraniální hypertenze. Oblouk. Dis. Dítě. 78 (1): 89–94.
- 4.0 4.1 4.2 4.3 4.4 4.5 4.6 4.7 4.8 Friedman DI, Jacobson DM (2002). Diagnostická kritéria pro idiopatickou intrakraniální hypertenzi. Neurologie 59 (10): 1492-1495.
- 5.00 5.01 5.02 5.03 5.04 5.05 5.06 5.07 5.08 5.09 5.10 5.11 5.12 5.13 5.14 5.15 5.16 5.17 5.18 Acheson JF (2006). Idiopathic intracranial hypertension and visual function. Br. Med. Bull. 79-80 (1): 233–44.
- 6.0 6.1 6.2 Dandy WE (October 1937). Intracranial pressure without brain tumor – diagnosis and treatment. Ann. Surg. 106 (4): 492–513.
- Smith JL (1985). Whence pseudotumor cerebri?. J. Clin. Neuroophthalmol. 5 (1): 55–6.
- 8.0 8.1 Digre KB, Corbett JJ (2001). Idiopathic intracranial hypertension (pseudotumor cerebri): A reappraisal. Neurologist 7: 2–67.
- Curry WT, Butler WE, Barker FG (2005). Rychle rostoucí výskyt postupů posunování mozkomíšního moku pro idiopatickou intrakraniální hypertenzi ve Spojených státech, 1988-2002. Neurochirurgie 57 (1): 97-108; diskuse 97-108.
- Quincke HI (1893). Meningitida serosa. Sammle. Klin. Vortr. 67: 655.
- Nonne M (1904). Ueber Falle vom Symptomkomplex „Tumor Cerebri“ mit Ausgang in Heilung (Pseudotumor Cerebri). Dtsch. Z. Nervenheilk. 27 (3-4): 169–216.
- 12.0 12.1 12.2 Johnston I (2001). Historický vývoj konceptu pseudotumoru. Neurochirurg. Focus 11 (2): 1.
- Symonds CP (1931). Otitický hydrocefalus. Brain 54 (3705): 55-71.
- Foley J (1955). Benígní formy intrakraniální hypertenze; toxický a otitický hydrocefalus. Brain 78 (1): 1-41.
- Corbett JJ, Thompson HS (Říjen 1989). Racionální řízení idiopatické intrakraniální hypertenze. Oblouk. Neurol. 46 (10): 1049–51.
- Bandyopadhyay S (2001). Pseudotumor cerebri. Oblouk. Neurol. 58 (10): 1699–701.
- Idiopathic intracranial hypertension at the Open Directory Project
|
v·d·e
Nervous system disorders, primarily CNS (G04–G47, 323–349) |
||||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Inflammation |
|
Both/either
|
||||||||||||||||||||||
| Brain/ encephalopathy |
|
|||||||||||||||||||||||
| Spinal cord/ myelopathy |
Syringomyelia · Syringobulbia · Morvan’s syndrome · Vascular myelopathy (Foix-Alajouanine syndrome) · Spinal cord compression |
|||||||||||||||||||||||
| Both/either |
|
|
||||||||||||||||||||||
| {| class=“navbox collapsible nowraplinks“ style=“margin:auto; „ | ||||||||||||||||||||||||
|
··
|
||||||||||||||||||||||||
|
||||||||||||||||||||||||
|}
This page uses Creative Commons Licensed content from Wikipedia (view authors).