Nouvelles perspectives en chirurgie périapicale: Ostectomie et ostéotomie
21 mars 2019 / Catégories: Dentisterie numérique, Dentisterie implantaire

Cervera Ballester, Juan

Menéndez Grandson, Isabel

Soto Peñaloza, David

Peñarrocha Diago, Maria

Peñarrocha Oltra, David
Résumé
Objectif
L’objectif de cette étude était d’examiner les facteurs chirurgicaux liés à l’ostectomie en chirurgie périapicale et leur relation avec le pronostic.
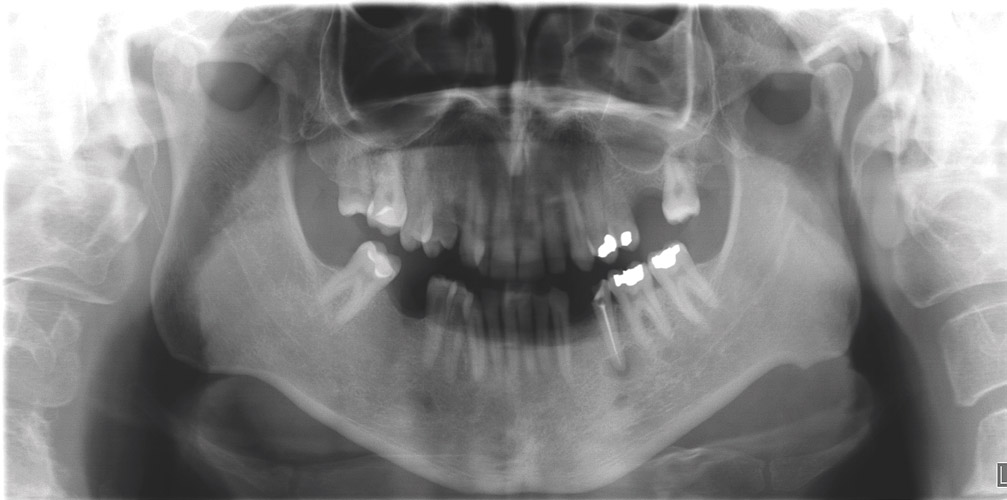 Fig. 1a
Fig. 1a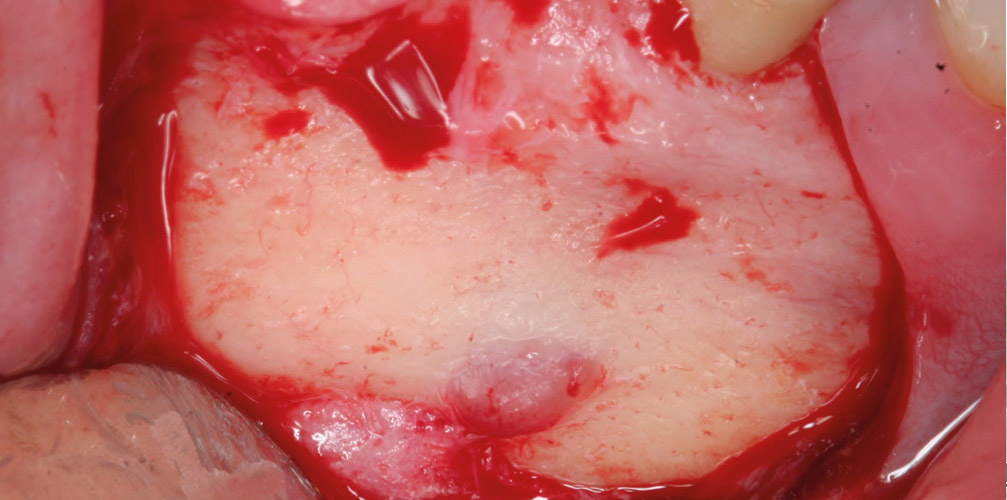 Fig. 1b
Fig. 1b
Méthode
Différentes techniques ont été mises à jour pour obtenir un accès adéquat à la lésion périapicale. Le contrôle visuel des racines affectées est important pour un résultat réussi en chirurgie périapicale; pour cette raison, le tissu osseux de l’os cortical vestibulaire doit être retiré par une ostectomie ou une ostéotomie.
Résultats
La technique utilisée et la quantité d’os prélevée doivent être analysées en préopératoire, car elles auront une relation directe avec les structures anatomiques environnantes, le temps de guérison et la nécessité d’effectuer des techniques de régénération osseuse.
Conclusion
Avec l’utilisation de techniques microchirurgicales, la taille de l’ostectomie ne doit pas dépasser 5 mm afin de réduire le temps de guérison et d’améliorer ainsi le pronostic de la chirurgie périapicale. L’ostéotomie est une technique alternative qui permet de préserver l’os cortical externe, mais qui a été peu étudiée.
Ostectomie; ostéotomie; chirurgie périapicale; chirurgie endodontique; pronostic.
 Fig. 1c
Fig. 1c
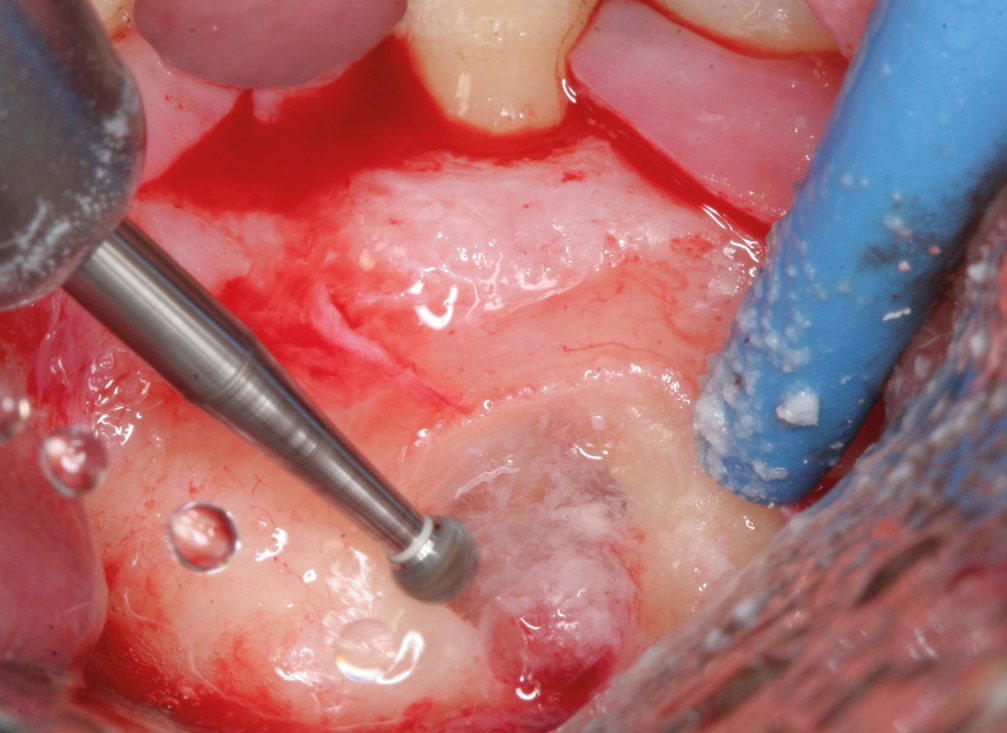 Fig. 1d
Fig. 1d
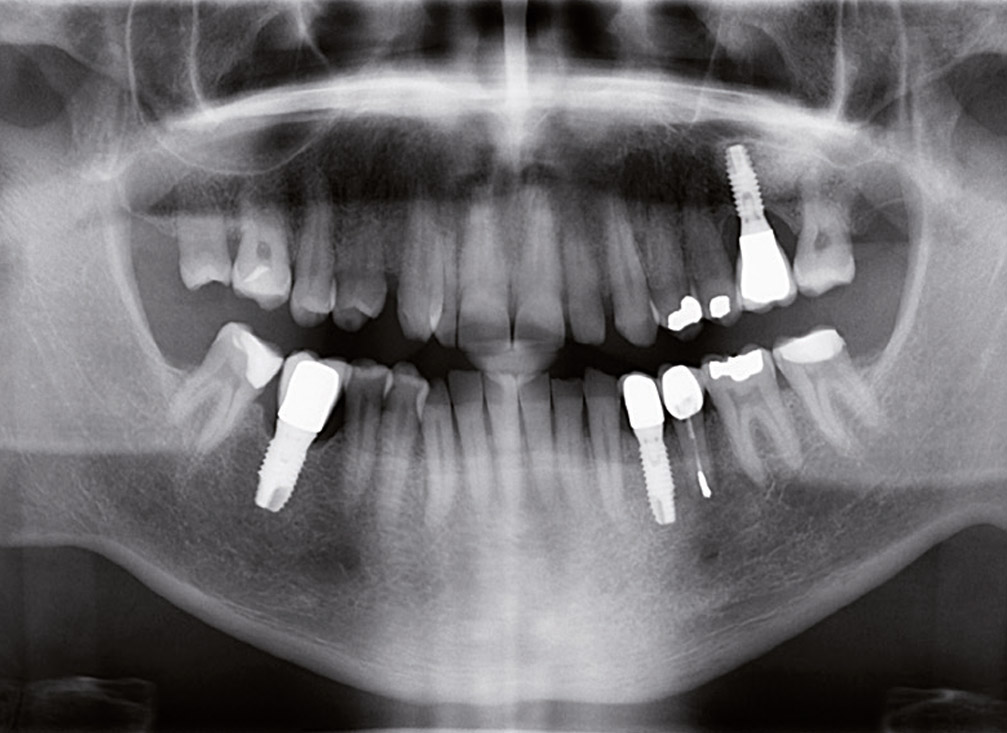 Fig. 1e
Fig. 1e
Introduction
La chirurgie périapicale comporte 3 procédures: résection de l’extrémité de la racine, préparation de la cavité de l’extrémité de la racine et étanchéité bactérienne du système canalaire à l’extrémité de la racine coupée avec un remplissage rétrograde. Pour cela, il est nécessaire d’enlever le tissu pathologique inflammatoire périapical pour atteindre l’apex dentaire.1Von Arx T. Chirurgie apicale: un examen des techniques et des résultats actuels. → Dent saoudienne J. 2011 Jan; 23 (1): 9-15. Il y a de nombreuses années, en 1845, Hullinhen a proposé une trépanation chirurgicale à travers les tissus mous et les os et dans la pulpe pour soulager un processus pulpaire pathologique.2 Académie américaine des Sciences dentaires; Dexter JE. Histoire des sciences dentaires et orales en Amérique. → Philadelphie: SS Blanc; 1876. 271 pages. À l’heure actuelle, pour accéder à la lésion périapicale et obtenir un contrôle visuel des racines touchées, le tissu mou doit être soulevé et le tissu osseux de l’os cortical vestibulaire doit être retiré par une ostectomie ou une ostéotomie.3Von Arx T, Walker WA. Instruments microchirurgicaux pour la préparation de la cavité radiculaire après l’apicoectomie: une revue de la littérature. → Traumatologie Endodermique. 2000 Avril; 16(2): 47-62. Dans certains cas, la lésion périapicale pathologique a déjà perforé l’os cortical, offrant un accès direct à l’apex et permettant l’élimination du tissu pathologique avec seulement un remodelage de l’os périphérique.
Avant la chirurgie, il est important de calculer sur une radiographie parallèle la longueur et le nombre de racines, la courbure de celles-ci, la position des sommets et des structures anatomiques importantes, telles que le foramen, le nerf dentaire inférieur et le sinus maxillaire.4Syngcuk K, Gabriele Pecora RA. Atlas des couleurs de la microchirurgie en endodontie. Vol. 9. → Philadelphie: WB Saunders; 2001. 27-28 p. À l’heure actuelle, l’incorporation de la tomodensitométrie à faisceau conique (CBCT) en tant que technique radiographique complémentaire a grandement simplifié le diagnostic et la détection de toutes ces caractéristiques. Ahn et coll. proposition d’introduire un modèle chirurgical guidé par CAD / CAM en chirurgie périapicale afin de minimiser l’étendue de l’ostectomie pour localiser l’apex de la racine dans les cas avec une plaque osseuse buccale épaisse et intacte et de faciliter la chirurgie sur des dents proches de structures anatomiques problématiques.5Rah SY, Kim NH, Kim S, Karabucak B, Kim E. Conception assistée par ordinateur / fabrication assistée par ordinateur – chirurgie endodontique guidée: ostéotomie guidée et localisation de l’apex dans une molaire mandibulaire avec une plaque osseuse buccale épaisse. → J Endod. 2018 Avril; 44 (4): 665-70.
Le but de cette enquête était d’examiner les facteurs chirurgicaux liés à l’ostectomie en chirurgie périapicale et leur relation avec le pronostic.
Technique chirurgicale
L’ostectomie consiste à retirer le tissu osseux de l’os cortical pour atteindre l’apex dentaire. La taille d’une ostectomie dépend de la taille native de la lésion, de l’accès adéquat à l’armamentarium et de la proximité des structures vitales, telles que le nerf mental, le canal mandibulaire et le sinus maxillaire.6Niemczyk SP. Les bases de la microchirurgie endodontique. → Dent Clin Nord Am. 2010 Avril; 54 (2): 375-99. En conclusion, la taille de l’ostectomie doit être aussi petite que possible, mais suffisamment grande pour permettre le curetage de l’ensemble de la lésion périapicale et l’accès aux instruments nécessaires à la chirurgie apicale.
L’ostectomie se fait avec une fraise ronde en carbure de tungstène (taille 6-10) montée sur une pièce à main et une irrigation abondante avec du sérum physiologique (Fig. 1). Récemment, une pièce à main contre-angulaire avec une tête angulaire de 45 ° a été lancée sur le marché pour faciliter l’injection uniquement d’eau et non d’air, afin d’éviter un éventuel emphysème.
Un point entre 2 et 4 mm de l’apex est choisi et un trou est réalisé perpendiculairement à l’axe longitudinal de la dent jusqu’à ce que le tissu dentaire soit atteint. L’ostectomie est ensuite poursuivie par de petits mouvements de la fraise afin de distinguer au toucher la différence entre le cément osseux et le cément racinaire.
Dans les molaires mandibulaires, l’os cortical externe a une densité plus élevée et un angle d’entrée compliqué, de sorte que l’ostectomie doit être plus large pour avoir un bon accès aux racines et pouvoir les identifier clairement, laissant également des défauts osseux plus importants après la chirurgie périapicale, qui peuvent être remplis avec un matériau de greffe osseuse, éventuellement combiné à l’utilisation de membranes.
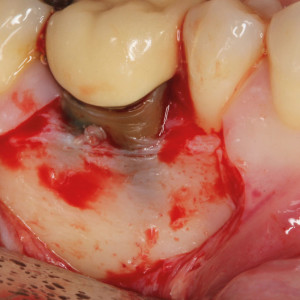 Fig. 2a
Fig. 2a 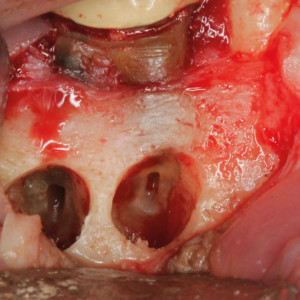 Fig. 2b
Fig. 2b 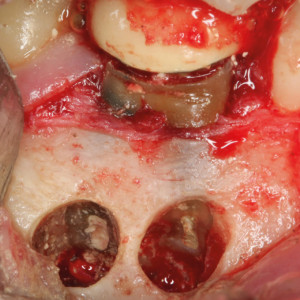 Fig. 2c
Fig. 2c 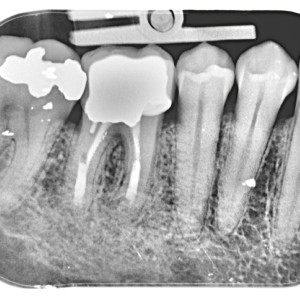 Fig. 2d
Fig. 2d 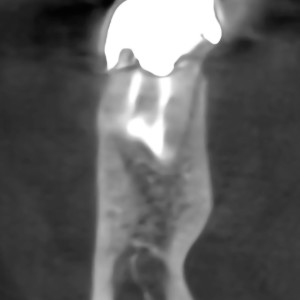 Fig. 2e
Fig. 2eEn 1961, Boyne et al. destruction de la plaque osseuse labiale mesurée après une ostectomie et un curetage périapical.7Boyne PJ, Lyon HW, Miller CW. Les effets des matériaux d’implants osseux sur la régénération du cortex alvéolaire. → Oral Surg Oral Med Pathol Oral. 1961 Mars; 14(3): 369-78. Ils ont constaté que les défauts plus petits (5-8 mm) présentaient une régénération osseuse complète, tandis que les défauts de 9-12 mm présentaient une hernie avec du tissu fibreux. Dix ans plus tard, Hjorting-Hansen et Andreasen ont réalisé des cavités de 5, 6 et 8 mm à travers des plaques buccales et linguales ou uniquement à travers la plaque buccale des mandibules chez 6 chiens adultes.8Hjorting – Hansen E, Andreasen JO. Guérison osseuse incomplète des cavités expérimentales dans les mandibules du chien. → Br J Chirurgie buccale. 1971 Juil; 9 (1): 33-40. Les auteurs ont conclu que la guérison osseuse était liée à la taille de la cavité, ainsi qu’à la question de savoir si les deux plaques corticales avaient été enlevées.
Selon Rubinstein et Kim, il existe une relation directe entre la cicatrisation des plaies et la taille de l’ostectomie: une petite lésion (0-5 mm) a mis 6,40 mois à guérir, une lésion moyenne (entre 6 et 10 mm) 7,25 mois et une lésion importante (supérieure à 10 mm) 11,00 mois.9Rubinstein RA, Kim S. Observation à court terme des résultats de la chirurgie endodontique à l’aide d’un microscope chirurgical et d’un super-EBA comme matériau de remplissage de l’extrémité de la racine. → J Endod. 1999 Jan; 25(1): 43-8. Pour cette raison, dans les molaires mandibulaires, lorsque le diagnostic radiographique confirme la présence de lésions apicales dans les deux racines séparées par un septum osseux intact et sans infiltration de tissu inflammatoire, 2 ostectomies indépendantes peuvent être réalisées pour accéder à chaque racine, créant des défauts osseux plus petits et diminuant le temps de cicatrisation osseuse (Fig. 2). Avec les techniques microchirurgicales, la taille de l’ostectomie est nettement plus petite qu’avec une ostéotomie conventionnelle, 10Kim S, Kratchman S. Concepts et pratiques de chirurgie endodontique modernes: une revue. → J Endod. 2006 Juil; 32 (7):601-23.11 Chong BS, Rhodes JS. Chirurgie endodontique. → Br Dent J. 2014 Mars; 216 (6): 281-90. seulement 4 mm de diamètre. Ceci est juste plus grand qu’une pointe à ultrasons de 3 mm de longueur, mais permet à la pointe de vibrer librement dans la cavité osseuse (Fig. 3).12Kim S, Kratchman S. Concepts et pratiques de chirurgie endodontique moderne: une revue. → J Endod. 2006 Juil; 32(7): 601-23.
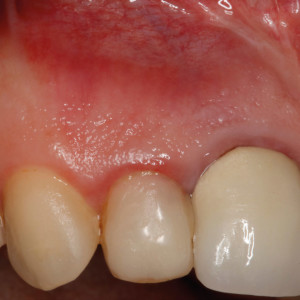 Fig. 3a
Fig. 3a 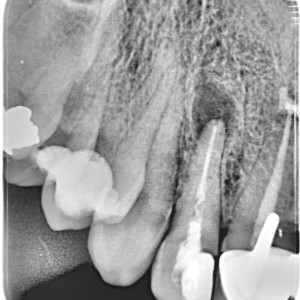 Fig. 3b
Fig. 3b 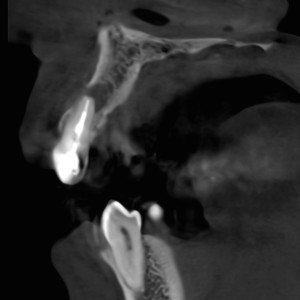 Fig. 3c
Fig. 3c 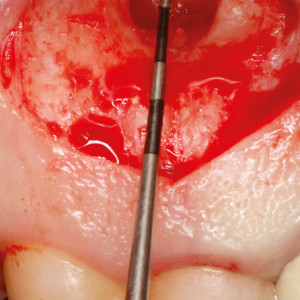 Fig. 3d
Fig. 3d 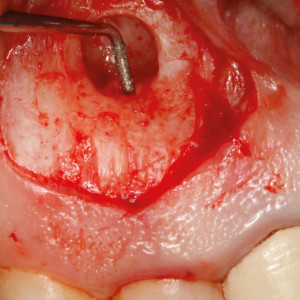 Fig. 3e
Fig. 3e 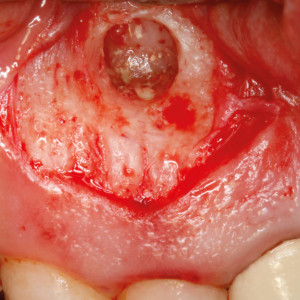 Fig. 3f
Fig. 3f 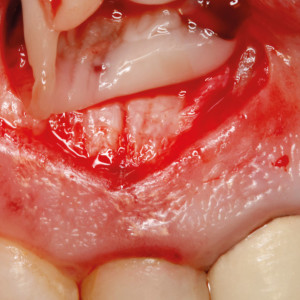 Fig. 3g
Fig. 3g 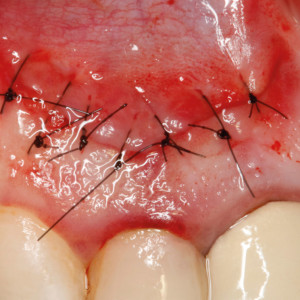 Fig. 3h
Fig. 3h 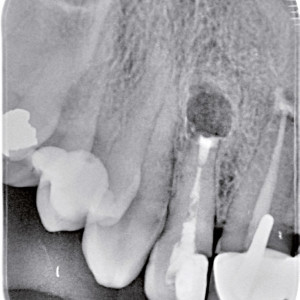 Fig. 3i
Fig. 3i 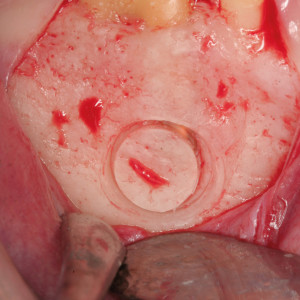 Fig. 4a
Fig. 4a 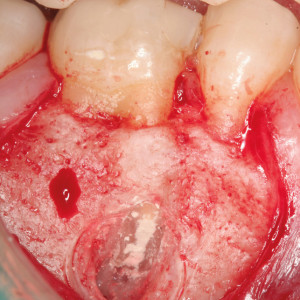 Fig. 4b
Fig. 4b 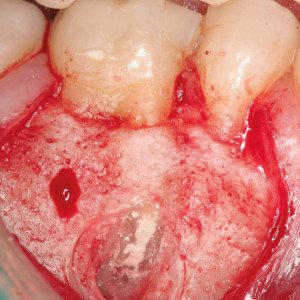 Fig. 4c
Fig. 4c 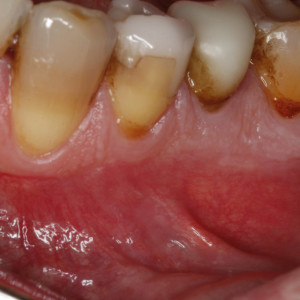 Fig. 5a
Fig. 5a 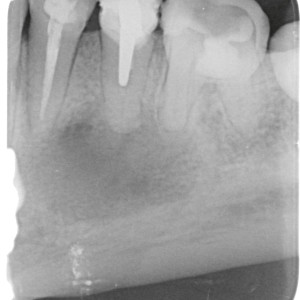 Fig. 5b
Fig. 5b 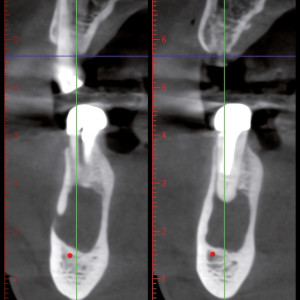 Fig. 5c
Fig. 5c 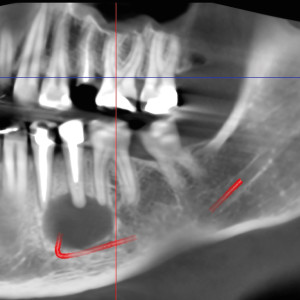 Fig. 5d
Fig. 5d 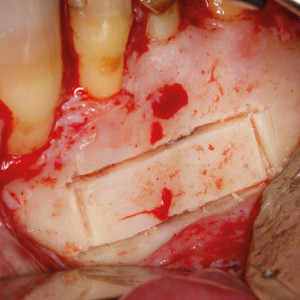 Fig. 5e
Fig. 5e 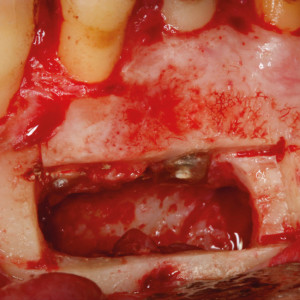 Fig. 5f
Fig. 5f 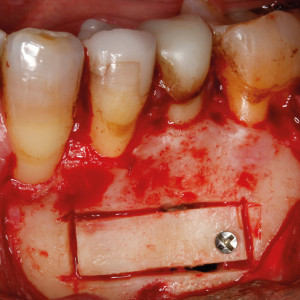 Fig. 5g
Fig. 5g 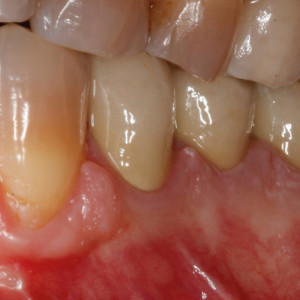 Fig. 5h
Fig. 5h 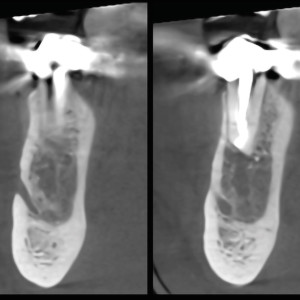 Fig. 5i
Fig. 5i L’ostéotomie est une technique chirurgicale alternative qui permet la préservation de l’os cortical externe. Peñarrocha et Sanchis ont utilisé l’ostéotomie dite de fenêtre, réalisée avec des trépines cylindriques creuses de différents diamètres.13Peñarrocha M, Sanchis JD. technique d’ostéotomie « fenêtre » en chirurgie molaire périapicale. → Arch Odonto Estomatol. 16 janvier 2000; 16(1):221–5. L’ostéotomie de l’os cortical commence par une trépan de diamètre adéquat et une irrigation abondante avec du sérum physiologique, jusqu’à ce que l’os spongieux soit atteint, ce qui est perçu comme une diminution de la résistance lors du forage. Une fois la fenêtre d’accès créée, un petit ciseau fin est introduit pour soulever le bloc osseux. Pendant la chirurgie périapicale, le couvercle osseux reste dans du sérum physiologique et il est remplacé au-dessus de la cavité à la fin de la chirurgie (Fig. 4). Actuellement, l’ostéotomie peut également être réalisée avec des instruments piézoélectriques. Pour Abella et coll., les avantages de la chirurgie piézoélectrique comprennent la protection des tissus mous, une visualisation optimale du champ chirurgical, une diminution de la perte de sang, une réduction des vibrations et du bruit, un confort accru pour le patient et une protection des structures dentaires (Fig. 5).14Abella F, De Ribot J, Doria G, Duran Sindreu F, Roig M. Applications de la chirurgie piézoélectrique en chirurgie endodontique: une revue de la littérature. → J Endod. 2014 Mars; 40 (3): 325-32.
García-Mira et coll. a montré qu’il n’y a pas de différences statistiquement significatives entre l’ostectomie et l’ostéotomie en ce qui concerne la douleur postopératoire et le pronostic.15García-Mira B, Ortega-Sánchez B, Peñarrocha-Diago M, Peñarrocha Diago M. Ostectomie contre ostéotomie avec repositionnement de la corticale vestibulaire en chirurgie périapicale des molaires mandibulaires: une étude préliminaire. → Med Pathol Oral Cir Buccal Oral. 1er juillet 2010; 15(4): e628–32. Au lieu de cela, les patients du groupe de l’ostectomie avaient une inflammation accrue. Peñarrocha et Sanchis ont montré certains avantages de la fenêtre d’ostéotomie par rapport à l’ostectomie: (a) plus simple et plus rapide dans une zone compliquée telle que la zone mandibulaire postérieure; et (b) conservation du propre os du patient pour favoriser la guérison de la lésion.16Peñarrocha M, Sanchis JD. Técnica de osteotomía « en ventana » en la cirugía periapical de molares. → Arch Odonto Estomatol. 2000 Jan; 16(1): 221-5. Le défaut osseux chirurgical peut être rempli de différents matériaux (tels qu’une éponge de collagène et de l’os bovin lyophilisé) avant de remplacer le couvercle osseux. L’ostéotomie a été peu étudiée dans la littérature. La principale complication de cette technique, en particulier si vous utilisez des forets trépan, est la possibilité d’endommager les racines si la position ou la direction de la coupe est inadéquate.
Conclusion
L’ostectomie en chirurgie périapicale est une étape clé de la chirurgie périapicale et nécessaire pour accéder à l’apex d’une dent présentant une pathologie périapicale. Actuellement, avec les techniques microchirurgicales, la taille de l’ostectomie ne doit pas dépasser 5 mm si la lésion apicale le permet, afin de réduire le temps de guérison. L’ostéotomie est une technique alternative qui permet la préservation de l’os cortical externe, mais qui a été peu étudiée.
Légendes
Fig. 1a – Image panoramique du patient référé pour une évaluation de l’implant dentaire. Une lésion apicale affectant une prémolaire gauche mandibulaire a été trouvée.
Fig. 1b – Image peropératoire après élévation du volet. Une rétraction adéquate du lambeau pour éviter d’endommager le nerf mental est très importante.
Fig. 1c – L’ostectomie se fait avec une fraise ronde en carbure de tungstène montée sur une pièce à main et une irrigation abondante avec du sérum physiologique.
Fig. 1d – L’ostectomie doit mesurer environ 4 mm. Ce diamètre permet la libre circulation des pointes ultrasonores.
Fig. 1e – Radiographie panoramique de suivi sur cinq ans montrant la guérison complète de l’os autour de l’apex.
Fig. 2a – Une conception de lambeau trapézoïdal avec une incision sulculaire a été faite pour accéder à la molaire mandibulaire avec une lésion apicale.
Fig. 2b – Deux ostectomies indépendantes ont été réalisées pour accéder aux racines mésiales et distales, créant un petit défaut osseux.
Fig. 2c – Image clinique du scellement avec un agrégat de trioxyde minéral de 2 cavités rétrogrades.
Fig. 2d – Radiographie périapicale de suivi d’un an montrant une guérison complète.
Fig. 2e – L’étanchéité de la cavité rétrograde et la cicatrisation complète de l’os peuvent être appréciées dans cette vue tomographique.
Fig. 3a – Image clinique des dents antérieures droites maxillaires, avec des tissus mous sains, chez un patient masculin référé pour une douleur spontanée dans cette zone.
Fig. 3b – La radiographie a montré une lésion apicale affectant une incisive latérale traitée endodontiquement.
Fig. l’étude 3c-CBCT a clairement montré une lésion apicale affectant la plaque osseuse corticale de l’incisive latérale.
Fig. 3d – Une sonde parodontale a été utilisée pour vérifier la taille de l’ostectomie.
Fig. 3e – Préparation de la cavité rétrograde à l’aide d’une pointe ultra-sonique.
Fig. 3f – Étanchéité des agrégats de trioxyde minéral de la cavité rétrograde.
Fig. 3g – Une préparation de plasma riche en plaquettes a été utilisée pour combler le défaut osseux.
Fig. 3h – Aspect des tissus mous après la suture.
Fig. 3i – Une radiographie postopératoire montrant la cavité rétrograde et le remplissage d’agrégats de trioxyde minéral.
Fig. 4a – Une trépine cylindrique a été utilisée pour perforer l’os et exposer la zone périapicale.
Fig. 4b – Aspect de la racine après scellement avec un agrégat de trioxyde minéral.
Fig. 4c – Le couvercle osseux a été remplacé au-dessus de la cavité à la fin de la chirurgie.
Fig. 5a – Image clinique de la région mandibulaire chez un patient masculin souffrant de douleur intense.
Fig. 5b – Une radiographie intra-orale a montré une grande zone périapicale associée à la première prémolaire, qui avait subi un traitement endodontique, et à la deuxième prémolaire, qui avait été traitée par un post intra-radiculaire, mais n’avait pas subi de traitement endodontique.
Fig. 5c&l’étude d–CBCT a montré une relation très étroite entre la zone apicale, le canal mandibulaire et l’émergence du nerf mental.
Fig. L’ostéotomie 5e a été réalisée avec un appareil à ultrasons.
Fig. 5f – Vue peropératoire après élimination de la lésion et cavité rétrograde remplie d’agrégat de trioxyde minéral.
Fig. 5g – Le bloc osseux a été fixé avec une vis d’ostéosynthèse.
Fig. 5h – Vue clinique des tissus mous 1 an après la chirurgie.
Fig. 5i – La radiographie de suivi d’un an a montré une régénération osseuse.
Références
| von Arx T. Chirurgie apicale: un examen des techniques actuelles et des résultats. → Dent saoudienne J. 2011 Jan; 23 (1): 9-15. | |||
| Académie américaine des sciences dentaires; Dexter JE. Histoire des sciences dentaires et orales en Amérique. → Philadelphie: SS Blanc; 1876. 271 p. | |||
| Von Arx T, Walker WA. Instruments microchirurgicaux pour la préparation de la cavité radiculaire après l’apicoectomie: une revue de la littérature. → Endod Dent Traumatol. 2000 Apr;16(2):47–62. | |||
| Syngcuk K, Gabriele Pecora RA. Color atlas of microsurgery in endodontics. Vol. 9. → Philadelphia: WB Saunders; 2001. 27–28 p. | |||
| Ahn SY, Kim NH, Kim S, Karabucak B, Kim E. Computer- aided design/computer-aided manufacturing– guided endodontic surgery: guided osteotomy and apex localization in a mandibular molar with a thick buccal bone plate. → J Endod. 2018 Apr;44(4):665–70. | |||
| Niemczyk SP. Les bases de la microchirurgie endodontique. → Dent Clin Nord Am. 2010 Avril; 54 (2): 375-99. | |||
| Boyne PJ, Lyon HW, Miller CW. Les effets des matériaux d’implants osseux sur la régénération du cortex alvéolaire. → Oral Surg Oral Med Pathol Oral. 1961 Mars; 14(3): 369-78. | |||
| Hjorting-Hansen E, Andreasen JO. Guérison osseuse incomplète des cavités expérimentales dans les mandibules du chien. → Br J Chirurgie buccale. 1971 Juil; 9 (1): 33-40. | |||
| Rubinstein RA, Kim S. Observation à court terme des résultats de la chirurgie endodontique à l’aide d’un microscope chirurgical et d’un super-EBA comme matériau de remplissage de l’extrémité de la racine. → J Endod. 1999 Jan; 25(1): 43-8. | |||
| 10, 12. | Kim S, Kratchman S. Concepts et pratiques modernes de chirurgie endodontique: une revue. → J Endod. 2006 Juil; 32(7): 601-23. | ||
| Chong BS, Rhodes JS. Chirurgie endodontique. → Br Dent J. 2014 Mars; 216 (6): 281-90. | |||
| 13, 16. | Peñarrocha M, Sanchis JD. technique d’ostéotomie « fenêtre » en chirurgie molaire périapicale. → Arch Odonto Estomatol. 2000 Jan; 16(1): 221-5. | ||
| Abella F, De Ribot J, Doria G, Duran Sindreu F, Roig M. Applications de la chirurgie piézoélectrique en chirurgie endodontique: une revue de la littérature. → J Endod. 2014 Mars; 40 (3): 325-32. | |||
| Garcia-Mira B, Ortega-Sanchez B, Peñarrocha-Diago M, Peñarrocha Diago M.Ostectomie contre ostéotomie avec repositionnement de la corticale vestibulaire en chirurgie périapicale des molaires mandibulaires: une étude préliminaire. → Med Oral Patol Oral Cir Bucal. 2010 Jul 1;15(4):e628–32. |
Open / Download PDF
Open the PDF Download the PDF
Categorised in: Uncategorized