Glossite rhomboïde médiane
par Nancy Burkhart, RDH, EdD
Présentation: M. Sheraton, un homme de 49 ans, est le patient. Lors du rendez-vous d’entretien de routine, vous remarquez une grande zone sur la langue du patient qui vous concerne. M. Sheraton vous dit qu’il a également remarqué la zone lorsqu’il se brosse la langue, mais ajoute que cela ne lui cause pas beaucoup d’inconfort. De temps en temps, il remarque une légère sensation de brûlure lorsqu’il mange sa salsa épicée préférée.
Notes et résultats: La langue semble avoir un revêtement blanc plus épais à certains endroits que d’autres et légèrement fissuré. Vous remarquez également que les papilles filiformes apparaissent dénudées dans la partie centrale. De plus, vous remarquerez que le tissu dans la partie centrale de la langue a également un aspect lisse et rose, les zones roses plus foncées formant une forme ovale (figure 1).
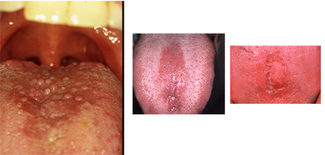
Figure 1: (à gauche) Diapositive clinique de la glossite rhomboïde médiane (avec l’aimable autorisation du Dr Doron Aframian, Professeur à l’Université hébraïque de Jérusalem, Israël). Figure 2a: (au centre) Diapositive clinique de la glossite rhomboïde médiane (avec l’aimable autorisation du Dr Terry Rees, professeur, Baylor College of Dentistry); Figure 2b: diapositive clinique de la glossite rhomboïde médiane (avec l’aimable autorisation du Dr Terry Rees, professeur, Baylor College of Dentistry)
Impressions cliniques: Puisque vous n’avez jamais rencontré cela auparavant, vous faites le tri entre de nombreuses possibilités et vous interrogez le patient sur les maladies récentes, les changements dans l’utilisation des produits dentaires, les aliments et les facteurs de style de vie. Puisque vous venez de suivre un cours sur le cancer de la bouche et la pathologie buccale, vous avez le cancer de la bouche comme diagnostic différentiel principal (ce n’est pas une mauvaise pensée jusqu’à preuve du contraire!). Cependant, après avoir trié les possibilités, d’autres domaines de la pathologie commencent à faire surface.
Diagnostic: Glossite rhomboïde médiane
La figure 2 représente une glossite rhomboïde médiane dans la partie centrale de la langue formant des lésions en forme de rhomboïde.
Étiologie et pathogenèse: La glossite rhomboïde médiane (MRG), également appelée atrophie papillaire centrale, était autrefois considérée comme un défaut de développement survenu au cours de l’embryogenèse, causé par l’incapacité du tubercule impar à être complètement recouvert par les processus latéraux de la langue. La MRG se trouve en avant des papilles circonvallées. Puisque la MRG n’est pas trouvée chez les enfants (Baughman, 1971) (Ugar-Cankal et al. 2005), une étiologie développementale a été largement écartée; cependant, une cause directe n’a pas été établie.
L’atrophie papillaire est caractéristique de la MRG. La zone de la langue, en forme de losange, bien délimitée et dénudée au centre, présente un aspect rouge à rose foncé. Des études et des rapports suggèrent que l’infection par C. albicans pourrait être le facteur causal. Wright (1978), dans une revue de la littérature datant de 1907, a rapporté l’association de la MRG avec candida dans 28 cas examinés pour les hyphes fongiques, reliant ainsi candida à la MRG. Des lésions similaires se trouvent dans le palais dur en relation avec la MRG, et la lésion a été appelée « lésion de baiser » (Allen, 1992) (Brown &Cracovie, 1996).
La MRG est également décrite comme une forme de candidose hyperplasique et le terme glossite rhomboïde médiane est utilisé lorsque ces lésions se trouvent sur la partie centrale de la langue (Figure 2a). La candidose MRG peut faire perdre des papilles filiformes à la partie centrale du dos de la langue.
La MRG peut varier et n’est parfois pas clairement diagnostique pour le clinicien. La candidose hyperplasique peut également être présente dans d’autres zones de la bouche, telles que les commissures et le palais dur et mou. Des associations avec les actinomyces ont également été proposées (Nowak &Szyfter, 2005).
Une infection chronique à candida peut produire une réponse tissulaire de type hyperplasique. Whitaker et Singh (1996) ont suggéré que – de par la nature même du candida et son besoin d’un environnement chaud et protégé – la langue fournit un site propice à la prolifération du candida avec les papilles linguales protégeant peut-être les organismes. Dans cet environnement protégé, les organismes sont protégés des effets nettoyants et antibactériens normaux de la salive, permettant au candida de s’épanouir.
Une autre théorie intéressante concerne la position de la langue par rapport au palais en parlant, en avalant et la pression appliquée pendant le mouvement normal de la langue. La relation entre la langue et le palais est unique chez chaque individu et la durée pendant laquelle les deux tissus sont en contact dépendrait de la structure, de la forme, des mouvements de la langue et de la force de la langue. Kessler (1996) a suggéré que certains patients atteints de MRG exercent peut-être une pression excessive dans la production de certains sons tels que « g », « k » et « j. »Cette pression, à son tour, pourrait expliquer la nodularité parfois trouvée par rapport au MRG (Figure 2b).
La candidose buccale peut également présenter d’autres signes et symptômes. Les lésions au niveau des commissures des lèvres présentent un aspect ulcéreux en croûte, et les termes chéilite angulaire ou perlèche sont utilisés. Candida prospère également sous les prothèses complètes et partielles (mal de bouche), car l’environnement protecteur de la prothèse permet à candida de s’établir.
Comme les infections à candidose sont de nature opportuniste, la présence de lésions telles que la MRG ou la candidose hyperplasique devrait augmenter le niveau de suspicion que le patient affecté peut avoir un système immunitaire compromis. En fait, il existe des preuves que la candidose hyperplasique chronique et la MRG sont observées plus fréquemment chez les patients infectés par le VIH (Kolokotronis et al., 1994).
Méthode de transmission : La MRG n’est pas transmise d’un individu à un autre; cependant, le candida peut être transmis d’une personne à une autre lorsque l’individu non infecté est sensible ou se trouve dans un état de faible résistance.
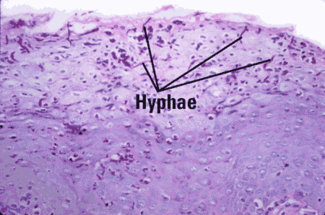
Figure 4: Histologie de la glossite rhomboïde médiane représentant candida (Avec l’aimable autorisation du Dr John Wright, professeur de pathologie, Baylor College of Dentistry, Dallas, Texas)
Environ la moitié de la population générale est porteuse de candida dans la cavité buccale en tant que composant normal de la flore microbienne. Les organismes deviennent proliférants lorsque la résistance locale ou systémique de l’hôte est réduite.
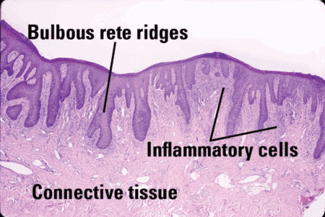
Figure 3: Histologie de la glossite rhomboïde médiane (Avec l’aimable autorisation du Dr John Wright, professeur de pathologie, Baylor College of Dentistry, Dallas, Texas)
Caractéristiques périorales et intra-orales: La MRG a acquis son nom en raison des caractéristiques distinctes associées à la lésion. Il se trouve dans la partie centrale du dos postérieur de la langue, présente classiquement une forme de type rhomboïde et montre au microscope un processus inflammatoire avec des hyphes candidaux intégrés. L’aspect clinique est parfois varié en raison de la quantité et du type de candida dans la région, ainsi que peut-être d’autres facteurs. Les lésions peuvent être soulevées, fissurées ou lobulées et présentent parfois une couleur plus foncée.
Caractéristiques distinctives: La MRG se trouve sur la partie postérieure et centrale du dos de la langue et a une forme de losange ou de losange. La lésion peut avoir un aspect plat, rose plus foncé et dénudé. Parfois, en raison du fait que certains individus peuvent avoir un revêtement diffus et blanc sur la langue, l’apparence de la MRG peut avoir une apparence variée.
Caractéristiques microscopiques importantes: L’aspect clinique est important dans le diagnostic MRG, et plus le clinicien peut fournir d’informations au pathologiste buccal, plus un diagnostic précis sera établi. Le pathologiste basera le diagnostic sur les crêtes épithéliales allongées bulbeuses qui produisent un motif semblable au psoriasis, une perte des papilles linguales, une parakératose de l’épithélium et une inflammation (Figure 3). L’indice diagnostique le plus important est la présence d’hyphes candidaux dans l’épithélium superficiel (Figure 4). Fournir une photographie de l’aspect clinique de la lésion est un autre outil pour aider le pathologiste à établir un diagnostic précis.
Diagnostic différentiel: L’infection à candida, les brûlures chimiques, les plaques de syphilis selon l’apparence clinique, la langue géographique, les carences nutritionnelles, le lichen plan et les ulcérations traumatiques seraient des considérations. Avec toute lésion inexpliquée, le cancer de la bouche est toujours considéré, bien que le centre de la langue ne soit pas une zone commune de malignité.
Traitement: Le patient est traité avec un régime antifongique, y compris le remplacement de la brosse à dents, et tout autre dispositif oral pouvant provoquer une réinfection par l’organisme. Une évaluation minutieuse de la santé systémique de l’individu est nécessaire avec un éventuel renvoi à un médecin.
Les antifongiques couramment utilisés comprennent la nystatine, le clotrimazole, le fluconazole et le kétoconazole. Étant donné que les hyphes candidaux sont intégrés dans le tissu, certaines autorités pensent que l’utilisation d’agents antifongiques systémiques est le traitement le plus efficace. Les antifongiques aident à diminuer le candida, mais l’apparence de la MRG peut ou non diminuer cliniquement.
Si le patient porte une prothèse dentaire, comme pour le traitement de tout type de candida, les appareils, les prothèses dentaires ou tout autre dispositif oral doivent être traités avec des agents antifongiques.
La photographie numérique est utilisée dans la plupart des bureaux aujourd’hui, et c’est une excellente occasion de documenter les lésions pour noter les changements futurs et aider à un diagnostic. Les changements subtils sont plus facilement détectés avec la photographie numérique, et les images sont utilisées pour comparer la croissance des lésions, la diminution de la taille des lésions et les changements de couleur. Avec tout type inhabituel d’entité ou de lésion, des changements se produisent parfois et toute découverte inhabituelle doit être évaluée à nouveau. RDH
Nancy Burkhart, RDH, EdD, est professeure agrégée auxiliaire au département de parodontie du Baylor College of Dentistry, Texas A&M Health Science Center à Dallas. Nancy est également coanimatrice du Groupe International de soutien au Lichen Plan par l’intermédiaire de Baylor (www.bcd.tamhsc.edu/lichen ). Elle peut être contactée à [email protected] .
Allen CM. Diagnostiquer et gérer la candidose buccale. J Am Dent Assoc 1992; 23:77-82.
Baughman RA. Glossite rhomboïde médiane: une anomalie du développement? Surg Oral 1971; 31:, 56-65.
Marron RS, Cracovie AM. Glossite rhomboïde médiane et lésion « embrassante » du palais. Surg Par Voie Orale Med Pathol Par Voie Orale Radiol Par Voie Orale Endod. 1996: Nov; 82(5): 472-3.
Kessler HP. Lettre à l’éditeur – Glossite rhomboïde médiane. Oral Surg Oral Med Pathol Oral Edod Oral. 1996 Oct; 82(4): 360.
Kolokotronis A, Kioses V, Antoniades D, Mandraveli K, Doutsos I, Papanayotou P. Glossite rhomboïde médiane. Une manifestation orale chez les patients infectés par le VIH. Oral Surg Oral Med Pathol Oral. 1994; 78:36-40.
Nowak K, Szyfter W. Median rhomboid glossitis-change of inflammation origin or developmental anomaly? Otolaryngol Pol. 2005; 59(6):857-60.
Nowak K, Szyfter W. Median rhomboid glossitis-change of inflammation origin or developmental anomaly? Otolaryngol Pol. 2005; 59(6):857-60.
Regezi JA, Sciubba JJ, Jordan R. Oral Pathology: Clinical Pathological Correlations. Saunders, St. Louis, 2003.
Terai J, Shimahara M. Atrophic tongue associated with candida. J Oral Pathol Med. 2005 Aug; 34(7): 97-400.
Ugar-cankal D, Denizci S, Hocaoglu T. Prévalence des lésions de la langue chez les écoliers turcs. Saudi Med J. 2005 Déc; 26 (12): 1962-7. Whitaker SB, Singh SB. Lettre à l’éditeur: Cause de la glossite rhomboïde médiane. Oral surg Oral Med Pathol Oral Edod Oral. 1996 Avril; 81(4): 379-80.Wright, BA. Glossite rhomboïde médiane: Pas un terme impropre. Oral Surg Oral Med Pathol Oral. 46:6: 1978:806-14.