Glositis romboidal mediana
por Nancy Burkhart, RDH, EdD
Presentación: El Sr. Sheraton, varón de 49 años, es el paciente. Durante la cita de mantenimiento de rutina, notará un área grande en la lengua del paciente que le preocupa. El Sr. Sheraton le dice que también ha notado el área cuando se cepilla la lengua, pero agrega que no le está causando mucha incomodidad. Ocasionalmente, nota una ligera sensación de ardor cuando come su salsa picante favorita.
Notas y conclusiones: La lengua parece tener una capa blanca que es más gruesa en algunas áreas que en otras y está ligeramente fisurada. También se nota que las papilas filiformes aparecen desnudas en la parte central. Además, observa que el tejido dentro de la parte central de la lengua también tiene un aspecto liso y rosado, con las áreas rosadas más oscuras formando una forma ovalada (Figura 1).
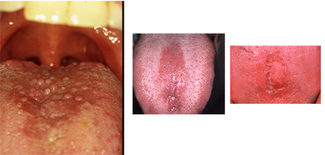
Figura 1: Lámina clínica (izquierda) de glositis romboidal mediana (cortesía del Dr. Doron Aframian, Profesor de la Universidad Hebrea de Jerusalén, Israel). Figura 2a: (centro) Lámina clínica de glositis romboidal mediana (cortesía del Dr. Terry Rees, Profesor de la Facultad de Odontología de Baylor); Figura 2b: Lámina clínica de glositis romboidal mediana (cortesía del Dr. Terry Rees, Profesor de la Facultad de Odontología de Baylor)
Impresiones clínicas: Como no se ha encontrado con esto antes, clasifica muchas posibilidades y pregunta al paciente sobre enfermedades recientes, cambios en el uso de productos dentales, alimentos y factores de estilo de vida. Dado que acaba de asistir a un curso sobre cáncer oral y patología oral, tiene cáncer oral como diagnóstico diferencial primario (¡esto no es un mal pensamiento hasta que se demuestre lo contrario!). Sin embargo, después de clasificar las posibilidades, algunas otras áreas de patología comienzan a emerger.
Diagnóstico: glositis romboidal mediana
La Figura 2 muestra una glositis romboidal mediana en la parte central de la lengua que forma lesiones con forma romboidal.Etiología y patogénesis: La glositis romboidal mediana (RMG), también conocida como atrofia papilar central, se pensó una vez que era un defecto del desarrollo que se producía durante la embriogénesis, causado por el fracaso del impar de tuberculum para ser cubierto completamente por los procesos laterales de la lengua. El MRG se encuentra anterior a las papilas circunvaladas. Dado que el MRG no se encuentra en niños (Baughman, 1971) (Ugar-Cankal et al. 2005), se ha descartado en gran medida una etiología del desarrollo; sin embargo, no se ha establecido una causa directa.
La atrofia papilar es característica en MRG. El área central de la lengua en forma de rombo, bien demarcada y desnudada exhibe un aspecto de rojo a rosa oscuro. Estudios e informes sugieren que la infección por C. albicans puede ser el factor causal. Wright (1978) en una revisión de la literatura que se remonta a 1907, informó sobre la asociación de la GRM con la candida en 28 casos examinados para hifas fúngicas, vinculando así la candida con la GRM. Lesiones similares se encuentran en el paladar duro en relación con la RMG, y la lesión se ha denominado «lesión de beso»(Allen, 1992) (Brown & Krakow, 1996).
La RMG también se describe como una forma de candidiasis hiperplásica y el término glositis romboidal mediana se usa cuando estas lesiones se encuentran en la porción central de la lengua (Figura 2a). La candidiasis por GRM puede hacer que la porción central del dorso de la lengua pierda papilas filiformes.
La MRG puede variar y, a veces, no es claramente diagnóstica para el médico. La candidiasis hiperplásica también puede estar presente en otras áreas de la boca, como las comisuras y el paladar duro y blando. También se han propuesto asociaciones con actinomyces (Nowak & Szyfter, 2005).
La infección crónica por candida puede producir un tipo hiperplásico de respuesta tisular. Whitaker y Singh (1996) sugirieron que, por la naturaleza misma de la cándida y su necesidad de un ambiente cálido y protegido, la lengua proporciona un sitio propicio para el crecimiento excesivo de la cándida, con las papilas linguales tal vez protegiendo a los organismos. En este entorno protegido, los organismos están protegidos de los efectos antibacterianos y de limpieza normales de la saliva, lo que permite que la cándida florezca.
Otra teoría interesante involucra la posición de la lengua en relación con el paladar al hablar, tragar y la presión aplicada durante el movimiento normal de la lengua. La relación de la lengua con el paladar es única en cada individuo y la cantidad de tiempo que los dos tejidos están en contacto dependerá de la estructura, la forma, los movimientos de la lengua y la fuerza de la lengua. Kessler (1996) sugirió que tal vez algunos pacientes con RMG ejercen una presión excesiva en la producción de ciertos sonidos como «g», «k» y «j».»Esta presión, a su vez, podría explicar la nodularidad que a veces se encuentra en relación con el MRG (Figura 2b).
La candidiasis oral también puede presentar otros signos y síntomas. Las lesiones en las comisuras de los labios exhiben una apariencia ulcerosa con costras, y se usan los términos queilitis angular o perlèche. La candida también prospera bajo dentaduras completas y parciales (dolor en la boca de la dentadura), ya que el entorno protector de la dentadura permite que la candida se establezca.
Dado que las infecciones por cándida son de naturaleza oportunista, la presencia de lesiones como RMG o candidiasis hiperplásica debe elevar el nivel de sospecha de que el paciente afectado puede tener un sistema inmunitario comprometido. De hecho, hay cierta evidencia de que tanto la candidiasis hiperplásica crónica como la RMG se observan con más frecuencia en pacientes con infección por VIH (Kolokotronis et al., 1994).
Método de transmisión: el MRG no se transmite de un individuo a otro; sin embargo, la cándida puede transmitirse de una persona a otra cuando el individuo no infectado es susceptible o se encuentra en un estado de baja resistencia.
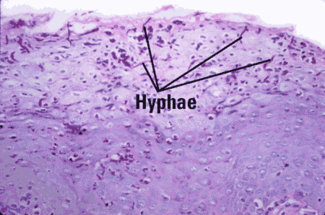
Figura 4: Histología de la glositis romboidal mediana que representa candida (Cortesía del Dr. John Wright, Profesor de Patología, Baylor College of Dentistry, Dallas, Texas)
Aproximadamente la mitad de la población general lleva candida en la cavidad oral como un componente normal de la flora microbiana. Los organismos se vuelven proliferativos cuando se reduce la resistencia del huésped local o sistémica.
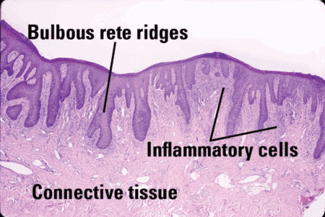
Figura 3: Histología de la glositis romboidal mediana (Cortesía del Dr. John Wright, Profesor de Patología, Baylor College of Dentistry, Dallas, Texas)
Características periorales e intraorales: MRG ha adquirido su nombre debido a las características distintivas asociadas con la lesión. Se encuentra en la parte central del dorso posterior de la lengua, presenta clásicamente una forma de tipo romboide y muestra microscópicamente un proceso inflamatorio con hifas cándidas incrustadas. El aspecto clínico a veces varía debido a la cantidad y el tipo de cándida en el área, así como tal vez otros factores. Las lesiones pueden ser elevadas, fisuradas o lobuladas y en ocasiones exhiben un color más oscuro.
Características distintivas: El MRG se encuentra en la parte posterior y central del dorso de la lengua y tiene una forma romboidal o romboidal. La lesión puede tener un aspecto plano, rosado más oscuro y desnudo. A veces, debido al hecho de que algunos individuos pueden tener una capa blanca difusa en la lengua, la apariencia de MRG puede tener una apariencia variada.
Características microscópicas significativas: La apariencia clínica es importante en el diagnóstico de RMG, y cuanta más información pueda proporcionar el médico al patólogo oral, más seguro se realizará un diagnóstico preciso. El patólogo basará el diagnóstico en las crestas epiteliales bulbosas y alargadas que producen un patrón similar a la psoriasis, pérdida de las papilas linguales, paraqueratosis del epitelio e inflamación (Figura 3). La pista diagnóstica más importante es la presencia de hifas de cándida en el epitelio superficial (Figura 4). Proporcionar una fotografía de la apariencia clínica de la lesión es otra herramienta para ayudar al patólogo en un diagnóstico preciso.
diagnóstico Diferencial: La infección por candida, las quemaduras químicas, los parches de sífilis dependiendo de la apariencia clínica, la lengua geográfica, las deficiencias nutricionales, el liquen plano y las ulceraciones traumáticas serían consideraciones. Con cualquier lesión inexplicable, siempre se considera el cáncer oral, aunque el centro de la lengua no es un área común para malignidad.
Tratamiento: El paciente es tratado con un régimen antimicótico, que incluye el reemplazo del cepillo de dientes y cualquier otro dispositivo oral que pueda causar reinfección por el organismo. Se necesita una evaluación cuidadosa de la salud sistémica del individuo con una posible derivación a un médico.
Los antifúngicos que se usan comúnmente incluyen nistatina, clotrimazol, fluconazol y ketoconazol. Dado que las hifas de cándida están incrustadas en el tejido, algunas autoridades creen que el uso de agentes antimicóticos sistémicos es el tratamiento más efectivo. Los antifúngicos ayudan a disminuir la cándida, pero la aparición de MRG puede o no disminuir clínicamente.
Si el paciente es un usuario de prótesis, al igual que con el tratamiento de cualquier tipo de candida, los aparatos, dentaduras postizas o cualquier otro dispositivo oral deben tratarse con agentes antimicóticos.
La fotografía digital se utiliza en la mayoría de los consultorios de hoy en día, y esta es una gran oportunidad para documentar lesiones para notar cambios futuros y ayudar en un diagnóstico. Los cambios sutiles se detectan más fácilmente con la fotografía digital, y las imágenes se utilizan para comparar el crecimiento de las lesiones, la disminución del tamaño de las lesiones y los cambios de color. Con cualquier tipo inusual de entidad o lesión, a veces ocurren cambios y cualquier hallazgo inusual debe evaluarse de nuevo. RDH
Nancy Burkhart, RDH, EdD, es profesora asociada adjunta en el Departamento de Periodoncia del Baylor College of Dentistry, Texas A & M Centro de Ciencias de la Salud en Dallas. Nancy también es coanfitriona del Grupo Internacional de Apoyo al Liquen Plano Oral a través de Baylor (www.bcd.tamhsc.edu/lichen). Puede ser contactada en [email protected].
Allen CM. Diagnóstico y manejo de la candidiasis oral. J Am Dent Assoc, 1992; 23: 77-82.Baughman RA. Glositis romboidal mediana: ¿una anomalía del desarrollo? Oral Surg 1971; 31:, 56-65. Brown RS, Krakow AM. Glositis romboidal mediana y una lesión «besándose» en el paladar. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 1996:Nov; 82(5): 472-3. Kessler HP. Carta al editor-Glositis romboidal mediana. Surg Oral Med Oral Patol Oral Edod. 1996 Oct; 82 (4): 360. Kolokotronis A, Kios V, Antoniades D, Mandraveli K, Doutsos I, Papanayotou P. Glositis romboidal mediana. Manifestación oral en pacientes infectados por el VIH. Surg Oral Med Oral Patol. 1994; 78:36-40.
Nowak K, Szyfter W. Median rhomboid glossitis-change of inflammation origin or developmental anomaly? Otolaryngol Pol. 2005; 59(6):857-60.
Nowak K, Szyfter W. Median rhomboid glossitis-change of inflammation origin or developmental anomaly? Otolaryngol Pol. 2005; 59(6):857-60.
Regezi JA, Sciubba JJ, Jordan R. Oral Pathology: Clinical Pathological Correlations. Saunders, St. Louis, 2003.
Terai J, Shimahara M. Atrophic tongue associated with candida. J Oral Pathol Med. 2005 Aug; 34(7): 97-400.
Ugar-cankal D, Denizci S, Hocaoglu T. Prevalencia de lesiones en la lengua entre los escolares turcos. Saudi Med J. 2005 Dec; 26 (12): 1962-7. Whitaker SB, Singh BB. Carta al editor: Causa de la glositis romboidal mediana. Surg Oral Med Oral Patol Oral Edod. 1996 April; 81 (4): 379-80.Wright, BA. Glositis romboidal mediana: No es un nombre inapropiado. Surg Oral Med Oral Patol. 46:6: 1978:806-14.