Mi az oka ennek a Panuveitisnek?
egy 37 éves spanyol nő érkezett a Los Angeles County Hospital / University of Southern California sürgősségi osztályára, panaszkodva, hogy fájdalmas, égő érzés és bőrpír a jobb szemében homályos látással. A tünetek két héttel korábban kezdődtek és súlyosbodtak, amíg nyomásszerű fejfájás nem alakult ki.
panaszkodott a fényérzékenységre, és éjszakai izzadást, lázat és köhögést tapasztalt. Tagadta a közelmúltbeli fogyást, a bél szokásainak megváltozását, mellkasi fájdalmat, légzési nehézséget, kiütéseket vagy szenzorium változásokat. Azt mondta, hogy gyermekkora óta normális látása volt mindkét szemében, egészen három évvel korábban,amikor a bal szemében hasonló fájdalmas látásvesztés volt. Homályosan emlékeztetett arra, hogy abban az időben szemcseppet használt, és végül megoldódott az irritáció és a fájdalom, de ennek következtében gyenge látás volt a szemben.
történelem
A jobb szemfájdalmon kívül a beteg körülbelül egy évig fájdalmat jelentett az egész bal lábán és a hát alsó részén. Beszámolt hypothyreosisról, diszlipidémiáról és depresszióról, valamint különösen súlyos menstruációs időszakokról. Nem volt szisztémás vagy jelenlegi szemészeti gyógyszere. A családtörténete negatív volt. Tagadta a dohányt, alkohol vagy tiltott kábítószer-használat. Allergiás volt az ibuprofenre.
vizsgálat
a beteg enyhén túlsúlyos volt, és nem volt látható szorongása. A BCVA 20/200 + 1 OD és 20/200 + 1 OS volt. Az intraokuláris nyomás a normál határokon belül volt. A pupillák 4 mm OD és 2,5 mm OS voltak, és az anisocoria mennyisége mind világos, mind sötét volt. Lomhán reaktív pupillája és relatív afferens pupilla defektusa (APD) volt, és normál kerek és reaktív pupillája. A fényerő érzékelése az OS 40 százaléka volt, és vörös deszaturációs túladagolásról számolt be. Nem látta az Ishihara színtáblát OD, de helyesen azonosította a nyolc lemezből hatot. Nem volt fájdalom a szemmozgással.
az OD réslámpás vizsgálata szignifikáns volt a diffúz kötőhártya injekció esetében, diffúz, finom keratikus csapadékokkal és 3+ elülső kamrás sejtekkel együtt. Az írisz fibrinos szálat fejlesztett ki a pupilla szélén, de a lencse tiszta volt. Az elülső szegmens OS nem volt figyelemre méltó a korábbi gyulladás bizonyítéka nélkül.
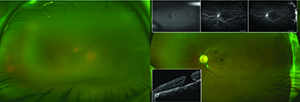
egy dilatált vizsgálat során az OD homályos képet mutatott a nehéz üveges sejtekhez képest, néha csomókban, de a látóideg rózsaszínűnek, élesnek és jól perfundáltnak tűnt. A makula durván laposnak tűnt, az erek perfundáltnak tűntek, de a perifériát nem tudtuk megfelelően megjeleníteni. A bal szemnek nem volt üveges sejtje, egy normálisan körülhatárolt látóideg fej, rostos csomóval, amely az üvegtestbe nyúlik, és egy teljes vastagságú makula lyuk, amely krónikusnak tűnt. Az OS erek enyhén gyengültek, és a retina fibrózis perifériáján messze egybefüggő sávok voltak láthatóak (1.ábra).
diagnózis, munka, kezelés
ez a panuveitis széles körű differenciáldiagnózist és autoimmun és fertőző szerológiák gyűjteményét foglalta magában (Box, 17.oldal). A jobb szem B-scan ultrahangvizsgálata üveges homályosságot és lapos retina profilt mutatott minden kvadránsban. A fluoreszcein angiogram, bár a jobb szemben a Média opacitása miatt rossz minőségű volt, perifériás festést mutatott az inferotemporális vénás árkád progresszív szivárgása nélkül,
csökkentette a far temporalis és az orr kapilláris perfúzióját, valamint a fibrotikus ridgeline progresszív festését ideiglenesen a bal szemben. Az optikai koherencia tomográfia (OCT) a Média átlátszatlansága miatt nem tudott képeket rögzíteni az érintett szemben, de megerősítette a 4.stádiumú teljes vastagságú makula lyukat epiretinális membránnal a bal szemben (2. ábra).
elkezdtük neki a helyi prednizolon q1h és atropin BID megelőzésére synechia és kezelésére fényérzékenység. Beleegyezett, hogy másnap reggel visszatér, de ehelyett két nappal később visszatért.
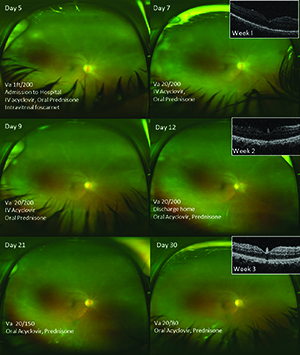
a második látogatáskor látása stabil maradt, de az elülső sejt 1+ – ra csökkent perzisztens, diffúz finom keratikus csapadékokkal. A kitágult vizsgálat elég világos volt ahhoz, hogy felfedje a kis perifériás fehér foltokat az alsó és a temporális perifériákban, ami toxoplazmózisra vagy szarkoidózisra utal, mint lehetséges granulomatózus etiológiára a panuveitisben. A korábban összegyűjtött teljes vérkép differenciálművel normális volt, kivéve az enyhe mikrocita vérszegénységet (később kidolgozták, és azt hitték, hogy menorrhagia okozta). A tuberkulin PPD, a szérum RPR és a treponemális antitestek negatívak voltak, és a mellkasröntgen normális volt.
miután megvitattuk a lehetséges vírus etiológiáját és a szteroid terápiával történő kezelés kockázatait, naponta ötször 800 mg PO acyclovir-t írtunk fel, naponta 1 mg/kg orális prednizont kezdtünk 24 óra elteltével, és szorosan követtük, amíg a fennmaradó laboratóriumi eredményeket vártuk. Három nappal később az Ana (1:80 pettyes) és a HSV-2 IgG szignifikánsan emelkedett, míg az összes többi szerológia, beleértve a Lyme-t, a VZV IgM-et, a HSV IgM-et és a HSV-1 IgG-t, normális volt.
VZV szerológiákat rendeltünk, de az eredmények késtek. A herpetikus etiológia gyanúja a laboratóriumi eredmények alapján egyre nőtt. A javított szemfenék nézet nyilvánvalóbb retinafehéredést mutatott, és egy valószínűleg hasonló, de megoldódott esemény története a másik szemében, ami a tartósan csökkent látást eredményezte. Felvettük intravénás acyclovir és továbbra is orális prednizon 40 mg naponta. A Foscarnet intravitrealis injekcióját is beadtuk.
Az elülső kamra paracentézisének polimeráz láncreakciója (PCR) a felvétel napján pozitív volt a herpes simplex vírus-2 (HSV-2) szempontjából. A jobb szemben a HSV-2 miatt másodlagos panuveitist, a bal szemben pedig kompatibilis kórtörténetet diagnosztizáltunk, ami az üveges degeneráció miatt másodlagos krónikus makula lyukat eredményezett.
a beteget egy hétig kórházban tartották IV Acyclovir és további foscarnet injekciót kapott a 12.napon. A nyomon követés magában foglalta a rendszeres 50 db-os és widefield fundus fotózást, valamint a TOT képalkotást (2.ábra) a monitorozáshoz. Folytatja a nyomon követést, hogy megfigyelhessük a retina nekrózisát és a retina leválódását.
Discussion
Differential Diagnosis of Panuveitis
Infectious
Viral
• HSV-1, HSV-2, CMV, VZV
Bacterial
• M. tuberculosis, B. hensleae, T. palladium
Parasitic
• Toxoplasmosis
Autoimmune/Inflammatory
Systemic lupus erythematosus
Granulomatous polyangitis
Vogt-Koyanagi-Harada
Panuveitis has many potential etiologies. In the absence of medical risk factors for immune system compromise, one must maintain a broad differential throughout the workup.
vírusos panuveitis és a kapcsolódó retinitis lehet pusztító, különösen, ha nem kezelik. Ez a prezentáció egyedülálló, tekintve, hogy a páciensnek volt egy hasonló epizódja a másik szemében, amely beavatkozás nélkül megoldódott, de makula lyukat és perifériás retina fibrózist eredményezett.
mivel a beteg bemutatott körülbelül két héttel a tünetek megjelenése után, ő kifejlesztett egy lenyűgöző granulomatous panuveitis. Itt inkább vírusos panuveitisként írjuk le, nem pedig akut retina nekrózisként (ARN).
Ezek az entitások azonban valószínűleg léteznek egy spektrumon.
az ARN standard diagnosztikai kritériumai közé tartozik a perifériás retina nekrózisának többszörös fókusza, a terápia nélküli gyors progresszió, a kerületi terjedés, az okkluzív artériás vasculopathia kiemelkedő gyulladással és esetleg optikai neuropátiával és fájdalmas scleritissel.1
páciensünk több különálló gócot mutatott ki a retina fehéredésében, valószínűleg előzetes kerületi terjedéssel, amelyet nem tudtunk teljes mértékben értékelni az elülső kamra és az üvegtest jelentős gyulladása miatt. Miután a vitritisz kitisztult, az arterioláris burkolat nyilvánvaló volt.
Ez a beteg más, az ARN-re jellemző eredményeket is mutatott: APD, csökkent fényerő-érzékelés és vörös deszaturáció. Bár két héttel a látogatása előtt tünetei voltak, a retinochoroidopathia nem volt gyors előrehaladása, valószínűleg a terápia megkezdésének köszönhetően.

Dr. Olmos a Dél-Kaliforniai Egyetem Szemészeti Intézetének szemészeti adjunktusa és az USC Los Angeles-i Keck School of Medicine vitreoretinalis Ösztöndíjának igazgatója.
Dr. Browne és Do szemészeti rezidensek az USC Eye Institute / Los Angeles County + USC programban. Dr. Rodger egy Heed és Ronald G. Michels munkatárs a VITREORETINALIS sebészetben az USC Eye Institute-ban.
a HSV, a VZV és a CMV intraokuláris folyadékainak PCR-értékelése növelte a vírusos panuveitis diagnosztizálásának képességét, sőt, az ARN-t, bár a gyulladás hiánya is segített megkülönböztetni az utóbbit. Történelmileg az ARN-t összefüggésbe hozták VZV fertőzések. A HSV-2 azonban nagyobb gyakorisággal fordul elő olyan fiatalabb betegeknél, mint a miénk, míg a VZV az idősebb betegeknél hangsúlyosabb.2
az Uveitikus folyamatok célzott kezelést igényelnek. A fertőző etiológiákban a korai szisztémás immunszuppresszív terápia felgyorsíthatja a fertőzést, különösen tuberkulózisban, szifiliszben vagy vírusos entitásokban. A biztonságos megközelítés magában foglalja az elülső kamra gyulladásának helyi kortikoszteroidjainak megkezdését, miközben laboratóriumi vizsgálatokat kezdeményez szoros nyomon követéssel.
Ha a klinikai gyanú magas, és a vírus etiológiája megerősítést nyert, gyors, célzott kezelésre van szükség, amely szisztémás és általában intravitrealis vírusellenes szerekből áll. A szisztémás szteroidok hamarosan követhetők. A HSV-2 panuveitis kezelési stratégiáját az ARN-től fogadták el.
Anti-herpeszes gyógyszerek közé tartoznak a régebbi szerek, mint az acyclovir és újabb gyógyszerek, mint a valacyclovir. Az orális acyclovir alacsonyabb szisztémás biológiai hozzáférhetőséggel rendelkezik, mint a valacyclovir, ezért az acyclovir Arn-re történő adagolása gyakran öt-10 nap IV, mielőtt az orális terápiára való áttérés naponta ötször, legfeljebb három hónapig tart, ez a gyakorlat jóval azelőtt kialakult, hogy a magas biológiai hozzáférhetőségű orális szerek, például a valacyclovir rendelkezésre álltak.3 A kombinált intravitrealis és szisztémás antivirális kezelés jobb vizuális eredményekkel járt, mint az önmagában alkalmazott szisztémás terápia.4,5 a vírusellenes kezelés megkezdése után is fontos a folyamatos szoros nyomon követés, mivel a herpeszvírusok között ismert a multirezisztencia.6
következtetés
A panuveitis hatékony kezelése az etiológia gyors és pontos azonosítását igényli, mivel a rossz kezelés lehetővé teheti a betegség előrehaladását. A differenciáldiagnózisnak széles körűnek kell lennie, és magában kell foglalnia a fertőző és autoimmun etiológiákat, különösen immunkompetens betegeknél. Az intraokuláris folyadékelemzés nagyban megkönnyíti a diagnózist, de némi időre lehet szükség a végleges eredmények eléréséhez. Az értékelés korai szakaszában a klinikai kontextusnak és vizsgálatnak, különös tekintettel az immunállapotra és a kockázati tényezőkre, irányítania kell a kezelést. RS
2. Van Gelder RN, Willig JL, Holland JN, Kaplan HJ. 2. típusú Herpes simplex vírus, mint akut retina nekrózis szindróma oka fiatal betegeknél. Szemészet. 2001;108:869–876.
3. Taylor SR Hamilton R, Cooper CY, et al. Valacyclovir az akut retina nekrózis kezelésében. BMC Ophthalmol. 2012;12:48.
4. Flaxel CJ, Yeh S, Lauer AJ. Kombinált szisztémás és intravitrealis antivirális terápia az akut retina nekrózis szindróma kezelésében (American Ophthalmological Society tézis). Trans Am Ophthalmol Soc. 2013;111:133-144.
5. Yeh S, Suhler EP, Smith JR, et al. Kombinációs szisztémás és intravitrealis antivirális terápia akut retina nekrózis szindróma kezelésére. Ophthalm Surg Lézerek Képalkotó Retina. 2014;45:399-407.
6. Dokey AT, Haug SJ, McDonald HR, et al. Akut retina nekrózis Guyana katonai szolgálata a multirezisztens herpesz egyszerű vírus ellen 2 immunkompetens serdülőben. Retin Esetek Rövid Rep,2014; 8: 260-264.